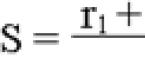К соответствии с концепцией непрерывного улучшения качества Деминга основной задачей пятого этапа сестринского процесса является оценка качества рсатизованного плана ухода за пациентом и при необходимости его коррекция (рис. К.8). Оценка
Оценка эффективности сестринского процесс
Изучение исходов заболевания по остаточным проблемам, в том числе с использованием набора анкет, шкал, тестов
и опросников
Система внутреннего аудита:
оценка сестринского ухода пациентом и его родственниками;
удовлетворенность пациента обучением приемам самоухола:
самооценка медицинской сестрой своих действий по отношению
к данному больному
Система внешнего аудита - оценка действий медицинской сестры руководителем ц* 1 И экспертами
У
Заполнение итоговой части карты сестринского процесса и другой медицинской документации
Общая оценка деятельности и при необходимости корректировка плана
Рис. 8.8. Оценка результатов и коррекция планов сестринских вмешательств
проводится для определения степени достижения поставленных целей, поэтому предварительно следует определить:
кто будет оценивать желаемые результаты ухода;
сами цели;
условия, при которых эти цели будут достигнуты;
критерии, применяемые для оценки цели; >
« период времени, за который цели должны быть достигнуты. Для оценки качества сестринских вмешательств и ухода необходимо учитывать три элемента: структуру, процесс и результат.
Оценка структуры подразумевает оценку предпосылок ухода за пациентом (заболевания, травмы, изменения среды обитания и др.), физических: удобств, организации отделения или учреждения, в котором находится пациент, и ресурсов (человеческих и др.).
Оценка процесса означает контроль за выполнением ухода, поведением медицинской сестры по отношению к пациенту, его родственникам и другим медицинским работникам. Оценивакгг-
99
ся те действия, за которые медицинская сестра несет ответственность.
При оценке результата определяется конечное состояние пациента, эффективность сестринского ухода. Конечный результат ухода сравнивается с ожидаемым, чтобы оценить, насколько состояние пациента соответствует намеченной цели.
Основой определения степени реализации намеченного плана является соответствие критериев стандартам. Примерами критериев сестринской практики, например, являются регуляция функции мочевого пузыря или кишечника, боль, личная гигиена. Если взять критерий «личная гигиена», стандартом может быть следующее положение: «пациент чистый и сообщает, что чувствует себя уютно».
Основным методом оценки яатяется аудит (от лат. аис1Шш - слушание). Ранее понятие «аудит» означало слушание фактов и аргументов для установления правды. Однако со временем оно утратило широкое значение и стало означать проверку финансовых счетов (документов).
Сестринский аудит подразумевает сравнение практической деятельности медицинской сестры со стандартом или алгоритмом выполнения сестринских манипуляций. По традиции он проводится централизованно. Сестринский аудит включает проверку данных, записанных медицинскими сестрами в документации. Его задачами являются:
оценка работы медицинской сестры;
определение компетентности медицинской сестры;
определение путей улучшения работы в будущем, если необходимо.
Существует два метода оценки - текущий и ретроспективный. Первый проводится в процессе осуществления ухода, второй - при анализе выполненной сестринской работы.
Текущую оценку проводят на основе непосредственного наблюдения за осуществлением ухода, интервью с пациентом и его родственниками, определения компетентности медицинской сестры, аудита текущих записей в сестринской документации.
Ретроспективную оценку можно провести, организуя интервью с пациентом, его анкетирование, конференцию для персонала, аудит записей в сестринской документации после реализации плана ухода.
Компетенция медицинской сестры определяется по ее умению планировать уход, основываясь на анализе ситуации. Компетентная медицинская сестра способна устанавливать приоритеты и организовывать свою работу. Главным, хотя и не единственным, критерием компетенции является безопасность. Методом оценки компетенции является наблюдение и анкетирование или шкала для подсчета баллов.
Если за запланированный срок цель сестринского ухода не достигнута, следует выяснить причины неудачи, внести необходимые коррективы и составить новый план сестринского процес-са, начиная с первого этапа.
Контрольные вопросы
Дайте определение сестринскому процессу.
Сформулируйте цель сестринского процесса.
Перечислите этапы сестринского процесса и дайте им характеристику.
Какие документы необходимы для осуществления сестринского процесса?
Назовите преимущества внедрения сестринского процесса в практическое здравоохранение.
Медсестра фиксирует оценки пациента и его семьи в отношении плана мероприятий и вносит в него необходимые изменения, основываясь на мнении семьи о возможности достижения ожидаемых результатов. Она обобщает работу, проделанную членами семьи.
Ознакомившись с несколькими моделями из множества существующих мы видим, что единой модели на сегодняшний день не существует.
Практикующие сестры во многих странах одновременно используют несколько моделей, причем выбор модели зависит от невозможности пациента удовлетворить те или иные потребности.
Осмысление уже разработанных моделей помогает выбрать те, которые пригодны для конкретного пациента.
Модель сестринского ухода помогает акцентировать внимание медицинской сестры при обследовании пациента, постановки диагноза и планировании сестринского вмешательства.
Домрачев Е.О. Лекция.
ЛЕКЦИЯ №5.
Тема:"Сестринский процесс: понятия и термины".
Понятие о сестринском процессе родилось в США в середине 50-х годов. В настоящее время оно получило широкое развитие в современной американской, а с 80-х годов -- в западноевропейских моделях сестринского дела.
Сестринский процесс -- это научный метод организации и оказания сестринской помощи, систематический путь определения ситуации, в которой находится пациент и медсестра, и возникающих в этой ситуации проблем, в целях выполнения плана ухода, приемлемого для обеих сторон. Сестринский процесс -- динамичный, цикличный процесс.
Целью сестринского процесса является поддержание и восстановление независимости пациента в удовлетворении основных потребностей организма, требующего комплексного (холистического) подхода к личности пациента.
ПЕРВЫЙ ЭТАП - СБОР ИНФОРМАЦИИ
ВТОРОЙ ЭТАП - ПОСТАНОВКА СЕСТРИНСКИХ ДИАГНОЗОВ
Понятие сестринского диагноза, или сестринской проблемы, впервые появилось в США в середине 50-х гг. и было законодательно закреплено в 1973 г. В настоящее время перечень сестринских проблем, утвержденных Американской Ассоциацией медсестер, насчитывает 114 единиц.
Международный совет медсестер (МСМ) разработал в1999 г. Международный классификатор сестринской практики (МКСП) -- это профессиональный информационный инструмент, необходимый для стандартизации языка медсестер, создания единого информационного поля, документирования сестринской практики, учета и оценки ее результатов, подготовки кадров.
В МКСП под сестринским диагнозом понимают профессиональное суждение медсестры о явлении, связанном со здоровьем или социальным процессом, представляющим объект сестринских вмешательств.
Сестринский диагноз - это описание характера существующей или потенциальной ответной реакции пациента на нарушение удовлетворения жизненно важных потребностей в связи с заболеванием или травмой, во многих случаях это - жалобы пациента.
Сестринский диагноз следует отличать от врачебного:
Врачебный диагноз определяет болезнь, а сестринский -- нацелен на выявление реакций организма на свое состояние;
Врачебный диагноз может оставаться неизменным в течение всей болезни. Сестринский диагноз может меняться каждый день или даже в течение дня;
Врачебный диагноз предполагает лечение в рамках врачебной практики, а сестринский -- сестринские вмешательства в пределах ее компетенции и практики.
Врачебный диагноз связан с возникшими пато-физиологическими изменениями в организме. Сестринский -- часто связан с представлениями пациента о состоянии своего здоровья.
Сестринские диагнозы охватывают все сферы жизни пациента. Различают физиологические, психологические, социальные и духовные диагнозы.
Сестринских диагнозов может быть несколько, 5--6, а врачебный, чаще всего, только один.
Различают явные (настоящие), потенциальные и приоритетные сестринские диагнозы.
Примерный банк проблем пациента или сестринских диагнозов
1. Чувство тревоги, связанное с... (указать причину).
2. Недостаточное питание, не соответствующее потребностям организма.
3 Избыточное питание, превышающее потребности организма.
4. Снижение защитных функций организма в связи с...
5. Отсутствие санитарных условий (быта, работы...).
6. Дефицит знаний и навыков для осуществления... (например, гигиенических мероприятий).
7. Усталость (общая слабость).
ТРЕТИЙ ЭТАП - ПЛАНИРОВАНИЕ УХОДА
Во время планирования ОТДЕЛЬНО ДЛЯ КАЖДОЙ ПРОБЛЕМЫ формулируются ЦЕЛИ и ПЛАН ухода. Требования к постановке целей:
1) Цели должны быть реальными, достижимыми. Нельзя ставить цель: пациент похудеет за 3 дня на 10 кг.
2) Необходимо установить сроки достижения цели. По срокам существует 2 вида целей:
а) краткосрочные (меньше одной недели);
б) долгосрочные (недели, месяцы, часто после выписки).
3) Цели должны находиться в пределах сестринской компетенции.
Неправильно: "У пациента не будет кашля к моменту выписки", так как это область компетенции врача.
Правильно: "Пациент продемонстрирует знания о дисциплине кашля к моменту выписки".
4) Цель должна формулироваться в терминах пациента, а не медсестры.
Неправильно: медсестра обучит пациента технике самовведения инсулина. Правильно: пациент продемонстрирует умение делать себе инъекции инсулина технически верно через неделю.
Затем сестра составляет план ухода за пациентом, то есть письменное руководство, представляющее собой подробное перечисление действий медсестры, необходимых для достижения целей ухода.
Сестра над чистым листом бумаги тщательно обдумывает ситуацию, стараясь подробно, по пунктам, ответить на вопросы - что она может сделать для пациента по данной проблеме? Как облегчить его положение?
При составлении плана ухода сестра может руководствоваться СТАНДАРТОМ сестринского вмешательства, под ним понимают перечень научно обоснованных мероприятий, обеспечивающих качественный уход за пациентом по определенной проблеме.
Например, ознакомьтесь с примерным СТАНДАРТОМ сестринских вмешательств при проблеме "стул со склонностью к запорам". Сестринская проблема: стул со склонностью к запорам.
Цели: краткосрочная - у пациента будет стул не реже одного раза в два дня.
Долгосрочная - пациент продемонстрирует знания о способах борьбы с запорами к моменту выписки.
Характер сестринского вмешательства:
1) обеспечить кисло-молочную растительную диету (творог, овощи, черный хлеб, фрукты, зелень) - диета N 3.
2) обеспечить достаточный прием жидкости (кисло-молочные продукты, соки, сульфатные минеральные воды) до 2-х литров в день.
3) попытаться выработать у пациента условный рефлекс на дефекацию в определенное время суток (утром через 15-20 минут после приема стакана холодной воды натощак).
4) обеспечить достаточную двигательную активность пациенту.
5) обеспечить прием слабительных и постановку очистительных клизм по назначению врача.
6) регистрировать ежедневно кратность стула в медицинской документации.
7) обучить пациента особенностям питания при запорах.
Стандарт создается в помощь медсестре, это справочник, но в стандарте невозможно предусмотреть все клинические ситуации, поэтому его нельзя применять необдуманно, слепо. Еще Петр I предостерегал: "Не держись за устав, как слепой за плетень".
Например, включение в рацион большого количества овощей и фруктов, черного хлеба не может быть рекомендовано страдающему запорами пациенту с воспалительным заболеванием кишечника; много жидкости, постановка очистительных клизм объемом в 1,5-2 л - пациенту с запорами на фоне отеков; расширение двигательной активности - пациенту с запорами и травмой позвоночника.
ЧЕТВЕРТЫЙ ЭТАП - РЕАЛИЗАЦИЯ ПЛАНА УХОДА
Все, что медсестра наметила сделать на бумаге, теперь она должна претворить в жизнь - самостоятельно или с посторонней помощью.
Сестринские действия подразумевают 3 типа сестринских вмешательств:
1. зависимые;
2. независимые;
3. взаимозависимые.
ЗАВИСИМЫЕ ВМЕШАТЕЛЬСТВА
Это такие действия медсестры, которые выполняются по требованию или под наблюдением врача. К примеру, инъекции антибиотиков каждые 4 часа, смена повязок, промывание желудка.
НЕЗАВИСИМЫЕ ВМЕШАТЕЛЬСТВА
Это действия, осуществляемые медсестрой по собственной инициативе, руководствуясь собственными соображениями, автономно, без прямого требования со стороны врача. Иллюстрацией могут служить следующие примеры:
1) оказание помощи пациенту в самообслуживании,
2) наблюдение за реакцией пациента на лечение и уход, а также за его адаптацией в условиях ЛПУ,
3) обучение и консультирование пациента и его семьи,
4) организация досуга пациента.
ВЗАИМОЗАВИСИМЫЕ ВМЕШАТЕЛЬСТВА
Это сотрудничество с лечащим врачом или с другим специалистом в области здравоохранения, например, с физиотерапевтом, диетологом или инструктором ЛФК, когда действия обеих сторон важны для достижения конечного результата.
ПЯТЫЙ ЭТАП - ОЦЕНКА ЭФФЕКТИВНОСТИ УХОДА
Оценка эффективности и качества ухода за пациентом производится сестрой регулярно, через определенные промежутки времени. Например, при проблеме "риск появления пролежней" сестра будет производить оценку каждые два часа, меняя положение пациента.
Основные аспекты оценки:
Оценка успехов в деле достижения целей, что позволяет измерить качество ухода;
Изучение ответной реакции пациента на медперсонал, лечение и сам факт пребывания в стационаре.
Процесс оценки требует от сестры умения мыслить аналитически при сравнении желаемых результатов с достигнутыми. Если поставленные цели достигнуты, и проблема решена, медсестра в документации расписывается и проставляет дату. Например:
Цель: пациент будет уметь измерять АД самому себе к 5.09.
Оценка: пациент измерил АД и оценил его результаты правильно 5.09. Цель достигнута; подпись медсестры.
Таким образом, сестринский процесс - гибкий, живой и динамичный процесс, обеспечивающий постоянный поиск в уходе и систематическое внесение корректив в план сестринской помощи. В центре сестринского процесса - пациент как уникальная личность, активно сотрудничающая с персоналом.
Еще раз хочется особо обратить внимание на тот факт, что медицинская сестра рассматривает не заболевание, а реакцию пациента на болезнь и своё состояние. Эта реакция может быть физиологической, психологической, социальной и духовной.
Например, врач купирует приступ бронхиальной астмы, устанавливает её причины и назначает лечение, а научить пациента жить с хроническим заболеванием - задача медицинской сестры. И на сегодняшний день остаются актуальны слова Ф. Найтингейл: "Готовить сестёр - это значит научить помогать больному жить".
ЧТО ДАЕТ ВНЕДРЕНИЕ СЕСТРИНСКОГО ПРОЦЕССА В ПРАКТИЧЕСКОЕ ЗДРАВООХРАНЕНИЕ
1)системность, продуманность и спланированность сестринского ухода;
2)индивидуальность, учет конкретной клинической и социальной ситуации пациента;
3)научность, возможность использования стандартов сестринской деятельности;
4)активное участие пациента и его семьи в планировании и реализации ухода;
5)эффективное использование времени и ресурсов сестры;
6)повышение компетентности, независимости, творческой активности сестры, престижа профессии в целом.
Метод сестринского процесса применим к любой области сестринской деятельности и может быть использован не только по отношению к отдельному пациенту, но и к группам пациентов, их семьям, обществу в целом.
Домрачев Е.О. Лекция.
ЛЕКЦИЯ №6.
Тема:"1 этап сестринского процесса"
Первый этап сестринского процесса - это субъективное и объективному обследование, т. е. оценка состояния здоровья человека.
Субъективный метод- это беседа с пациентом (выявление жалоб, образа жизни, факторов риска и т.д.) источником информации м. б. пациент, родственники и мед. документация (медицинская карта больного или выписка из истории болезни) , мед. персонал, специальная мед. литература.
Методами обследования являются: субъективный, объективный и дополнительные методы обследования пациента для определения потребностей пациента в уходе.
1. Сбор необходимой информации:
а) субъективных данных: общих сведений о пациенте; жалоб в настоящее время -- физиологических, психологических, социальных, духовных; ощущениях пациента; реакциях, связанных с адаптационными возможностями; сведений о неудовлетворенных потребностях, связанных с изменением состояния здоровья;
б) объективных данных. К ним относятся: рост, масса тела, выражение лица, состояние сознания, положение пациента в постели, состояние кожных покровов, температура тела пациента, дыхание, пульс, АД, естественные отправления;
в) оценка психосоциальной ситуации, в которой находится пациент:
Оцениваются социально-экономические данные, определяются факторы риска, данные об окружающей среде, влияющие на состояние здоровья пациента, его образ жизни (культура, увлечения, хобби, религия, вредные привычки, национальные особенности), семейное положение, условия работы, материальное положение;
Описывается наблюдаемое поведение, динамика эмоциональной сферы.
2. Целью анализа собранной информации является определение приоритетных (по степени угрозы для жизни) нарушенных потребностей или проблем пациента, степень независимости пациента в уходе.
Почему медсестра не может воспользоваться данными врачебного осмотра, то есть почерпнуть все необходимые ей для организации ухода сведения из медицинской истории болезни? Сестринское обследование является независимым и не может подменяться врачебным, так как врач и медсестра в своей работе преследуют различные цели.
Задача врача - установить правильный диагноз и назначить лечение. Задача медсестры - обеспечить пациенту максимальный комфорт, в пределах своей сестринской компетенции постараться облегчить его состояние. Поэтому для медсестры важны не столько причины нарушения здоровья (инфекция, опухоли, аллергия), сколько внешние проявления заболевания как результат нарушения функций организма и основная причина дискомфорта. Такими внешними проявлениями могут являться, например: одышка, кашель с мокротой, отеки и т.д.
Поскольку медсестра и врач преследуют разные цели, следовательно, и информация, которую они собирают при обследовании пациента, должна отличаться.
Объективное обследование- это осмотр пациента т. е. наблюдение за тем как пациент удовлетворяет свои 14 жизненно- важных потребностей.
Дополнительное обследование - это данные лабораторных исследований, инструментальных исследований. Из чего же состоит объективное обследование?
1. Состояние пациента
2. Сознание,выражение лица
3.Положение в кровати, движение в суставах
4.Состояние кожи и слизистых
5.Лимфоузлы
6.Состояние костно-мышечной системы
7.Состояние дыхательной системы
8.Желудочно-кишечный тракт
9.Мочевыделительная система
10.Сердечно-сосудистая система
12.Нервная система
13.Половая система
14.Темпераеура тела, ЧДД, пульс. А/Д, рост, масса тела
Современная мед. сестра должна владеть навыками по проведению общего осмотра, пальпации лимфатических узлов, живота, щитовидной железы, владеть аускультацией лёгких и сердца, живота, перкуссией лёгких, проводить осмотр молочных желез, половых органов.
Проводить антропометрию: т. е.измерение роста, массы тела, окружности головы. груди.
1Состояние пациента; лёгкой, средней, тяжёлой степени, критическое. агональное.
2Сознание - ясное, спутанное, без сознания. кома, нет реакции на словесный и болевой раздражитель.
3Положение пациента- активное, вынужденное(когда он сидит или лежит определённым образом), пассивное.
4 Состояние кожи и слизистых- бледная, цианотичная, гиперемированная, мраморность кожных покровов, холодной, горячей, сухой, влажной, нормальной.
5 Состояние костно-мышечной системы- без патологии -правильно развито, дисгармония костной системы(искривление костей)
6 Состояние лимфоузлов не пальпируются, мелкие, крупные до 1 см. и т. д.
7 Состояние дыхательной системы -нормальный тип дыхания, поверхностное дыхание, глубокое дыхание, учащение, патологическое. Частота дыхательных движений у новорожденного от 36-42-45, переходный возраст с30-24, взрослые 16-18движений.
При аускультации выслушивается несколько типов дыхания:
1.пуэриальное 1 с рождения до 2 лет жизни
2. везикулярное- нормальное дыхание
3.жесткое -усиление звука дыхания, при ОРЗ, и т. д.
4.ослабленное- уменьшение звука дыхания.
3 типа дыхания: грудной, брюшной, смешанный.
При осмотре сердечнососудистой системы мед. сестра исследует пульс, измеряет А/Д, проводит аускультация сердца.
При аускультации сердца выслушивается ритм, тени сердца и наличие или отсутствие патологических шумов.
Пульс- это колебания стенки артерии, обусловленное выбросом крови в артериальную систему. Чаще определяют на лучевой артерии, сонной артерии. Пульс бывает артериальный, венозный, каппелярный.
Медсестра определяют пульс на лучезапястном суставе, височной артерии, подколенной артерии, сонной артерии, задней большеберцовой артерии, артерии выше стопы.
Артериальный пульс - центральный и периферический.
Центральный- сонная артерия, брюшная аорта.
Показатели пульса: ритм, частота, напряжение(твердый, мягкий), наполнение(удовлетворительный, полный, нитевидный)
А/Д- сила, с которой кровь производит давление на стенки сосудов, зависит от величины сердечного выброса и тонуса артериальной стенки. А/Д зависит от возраста, состояния здоровья. У ребенка младшего возраста 80/40-60/40 мм ртутного столба, у взрослого человека (12-13;30-40лет)120/60-70
Гипотония- снижение А/Д(гипотензия)
Гипертония- повышение А/Д(гипертензия)
9.Желудочно-кишечный тракт-осмотр языка, пальпация живота, регулярность опорожнения кишечника.
10.мочувыделительная система- частота мочевыделения, болезненность, наличие отеков.
Водный баланс-это соответствие выпитой и выделенной жидкости человеком за сутки (1.5-2 литра) отеки могут быть скрытыми, явными.
11.Эндокринная система-пальпация щитовидной железы(увеличение, болезненность)
12.Нервная система -гладкие рефлексы(рефлекс на свет),болевые рефлексы.
13.Половая система-тип женский, мужской, развитие правильно или нет.
На основании субъективных и объективных обследований выявляются нарушения удовлетворения потребностей.
Например: пациент 40 лет жалуется на головную боль, сонливость, слабость. Из анализа выяснено: данные симптомы мучают пациента уже 3 месяца, он перегружается на работе, очень устает, курит, работа- экономист.
Из осмотра: состояние средней тяжести, в сознании, положение активное, кожа чистая, гиперемия-румянец, пристеночная клетчатка развита чрезмерно. Лимфоузлы мелкие. При аускультации дыхание везикулярное. А/Д160/100, ЧСС 88.Живот мягкий. Аппетит снижен.Половые органы развиты по мужскому типу. Нарушены потребности: спать. есть, отдыхать, работать. Факторы риска- гиподинамия, курение. Далее планирование и т. д.
3.Регисрация данных: данные осмотра документируются и регистрируются в сестринской карте стационарного больного. Где фиксируется:
Дата и время поступления больного
Дата и время выписки больного.
Отделение № палата №
Вид транспортировки: на каталке, может идти
Группа крови, резус фактор
Побочное действие лекарств
Год рождения
Место жительства
Место работы(должность)
Род и группа инвалидности
Кем направлен
Направлен в стационар по эпидемиологическим показателям, через часов после начала заболевания
Врачебный диагноз
5 оценка сестринского вмешательства
После осуществляется регистрация данных сестринского процесса
регистрация данных производится для того чтобы:
1 Зафиксировать все данные о пациенте
3 Чтобы легче было скорректировать план ухода.
4 Чтобы отразить динамику состояния больного.
5Чтобы легче было оценить эффективность сестринских вмешательств.
На протяжении всего ухода медсестра отображает динамику субъективного и объективного состояния больного в дневнике наблюдения.
Вывод: Мы познакомились с 1 этапом - объективным обследованием. Проведение осмотра объективного пациента выявление его нарушенных потребностей.
Домрачев Е.О. Лекция.
ЛЕКЦИЯ №7.
Тема:"Инфекционный контроль и профилактика внутрибольничной инфекции".
Проблема внутрибольничных инфекций (ВБИ) является одной из самых актуальных проблем здравоохранения как в России, так и за ее пределами. В Соединенных Штатах Америки, странах Европы и Азии работа по профилактике ВБИ носит название инфекционного контроля, в нашей стране принят термин "эпиднадзор".
Программа инфекционного контроля носит 2-ступенчатый характер и проводится в жизнь двумя организационными структурами: комиссией по профилактике внутрибольничных инфекций и госпитальным эпидемиологом (помощником эпидемиолога).
Эпиднадзор за внутрибольничными инфекциями включает выявление ВБИ, расследование этих случаев, выявление причин и механизмов инфицирования, определение возбудителей и разработку мероприятий в лечебном учреждении для снижения уровня внутрибольничных инфекций и для их профилактики.
В больницах США существуют отделения инфекционного контроля. Штат укомплектовывается врачами-эпидемиологами и медицинскими сестрами, прошедшими подготовку по инфекционному контролю на специальных курсах. Сестры берутся в отделение при наличии опыта работы не менее 10 лет, затем их прикрепляют к наиболее опытной сестре отделения инфекционного контроля, и только после прохождения стажировки сотрудник отдела имеет право на самостоятельную работу.
Работа построена по принципу курации отделений (1 сотрудник на 250 коек), сбора информации и анализа случаев ВБИ.
Данные, полученные в результате этого анализа, доводятся до сведения персонала отделений и обсуждаются с ним.
В нашей стране эта работа начала планомерно проводиться после выхода в свет приказа N 220 МЗ "О мерах по развитию и совершенствованию инфекционной службы в РФ" в 1993 г. До этого работа по эпиднадзору возлагалась на врача-эпидемиолога санэпидслужбы. Появление в стационарах своих эпидемиологов со временем, безусловно, приведет к снижению уровня ВБИ. Добиться успеха можно лишь при установлении доверительных отношений между специалистами, занимающимися инфекционным контролем, и персоналом отделений. Значительная роль в этом сотрудничестве отводится средним медработникам, от работы которых зависит уровень заболеваемости внутрибольничными инфекциями в лечебных учреждениях.
По экспертной оценке специалистов, внутрибольничные инфекции передаются 7-8% пациентов.
Борьба с внутрибольничными инфекциями - комплекс мер, которые направлены на разрыв цепи передачи инфекции от одного пациента или медработника к другому.
Пути передачи ВБИ многообразны, однако чаще всего инфекция распространяется через плохо поддающиеся обеззараживанию медицинские инструменты и оборудование. Наиболее сложными для санобработки являются эндоскопы.
Важно обеспечить качество обработки инструментов на всех этапах - от очистки до дезинфекции и стерилизации. Очистка позволяет снизить обсемененность микроорганизмами в 10000* раз, т.е. на 99,99%. Поэтому ключевым моментом обработки инструментов и оборудования является проведение тщательной очистки.
ВБИ - любое заболевание микробного происхождения, которое поражает больного в результате поступления в больницу или обращения за медицинской помощью, а также заболевание сотрудника больницы вследствие его работы в данном учреждении, вне зависимости от появления симптомов заболевания во время пребывания в больнице или после выписки.
ВБИ В РОССИИ
ОФИЦИАЛЬНЫЕ ДАННЫЕ - 52-60 ТЫС. БОЛЬНЫХ
РАСЧЕТНЫЕ ДАННЫЕ - 2,5 МЛН.
ЗАБОЛЕВАЕМОСТЬ ВБИ НОВОРОЖДЕННЫХ В РОССИИ
ДАННЫЕ ОФИЦИАЛЬНОЙ РЕГИСТРАЦИИ -1,0-1,4%
ВЫБОРОЧНЫЕ ИССЛЕДОВАНИЯ - 10-15%
УЩЕРБ, ПРИЧИНЯЕМЫЙ ВБИ В РОССИИ
УВЕЛИЧЕНИЕ КОЙКО-ДНЯ НА 6,3 ДНЯ
СТОИМОСТЬ 1 КОЙКО-ДНЯ С ВБИ ~ 2 ТЫС.РУБ.
ЭКОНОМИЧЕСКИЙ УЩЕРБ -2,5 МЛРД. РУБ. В ГОД
СОЦИАЛЬНО-ЭКОНОМИЧЕСКИЙ УЩЕРБ ОТ ВБИ В США
ВБИ переносят 2 млн. пациентов в год
Погибает от ВБИ 88 000 больных
Экономический ущерб 4,6 млрд. долл.
ВБИ возникают у 5-12% больных, поступающих в лечебные учреждения:
У пациентов, инфицированных в стационарах;
У пациентов, инфицированных при получении поликлинической помощи;
У медработников, заразившихся при оказании помощи больным в стационарах и поликлиниках.
Объединяет все три вида инфекций место инфицирования - лечебное учреждение.
ВБИ - понятие собирательное, включающее различные заболевания. Определение ВБИ, предложенное Европейским региональным бюро ВОЗ в 1979 г.: "Внутрибольничная инфекция - любое клинически распознаваемое инфекционное заболевание, которое поражает больного в результате его поступления в больницу или обращения за медицинской помощью, или инфекционное заболевание сотрудника больницы вследствие его работы в данном учреждении вне зависимости от появления симптомов заболевания до или во время пребывания в больнице".
Данная категория инфекций имеет свои особенности эпидемиологии, отличающие ее от так называемых классических инфекций. В частности, в возникновении и распространении очагов ВБИ важнейшую роль играет медицинский персонал.
В структуре ВБИ, выявляемых в ЛПУ, гнойно-септические инфекции (ГСИ) занимают ведущее место, составляя до 75-80%. Наиболее часто ГСИ регистрируются у больных хирургического профиля, в особенности в отделениях неотложной и абдоминальной хирургии, травматологии и урологии. Основными факторами риска возникновения ГСИ являются: увеличение числа носителей среди сотрудников, формирование госпитальных штаммов, увеличение обсемененности воздуха, обстановки и рук персонала, диагностические и лечебные манипуляции, несоблюдение правил размещения больных и ухода за ними.
Другая большая группа - кишечные инфекции. Они составляют 7-12% от общего количества. Среди них преобладают сальмонеллезы. Регистрируются сальмонеллезы у ослабленных больных хирургических и реанимационных отделений, перенесших обширные операции или имеющих тяжелую соматическую патологию. Выделяемые штаммы сальмонелл отличаются высокой антибиотикорезистентностью и устойчивостью к внешним воздействиям. Ведущими путями передачи в условиях ЛПУ являются контактно-бытовой и воздушно-пылевой.
Значимую роль играют гемоконтактные вирусные гепатиты В, С, D, составляющие 6-7%. Более всего риску заболевания подвержены больные, которым проводятся обширные хирургические вмешательства с последующим переливанием крови, гемодиализ, инфузионная терапия. У 7-24% больных в крови обнаруживаются маркеры этих инфекций. Категорию риска представляет персонал, чьи обязанности предусматривают выполнение хирургических манипуляций или работу с кровью. При обследованиях выявляется, что носителями маркеров вирусных гепатитов являются от 15 до 62% персонала, работающего в этих отделениях.
На долю других инфекций в ЛПУ приходится до 5-6% от общей заболеваемости. К таким инфекциям относятся грипп и другие ОРВИ, дифтерия, туберкулез.
Проблема профилактики ВБИ является многоплановой и весьма трудна для решения. Конструктивное решение здания ЛПУ должно соответствовать научным достижениям, ЛПУ должно иметь современное оснащение, должен строго соблюдаться противоэпидемический режим на всех этапах медицинской помощи. В ЛПУ должны выполняться три важнейших требования:
Сведение к минимуму возможности заноса инфекции;
Исключение внутригоспитальных заражений;
Исключение выноса инфекции за пределы лечебного учреждения.
В вопросах профилактики ВБИ в стационарах среднему медперсоналу отводится роль организатора, ответственного исполнителя, контролера. Ежедневное, тщательное и неукоснительное выполнение требований санитарно-гигиенического и противоэпидемического режима составляет основу перечня мероприятий по профилактике ВБИ. Следует подчеркнуть значимость роли старшей сестры отделения. Это длительное время проработавший по специальности сестринский состав, обладающий организаторскими навыками, прекрасно разбирающийся в вопросах режимного характера.
Каждое из направлений профилактики ВБИ предусматривает ряд целенаправленных санитарно-гигиенических и противоэпидемических мероприятий, имеющих целью предотвращение одного из путей передачи инфекции внутри стационара.
ОСНОВНЫЕ МЕРЫ БОРЬБЫ И ПРОФИЛАКТИКИ ВБИ
Сокращение масштабов госпитализации больных.
Расширение медицинской помощи на дому.
Организация дневных стационаров.
Обследование больных при плановых операциях на догоспитальном уровне.
Тщательное соблюдение противоэпидемического режима.
Своевременная изоляция больных ВБИ.
Сокращение сроков госпитализации (ранняя выписка).
Пресечение механизма передачи при медицинских процедурах:
Сокращение инвазивных процедур;
Использование алгоритмов процедур;
Расширение сети ЦСО;
Меры по разрыву естественных механизмов передачи:
Использование современных эффективных дезинфицирующих препаратов;
Использование иммунокорректоров контингентам риска (бифидумбактерин и др.).
Обучение медицинского персонала.
Разработка программы профилактики ВБИ в каждом ЛПУ.
МЕРЫ ЗАЩИТЫ МЕДИЦИНСКОГО ПЕРСОНАЛА.
Специфическая профилактика (прививки, ГЛ - геморрагическая лихорадка, дифтерия, столбняк).
Предупреждение заражений при инвазивных процедурах.
Пресечение естественного механизма передачи (контактно-бытовой, воздушно-капельный).
Экстренная профилактика при аварийных ситуациях (ВИЧ, холера, чума, ГЛ).
Ухаживая за больным человеком, необходимо соблюдать санитарно-противоэпидемический режим (СПЭР) и помнить о том, что при несоблюдении СПЭР вы можете заразиться от больного инфекционным заболеванием или заразить его.
ЦЕЛЕЙ И ПЛАНИРОВАНИЕ СЕСТРИНСКИХ ВМЕШАТЕЛЬСТВ.
ОЦЕНКА ЭФФЕКТИВНОСТИ УДОВЛЕТВОРЕНИЯ ОСНОВНЫХ ЖИЗНЕННО-ВАЖНЫХ ПОТРЕБНОСТЕЙ ПАЦИЕНТА И ПОСТАНОВКА СЕСТРИНСКИХ ПРОБЛЕМ.
ЭТАП СЕСТРИНСКОГО ПРОЦЕССА
2.1. ВЫЯВЛЕНИЕ НАРУШЕНИЙ ЖИЗНЕННО-ВАЖНЫХ ПОТРЕБНОСТЕЙ: дышать, есть, пить, выделять, двигаться, поддерживать положение тела в пространстве, поддерживать нормальную температуру тела, спать, отдыхать, одеваться, раздеваться. Быть чистым, избегать опасности, общаться, иметь жизненные ценности (материальные), работать (играть, учиться), быть здоровым.
2.2. ВЫЯВЛЕНИЕ СЕСТРИНСКИХ ПРОБЛЕМ ПАЦИЕНТА.
2.2.1. Выявление настоящих проблем пациента.
2.2.2. Выявление приоритетных проблем пациента: приоритеты 1 порядка, приоритеты 2 порядка и т.д.
2.2.3. Выявление потенциальных проблем пациента.
III. 3 ЭТАП СЕСТРИНСКОГО ПРОЦЕССА - ОПРЕДЕЛЕНИЕ
3.1. Определение цели сестринских вмешательств согласно каждой выявленной проблемы пациента:
§ краткосрочные
§ долгосрочные
3.2. Планирование сестринских вмешательств относительно каждой выявленной проблемы пациента и поставленных целей.
IY. РЕАЛИЗАЦИЯ ПЛАНА СЕСТРИНСКИХ ВМЕШАТЕЛЬСТВ.
Подробное описание всех действий медицинской сестры. В этом разделе студент должен описать алгоритмы действий медицинской сестры согласно плана сестринских вмешательств с детальным описанием организации и проведения всех мероприятий, включая беседы, лекции и рекомендации.
Выполняя этот этап сестринского процесса студент должен дать ответы на следующие вопросы:
§ как подготовить пациента к назначенным лабораторным и инструментальным исследованиям? Что рассказать пациенту об этих исследованиях, как подготовиться к ним;
§ как провести те или иные сестринские манипуляции?
§ как организовать и осуществить каждый пункт плана сестринских вмешательств.
§ Что студент будет рассказывать пациенту и его родственникам о данном заболевании?
Оценить изменения проблемы пациента и результат, который получен в результате сестринских вмешательств.
Таблица 1.
Карта сестринского процесса
Таблица 2.
Сестринский уход при терапевтическом заболевании.
Осуществив сестринский уход при терапевтическом заболевании, студент должен оценить изменения в субъективном и объективном статусе, а также лабораторных и инструментальных обследованиях соответственно всем этапам сбора информации о больном: жалобы, осмотр, пальпация, перкуссия и аускультация. Также изменения в нарушении потребностей пациента и проблемах пациента.
В конце сестринской истории болезни студент должен поставить свою подпись.
ПРИМЕР НАПИСАНИЯ СЕСТРИНСКОЙ ИСТОРИИ БОЛЕЗНИ .
СБОР ИНФОРМАЦИИ О ПАЦИЕНТЕ.
1.1. ОБЩИЕ СВЕДЕНИЯ (паспортная часть).
· Ф. И. О.: Иванов Сергей Петрович
· Возраст – 60 лет
· Пол - мужской
· Национальность - русский
· Образование - среднее
· Место регистрации –Киров, ул. Ленина, д.2, кв5.
· Место жительства- Киров, ул. Ленина, д.2, кв5.
· Место работы - пенсионер
· Профессия (должность) шофер
· Кем направлен пациент участковым врачом.
· Непереносимость лекарственных препаратов - нет
· Дата поступления 1.01.08.
· Дата выписки - 30.01.08.
Диагноз при поступлении: хронический бронхит, ДН II степени.
Клинический диагноз: ХОБЛ: хронический обструктивный смешанный бронхит (бронхитический и эмфизематозный вариант), средней степени тяжести, фаза обострения, ДН II степени. Хроническое легочное сердце, стадия компенсации, ХСН 0. Полицитемия.
Основные:
§ Кашель с отделением вязкой мокроты до 30 мл в сутки,
§ Одышка при незначительной физической нагрузке.
Общие: слабость, быстрая утомляемость, невозможность выполнять обычную физическую нагрузку, работать, самостоятельно, без помощи родственников гулять.
ИСТОРИЯ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ
Считает себя больным более 20 лет, когда впервые после продолжительного курения закашлял по утрам. Этому не придал никакого значения. К врачу не обращался, не лечился, к советам жены прекратить курение не прислушивался. Через 6 лет присоединилась одышка, которая появлялась при значительной физической нагрузке: быстрой ходьбе по ровной поверхности на 300 метров. Продолжал курить. Начал часто простывать в связи с работой на улице. Считает, что в связи с простудными заболеваниями и частыми острыми бронхитами его состояние и ухудшилось. Усилился кашель по утрам и сохранялся в течение дня, увеличилось количество мокроты. Несмотря на это, больной продолжал курить до 2-х пачек в день. Одышка нарастала в течение последующих 2-х лет, и в прошлом году она стала появляться в покое.
Пациент обратился к терапевту, был обследован: рентгенография легких от 2007 года показала значительное расширение корней легких и повышение воздушности легочной ткани. Общий анализ мокроты показал: количество 30 мл, серая, без запаха вязкая, лейкоцитов до 5 в поле зрения, эритроциты не выявлены, атипичные клетки отсутствуют. При обследовании ФВД: ЖЕЛ- 3,4 л при норме 5,0 ОФ выд 1 ˝ - 2,2л (значительно уменьшен).
В 2007 году пациент лечился в пульмонологическом отделении. Северной городской клинической больницы дважды. Чем лечился не знает, документы предъявить не может. Со слов больного гормоны он не получает.
Последнее обострение 01.01.08 года, после ходьбы около 1 км усилился кашель и одышка. ЧДД была до 30 в минуту и сохранялась более 3 часов. Пациент принимал теофедрин 2 таблетки, 2 ингаляции сальбутамола, однако, состояние не улучшилось. Была вызвана скорая помощь, которая и доставила пациента в стационар.
ИСТОРИЯ ЖИЗНИ
Родился в Кировской области, рос и развивался соответственно возрасту.
В армии служил 2 года в танковых войсках.
Бытовые условия хорошие, живет в благоустроенной квартире с женой и сыном, питается хорошо: еженедельно мясо, фрукты, овощи.
Работал шофером большегрузного автомобиля в течение 40 лет.
Среди перенесенных заболеваний отмечает частые острые респираторные заболевания, в 1990 году перенес перелом 2-х ребер справа (5 и 6) в связи с падением.
Наследственность не отягощена.
Аллергологический анамнез спокоен.
Гемотрансфузии отрицает.
Вредные привычки: курит с 17 лет по 1-1,5 пачки в день, последние 2 года до 2-х пачек в день. Спиртные напитки употребляет умеренно.
Психологический статус: отмечает чувство тревоги перед будущим в связи с усилением кашля и одышки.
Духовный статус: неверующий. Отдыхает пассивно, спортом не занимается, увлечен чтением художественной литературы, предпочитает исторические романы.
ОСМОТР, ПАЛЬПАЦИЯ ПЕРКУССИЯ, АУСКУЛЬТАЦИЯ
Состояние средней тяжести. Сознание ясное.
Положение активное. Осанка сутулая.
Антропометрические данные вес 70кг, рост 180см.
Индекс Кетле = вес/рост 2 (в м)=21,6.
Лицо одутловатое. Волосы седые.
Акроцианоз мочек ушей. Кожные покровы цианотичны.
Подкожно-жировой слой развит слабо.
Лимфотические узлы не увеличены. Отеки на ногах отсутствуют.
При осмотре грудная клетка эмфизематозная: переднее - задний размер приближается к боковому. Над- и подключичные ямки выбухают, ребра имеют горизонтальное направление, эпигастральный угол острый. Угол Людовика выражен.
Вспомогательные мышцы участвуют в акте дыхания, ЧДД 24 в 1 минуту. Дыхание глубокое.
Перкуторный тон над симметричными участками легких коробочный.
Дыхание ослабленное везикулярное. Выдох свистящий, удлинен, над всей поверхностью легких выслушиваются сухие рассеянные хрипы.
Границы сердца: правая на 2 см кнаружи от правого края грудины. Верхняя и левая границы сердца не изменены. Тоны сердца приглушены, ритмичные, выслушивается акцент 2 тона над легочной артерией (2 межреберье слева). Над мечевидным отростком 1 тон ослаблен, выслушивается убывающий систолический шум. АД 125/80мм рт ст. Пульс 90 в 1 минуту.
Печень не увеличена. Живот мягкий, безболезненный. Отеков нет.
ЛАБОРАТОРНЫЕ И ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ:
Общий анализ крови: эритроциты – 5,5 х 10 12 /л, Нв-170 г/л, лейкоциты 9,5 х 10 9 /л, СОЭ 24 мм в час. Заключение: Синдром плеторы, лейкоцитоз увеличение СОЭ.
общий анализ мокроты: вязкая, серозная, лейкоциты 2-5 в поле зрения, эритроциты отсутствуют.
Рентгенография грудной клетки: корни легких расширены легочные поля повышенной прозрачности.
ФВД: ОФВ 1 /ФЖЕЛ) х 100%= 57% Тест Тиффно значительно снижен что соответствует тяжелой степени ДН.
ЭКГ: Отклонение оси сердца вправо. Амплитуда зубца Р =3мм, зубец Р остроконечный. В I отведении глубокий зубец S. В отведениях V 1 -V 2 высокий зубец R. . Заключение: Р-pulmonale.
Ультразвуковое исследование сердца: давление в легочной артерии 30 мм.- повышено, что свидетельствует о формировании хронического легочного сердца.
Функциональные медикаментозные пробы: проба оценивается как отрицательная, т.к. ОФВ 1 после применения м-холинолитика не изменился.
Бронхоскопическое исследование
Исследование газового состава крови: Р а О 2 = 56 мм рт. Ст. или SaO 2= 89%
II.2 ЭТАП СЕСТРИНСКОГО ПРОЦЕССА
Заключительный пятый этап сестринского процесса
- оценка эффективности ухода и коррекция его при необходимости. Цели этапа
:
- оценить реакции пациента на сестринский уход;
- оценить полученные результаты и подвести итоги;
- оформить выписной эпикриз;
- проанализировать качество оказанной помощи.
Оценку ухода проводят не только в день выписки пациента из стационара, а постоянно, при каждой встрече: на обходе с врачом, на процедурах, в коридоре, столовой и т.п. Состояние пациента меняется ежедневно и даже несколько раз в день, что не всегда вызвано характером заболевания и лечением. Это может быть обусловлено взаимоотношениями с соседями по палате, медицинским персоналом, отношением к процедурам, известиями из дома или от родственников. Наблюдение за пациентом - тоже действие сестринского персонала. Необходимо замечать малейшие изменения в состоянии или поведении больных, рассматривая поведение как один из основных критериев оценки. При каждом контакте с пациентом сестринский процесс происходит заново. Например, пациент после операции утром не смог самостоятельно изменить положение тела, а через 3 ч медсестра заметила, что он переворачивается без посторонней помощи. Это одновременно и новая информация о пациенте, и критерий оценки. Изменения поведения и состояния пациента, отражающие положительную динамику - очередная победа медицинского персонала. К сожалению, иногда лечение и уход малоэффективны. Например, у пациента после выполнения запланированных мероприятий по снижению температуры, после проведения капельного вливания вновь возникают жалобы на озноб.
Не всегда и не все проблемы, оценочные характеристики регистрируют, чаще (если они не оказывают влияние на течение заболевания или прогноз) их просто констатирует сестринский персонал и устно передаёт по смене. И наоборот, оценку и регистрацию оценочных показателей состояния пациента отделения интенсивной терапии проводят в наших клиниках каждые полчаса или час. Если пациент требует повышенного внимания со стороны персонала, критерии оценки его состояния заносят в тетрадь сдачи дежурств, обсуждают в начале рабочего дня на «пятиминутках» и вечером при сдаче смены.
Для качественного проведения заключительного этапа сестринского процесса необходимо: знать, какой аспект вы хотите оценить; иметь источники важной для оценки информации; уточнить критерии оценки - предполагаемые результаты, которые сестринский персонал желает достичь совместно с пациентом.
Рис. Пятый этап сестринского процесса
Аспекты оценки
Этап оценки
- это мыслительная деятельность. Сестринскому персоналу предстоит на основе использования определенных критериев оценки сравнить имеющиеся результаты ухода с желаемыми: оценить реакцию пациента и на этой основе сделать вывод о полученных результатах и качестве оказания помощи. Для объективной оценки степени успешности ухода необходимо
:
- уточнить поставленную цель и ожидаемый результат в поведении или реакции пациента на заболевание или свое состояние;
- оценить наличие у пациента желаемой реакции или поведения;
- сравнить критерии оценки с имеющейся реакцией или поведением;
- определить степень согласованности между целями и реакцией пациента.
Критерии оценки
Оценочными критериями могут быть слова или поведение пациента, данные объективного исследования, информация, полученная от соседей по палате или родственников. Например, при отёках оценочными критериями могут выступать показатели веса и водного баланса, при выявлении уровня боли - пульс, положение в постели, поведение, вербальная и невербальная информация и цифровые шкалы оценки боли (если их используют) (табл. 15-1).
Если поставленные цели выполнены, проблема пациента решена, сестринский персонал должен сделать соответствующую запись в истории болезни, поставить дату решения проблемы и свою подпись.
Иногда решающую роль на этапе оценки играет мнение пациента о проведённых действиях.
Источники оценки
Источником оценки выступает не только пациент. Сестринский персонал учитывает мнение родственников, соседей по палате, всех членов бригады, участвующих в лечении и уходе за пациентом.
Оценку эффективности всего ухода проводят при выписке пациента, переводе его в другое ЛПУ либо в патологоанатомическое отделение в случае летального исхода.
При необходимости план сестринских мероприятий пересматривают или прерывают. Когда цель частично или полностью не достигнута, следует проанализировать причины неудачи, среди которых могут быть
:
- отсутствие психологического контакта между персоналом и пациентом;
- языковые проблемы в общении с пациентом и родственниками;
- неполная или неточная информация, собранная на момент поступления пациента в стационар или позже;
- ошибочная трактовка проблем;
- нереальные цели;
- неверные пути достижения целей, отсутствие достаточного опыта и профессионализма в выполнении конкретных действий по уходу;
- недостаточное или чрезмерное участие самого пациента и родственников в процессе ухода;
- нежелание при необходимости просить о помощи коллег.
Действия сестринского персонала при отсутствии эффекта ухода
В случае отсутствия эффекта сестринский процесс начинают заново всё в той же последовательности.
Оценка позволяет персоналу не только выяснить реакцию пациента на предоставленный уход, а также выявить сильные и слабые стороны своей профессиональной деятельности.
Оформление выписного эпикриза
При окончании времени пребывания пациента в стационаре, краткосрочные цели ухода часто уже достигнуты. При подготовке к выписке оформляют выписной эпикриз, пациента передают под наблюдение участковой медсестре, которая продолжит уход по решению долгосрочных целей, связанных с реабилитацией и профилактикой рецидивов. Эпикриз предусматривает отражение всего ухода, полученного пациентом в ЛПУ. В нём фиксируют:
- проблемы, присутствующие у пациента на день поступления;
- проблемы, появившиеся во время пребывания в отделении;
- реакции пациента на предоставленный уход;
- проблемы, оставшиеся при выписке;
- мнение пациента о качестве оказанной помощи. Сестринский персонал, который продолжит уход за пациентом после выписки, вправе для скорейшей адаптации пациента к домашним условиям пересмотреть запланированные мероприятия.
Образец заполнения эпикриза представлен в СИБ в конце главы. Правила оформления выписного эпикриза в карте сестринского наблюдения за пациенткой Кориковой Е.В. приведены в СИБ в конце раздела.

Таблица. Примеры проблем и критериев оценки достижения цели

Таблица. Сравнение цели и реакции пациента на предоставленный уход

Таблица. Пример действий медсестры, если цель ухода не достигнута
Есть ли будущее у сестринского процесса?
Проблемы, которые решает медицинский работник, оказывая помощь пациентам, сами по себе чреваты напряженностью, мучениями и переживаниями. Если добавить к этому ошибки, промахи, человеческие слабости, испытания, которым подвергает повседневная жизнь, то станет понятна перегруженность медицинских работников, их напряжённый ритм жизни, иногда не выдерживание нагрузки. Избежать этого позволяет хорошая организация работы, возможная во многом благодаря введению современной технологии сестринского дела - сестринскому процессу.
Многие думают, что сестринский процесс - это формализм, «лишние бумаги», на заполнение которых нет времени. Но дело в том, что за этим стоит пациент, которому в правовом государстве должна быть гарантирована эффективная, качественная и безопасная медицинская помощь, в том числе и сестринская.
Медицинская сестра - равноправный член медицинской бригады, необходимый и великому хирургу, и гениальному терапевту. В ряде ЛПУ, пытающихся совершенствовать технологии сестринского дела, отмечены и понимание, и поддержка со стороны врачей, а без этого нововведения невозможны.
В учреждениях практического здравоохранения стали вести «Карты сестринского наблюдения за пациентом». Эти примеры показывают, что заводят её не на каждого, чаще гериатрического, обречённого, тяжёлого пациента. На практике она компактна, рассчитана на профессионала и не так объёмна по сравнению с тем примером, который вы видели в данном пособии. Форма ведения такого документа произвольная: карта и не может быть стандартной. Ценность её заключена в отражении работы данного коллектива медицинских сестер, учитывая его особенности и специфику пациентов. Фиксирование каждого действия сестры по уходу за конкретным пациентом в карте сестринского наблюдения даёт возможность определить объём и качество оказанной помощи, сравнить проведённый уход со стандартами, обвинить или оправдать сестру при необходимости. Отсутствие такого документа, показывающего участие сестринского персонала в процессе ведения конкретного пациента, в практическом здравоохранении сводит на нет его ответственность за свои действия.
Представители ЛПУ, в которых введена экспериментальная «Карта сестринского наблюдения за пациентом», говорят, что это шанс улучшить качество сестринской помощи, оценить участие и показать «своё лицо»в лечебном процессе, решить ряд проблем (прежде всего в пользу сестры и пациента).
Здоровье - большой труд. Болезнь - всегда большое и трудное «приключение». Следить за её развитием, основательно изучать проблемы больного, с радостью решать сложные задачи в ходе лечения - важнейшие цели труда медицинской сестры.
Внедрения в практику работы медицинских учреждений новых сестринских технологий, предусматривающих творческий подход, способно обеспечить дальнейший рост и развитие сестринского дела как науки, оказать действенное влияние на качество медицинской помощи, поднять значимость и престиж профессии в системе здравоохранения.
Выводы
- Пятый, заключительный этап сестринского процесса, - оценка эффективности ухода и коррекция его при необходимости.
- Источником оценки выступает не только пациент, сестринский персонал учитывает мнение родственников, соседей по палате, всех членов бригады, участвующих в лечении больного и уходе за ним.
- В качестве оценочных критериев могут быть использованы слова или поведение пациента, данные объективного исследования, информация, полученная от соседей по палате или родственников. Поведение пациента - один из основных критериев оценки ухода.
- Оценка позволяет сестринскому персоналу не только оценить реакцию пациента на предоставленный уход, а также выявить сильные и слабые стороны своей профессиональной деятельности.
- Оценку эффективности всего ухода проводит сестринский персонал при выписке пациента, переводе его в другое ЛПУ, либо патологоанатомическое отделение при летальном исходе. Информация, полученная на момент окончательной оценки, должна быть проанализирована и зафиксирована в выписном эпикризе сестринской истории болезни. Здесь отмечают не только объём предоставленной сестринской помощи и реакцию пациента на уход, но и проблемы, требующие решения после выписки пациента из ЛПУ.
- Сестринский персонал, продолжающий уход после выписки, вправе пересмотреть запланированные мероприятия для скорейшей адаптации пациента к домашним условиям.
- Ведение «Карты сестринского наблюдения за пациентом» в практическом здравоохранении - шанс улучшить качество сестринской помощи и оценить роль сестринского персонала в лечении пациентов.
Основы сестринского дела: учебник. - М. : ГЭОТАР-Медиа, 2008. Островская И.В., Широкова Н.В
Оценка эффективности и качества ухода за пациентом производится сестрой регулярно, через определенные промежутки времени. Например, при проблеме "риск появления пролежней" сестра будет производить оценку каждые два часа, меняя положение пациента.
Основные аспекты оценки:
Оценка успехов в деле достижения целей, что позволяет измерить качество ухода;
Обследование ответной реакции пациента на медперсонал, лечение и сам факт пребывания в стационаре. Всем ли доволен пациент? Что хотелось бы изменить? Как переносит процедуры? Считает ли, что к нему достаточно внимательны?
Активный поиск и оценка новых проблем. Вчера Вашего пациента больше всего беспокоила бессонница, а сегодня у него сильнейшая головная боль, и Вы должны реагировать на это. Систематический процесс оценки требует от медсестры умения мыслить аналитически при сравнении ожидаемых результатов с достигнутыми. Если поставленные цели достигнуты, и проблема решена, медсестра в документации к осуществлению сестринского процесса расписывается и проставляет дату. Например:
Цель : пациент будет уметь измерять артериальное давление самому себе к 5.09
Оценк а: пациент измерил артериальное давление и оценил его результаты правильно 5.09
Цель достигнута;
Подпись медсестры.
Когда стремление к цели постигает неудача, медсестра должна выяснить причину, для чего весь непосредственный сестринский процесс повторяется заново в поисках допущенной ошибки. В результате может быть изменена сама цель с тем, чтобы сделать ее более реалистичной, могут быть пересмотрены сроки, могут быть внесены необходимые коррективы в план сестринской помощи.
Например, при "Обучении измерению артериального Давления медсестра"обнаруживает: пациент не видит обозначения на шкале тонометра либо плохо слышит, что не позволяет ему контролировать результаты измерения. Из-за неполной базы данных, собранных на I этапе, сформулирована нереалистичная цель. Медсестра ставит новую цель - обучить членов семьи пациента, и в соответствии с этим - пересматривает сроки и намечает план обучения.
Таким образом, сестринский процесс - необычайно гибкий, живой и динамичный процесс, обеспечивающий постоянный поиск ошибок в уходе и систематическое своевременное внесение корректив в план сестринской помощи. В центре сестринского процесса - пациент как уникальная личность, активно сотрудничающая с медперсоналом.
Еще раз хочется особо обратить внимание на тот факт, что медицинская сестра рассматривает не заболевание, а реакцию пациента на болезнь и своё состояние. Эта реакция может быть физиологической, психологической, социальной и духовной.
Например, при бронхиальной астме вероятны следующие сестринские диагнозы: высокий риск удушья, пониженный газообмен, отчаяние и безнадёжность, связанные с длительным хроническим заболеванием, чувство страха.
Врач купирует приступ бронхиальной астмы, устанавливает её причины и назначает лечение, а научить пациента жить с хроническим заболеванием---задача медицинской сестры. Актуальны слова Ф. Найтингейл: “Готовить сестёр-это значит научить помогать больному жить”. Сестринский диагноз может иметь отношение не только к пациенту, но и к его семье, коллективу, в котором он работает или учится, и даже государству.
После обследования, установление диагноза и определения первичных проблем пациента сестра формулирует цели ухода, ожидаемые результаты и сроки, а также методы, способы, приёмы, т.е. сестринские действия, которые необходимы для достижения поставленных целей. Сестра переходит к третьему этапу сестринского процесса---планированию сестринской помощи.
“Если путём правильного ухода устранить все осложняющие болезнь условия, то болезнь примет своё естественное течение”.
План ухода координирует работу сестринской бригады, сестринский уход, обеспечивает его преемственность, помогает поддерживать связи с специалистами и службами.
Письменный план ухода за пациентом уменьшает риск некомпетентности ухода и предусматривает участие пациента и его семьи. Он включает критерии оценки ухода и ожидаемых результатов.
Постановка целей сестринского ухода даёт направление при проведении индивидуального сестринского ухода, сестринских действий и используется для определения степени эффективности этих действий.
“При уходе за больными прегрешают в двух отношениях:
1) относятся к делу односторонне, т.е. сосредоточивают внимание лишь на состояние больного в данный момент;
2)не обращают внимание на его индивидуальные особенности”.
Для оценки каждой цели и ожидаемого результата должно быть отведено время. Его продолжительность от природы проблемы, этиологии заболевания, общего состояния пациента и установленного лечения. Существуют два вида целей: краткосрочные и долгосрочные.
Краткосрочные цели должны быть выполнены за короткий период времени (обычно за 1-2 недели).
Долгосрочные цели достигаются за более длительный период времени, они направлены обычно на предотвращение рецидивов заболеваний, осложнений, их профилактику, реабилитацию и социальную адаптацию, приобретение медицинских знаний. “Ничто так не располагает больного к ухаживающим за ним, как удовлетворение его потребностей в разнообразии…”,--отмечала Ф.Найтингейл.
При формулировании целей необходимо учитывать действие (исполнение), критерии (дата, время, расстояние, ожидаемый результат) и условия (с помощью чего или кого).
Например, медицинская сестра должна обучить пациента в течение двух дней делать самому себе инъекции инсулина.
Действие-делать инъекции; временной критерий-в течении двух дней; условие-с помощью медсестры.
Для успешного выполнения целей необходимо мотивировать пациента и создать благоприятную среду для их достижения.
В частности, примерный индивидуальный план ухода за нашим пострадавшим может иметь следующий вид:
решение существующих проблем: ввести обезболивающее средство, снять стрессовое состояние у пациента с помощью беседы, дать седативное средство, научить пациента максимально себя обслуживать, т.е. помочь ему адаптироваться к вынужденному состоянию, чаще беседовать с пациентом;
решение потенциальных проблем: усилить мероприятия по уходу за кожей с целью профилактики пролежней, установить диету с преобладанием продуктов, богатых клетчаткой, блюд с пониженным содержанием соли и специй, проводить регулярное опорожнение кишечника, заниматься с пациентом физкультурой, проводить массаж мышц конечностей, заниматься с пациентом дыхательной гимнастикой, обучить членов семьи уходу за пострадавшим.
Составление плана предусматривает обеспечение того минимального, качественного уровня обслуживания, который гарантирует профессиональный уход за пациентом.
План ухода за пациентом представляет собой подробное перечисление специальных действий медицинской сестры, необходимых для достижения цели сестринского ухода, и записывается в сестринскую историю болезни. Спланировав мероприятия по уходу за пациентом, сестра приступает к их выполнению. Это четвёртый этап сестринского процесса-осуществление плана сестринских вмешательств.
Цель его-обеспечение соответствующего ухода за пострадавшим т.е. оказание помощи пациенту в выполнении жизненных потребностей; обучение и консультирование, при необходимости, пациента и членов его семьи.
Независимое сестринское вмешательство предусматривает действия, которые медсестра выполняет по собственной инициативе, руководствуясь собственными соображениями, без прямого требования со стороны врача или указаний других специалистов. Например, обучение пациента навыкам самоухода, расслабляющий массаж, советы пациенту относительно его здоровья, организация досуга пациента, обучение членов семьи приёмам ухода за больным и т.д.
Зависимое сестринское вмешательство выполняется на основании письменных предписаний врача и под его наблюдением. Медицинская сестра несёт ответственность за выполняемую работу. Здесь она выступает в роли сестры-исполнителя. Например, подготовка пациента к диагностическому обследованию, выполнению инъекций, физиотерапевтических процедур и т.д.
В соответствии с современными требованиями, медицинская сестра не должна автоматически выполнять указания врача (зависимое вмешательство). В условиях гарантии качества медицинской помощи, её безопасности для больного сестра должна уметь определить, является ли данное предписание необходимым для пациента, правильно ли подобрана доза лекарственного препарата, не превышает ли она максимально разовую или суточную дозы, учтены ли противопоказания, совместимо ли данное лекарственное средство с другими, правильно ли выбран способ его введения.
В интересах безопасности медицинской помощи для пациента медицинская сестра должна уметь уточнить необходимость тех или иных назначений, правильность дозировок лекарственных средств и т.д.
Взаимозависимое сестринское вмешательство предусматривает совместную деятельность медицинской сестры с врачом и другими специалистами (физиотерапевтом, диетологом, инструктором ЛФК, сотрудниками социальной помощи).
Ф.Найтингейл отмечала: “При уходе за больными первенствующее значение имеет уменье наблюдать за ними. Наблюдать нужно уметь, т.е. надо знать: что наблюдать и как наблюдать; надо уметь судить о том, лучше ли больному или хуже, различать существенные проявления от несущественных, знать наперёд, какие последствия могут произойти при том или другом упущении со стороны ухаживающих”.
Медицинская сестра выполняет намеченный план по уходу, применяя несколько методов, это помощь, связанная с ежедневными, жизненными потребностями, уход для достижения терапевтических целей, уход для достижения хирургических целей, уход для облегчения достижения целей медицинского обслуживания (создание благоприятной окружающей среды, стимулирование и мотивация пациента) и т.п. Каждый метод включает теоретические и клинические навыки. Потребность пациента в помощи может быть временной, постоянной и реабилитирующей. Временная помощь рассчитана на короткий период времени, когда существует дефицит самоухода-при вывихах, мелких хирургических вмешательствах и т.д. Постоянная помощь требуется пациенту на протяжении всей жизни-при ампутации конечностей, при осложнённых травмах позвоночника и костей таза и т.д. Реабилитирующая помощь-процесс длительный, его примером может служить ЛФК, массаж, дыхательная гимнастика, беседа с пациентом.
При уходе за пациентом большую роль играют беседа с пациентом и совет, который может дать медицинская сестра в необходимой ситуации. Совет-это эмоциональная, интеллектуальная и психологическая помощь, которая помогает пострадавшему подготовиться к настоящим или предстоящим изменениям, возникающим из-за стресса, который всегда присутствует при любом заболевании, и облегчает межличностные отношения между больными, семьёй и медицинским персоналом. В число пациентов, нуждающихся в совете, включаются и те лица, которым нужно приспособиться к здоровому образу жизни-бросить курить, похудеть, увеличить степень подвижности и т.п.
Выполнение намеченного плана действий дисциплинирует и медицинскую сестру и пациента.
Заключительный этап сестринского процесса-оценка его эффективности. Его целью является оценка реакции пациента на сестринский уход, анализ качества оказанной помощи, оценка полученных результатов и подведение итогов. Если поставленные задачи выполнены, и проблема решена, медицинская сестра должна сделать соответствующую запись в сестринской истории болезни, поставив дату и подпись.
Важное значение на данном этапе имеет мнение специалиста о проведённых сестринских мероприятиях. Оценка всего сестринского процесса производится в том случае, если пациент выписывается, если его перевели в другое лечебное учреждение, если он скончался или в случае длительного наблюдения.
При необходимости, план сестринских мероприятий пересматривается, прерывается или изменяется. Когда намеченные цели не достигаются, оценка даёт возможность увидеть факторы, мешающие их достижению. Медсестра должна выяснить причину, для чего весь сестринский процесс повторяется сначала в поисках допущенной ошибки. Таким образом, оценка результатов сестринского вмешательства даёт медицинской сестре возможность выявить сильные и слабые стороны в своей профессиональной деятельности.
Может показаться, что сестринский процесс и сестринский диагноз-это формализм,
“лишние бумаги”. Но дело в том, что за всем этим стоит пациент, которому в правовом государстве должна быть гарантирована эффективная, качественная и безопасная медицинская помощь, включая сестринскую. “Ни на минуту не забывайте, что предупреждать болезни всегда легче, чем лечить их. И потому старайтесь избегать всего того, что может повредить здоровью как собственному, так и тех, которые поручены вашему попечению.
Не думайте, что за больными может ухаживать всякий. Это дело трудное, требующее навыка, умения, знаний, любви к делу и особенного склада характера. Поэтому, если вы сами не обладаете этими качествами, то лучше поручите это дело другим”.
Сегодня меняется имидж медицинской сестры. Медицинская сестра сочетает в себе не только милосердие, трудолюбие, аккуратность, приветливость, но и образование, интеллект, организаторские способности, порядочность, творческое мышление, профессиональную компетентность. Роль медицинской сестры сильно изменилась по сравнению с первыми днями существования этой профессии, она переосмысливается и в здравоохранении, и в обществе, расширяются полномочия сестринского персонала.
“Ни одна профессия не имеет такого близкого, конкретного, повседневного отношения к самому важному и сокровенному для человека: его жизни и смерти”. (Ф.Найтингейл,1886).
ПРЕИМУЩЕСТВА ВНЕДРЕНИЯ СЕСТРИНСКОГО ПРОЦЕССА
1) системность, тщательная продуманность и спланированность предоставляемого сестринского ухода;
2) индивидуальность, учет конкретной клинической, личностной и социальной ситуации пациента;
3) научность, возможность широкого использования стандартов профессиональной деятельности;
4) активное участие пациента и его семьи в планировании и обеспечении ухода;
5) эффективное использование времени и ресурсов медсестры, сосредотачиваемых на основной проблеме пациента;
6) повышение компетентности, независимости, творческой активности медсестры, а, значит, престижа профессии в целом;
7) универсальность метода.
Сестринский процесс есть способ (метод) организации деятельности медсестры, содержание этой деятельности не имеет принципиального значения. Это значит, что метод сестринского процесса применим к любой области сестринской деятельности и может быть использован в стационарах, поликлиниках, хосписах, домах ребенка, отделениях интенсивной терапии и так далее, а также не только по отношению к каждому отдельному пациенту, но и к группам пациентов, их семьям, обществу в целом.
МЕДИЦИНСКАЯ СЕСТРА! ЗАПОМНИТЕ! Именно сестринский процесс обеспечит дальнейший рост и развитие сестринского дела как науки, позволит сестринскому делу оформиться в качестве самостоятельной профессии, предоставит качественный уход пациентам в лечебно-профилактических учреждениях