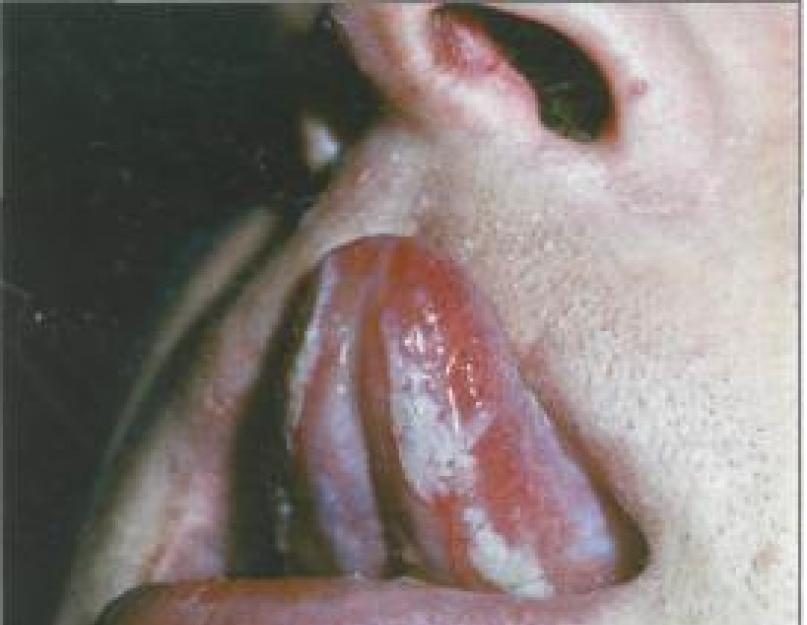
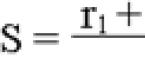Язык гиперемирован, ярко-красного цвета. Сосочки могут быть гипертрофированы (малиновый язык) или атрофированы (лакированный язык). Одновременно может протекать катаральный гингивит (рис. 104). В некоторых случаях на фоне катарального стоматита появляются геморрагическая сыпь, энантемы, чаще на участках твердого и мягкого неба.
Дифференцированная диагностика. Катаральные и катарально-геморрагические поражения СОПР при аллергии нужно дифференцировать от подобных изменений при патологии желудочно-кишечного тракта, гипо- и авитаминозах С, В р В 6 , В ]2 , эндокринных нарушениях, при сахарном диабете, сердечно-сосуди- стой патологии, заболеваниях крови, грибковых поражениях, гриппе и пр.
Эрозивные поражения СОПР возникают на фоне отека и гиперемии в области губ, щек, боковых поверхностей языка, твердого неба. При этом наблюдаются эрозии различной величины, болезненные, покрытые фибринозным налетом. Эрозии могут сливаться между собой, образуя сплошную эрозивную поверхность (рис. 105). Язык при этом обложен налетом, отечен. Десневые межзубные сосочки гиперемированы, отечны, легко кровоточат при прикосновении. Подчелюстные лимфатические узлы увеличены, болезненны. Общее состояние нарушено: повышенная температура, недомогание, отсутствие аппетита.
Медикаментозный катаральный ГИНГИВО- стоматит.
Эрозивные поражения аллергического генеза нужно дифференцировать от герпетического стоматита, афтозного стоматита, пузырчатки, многоформной экссудативной эритемы.
Язвенно-некротические поражения СОПР |
||
Медикаментозный эрозивный стоматит. |
||
аллергической природы неоднородны. Процесс |
||
может локализоваться на твердом небе, языке, |
||
щеках. Иногда он может быть диффузным, с |
се, туберкулезе, а также от язвенных поражений |
|
вовлечением не только СОПР, но и небных |
||
при заболеваниях крови. |
||
миндалин, задней стенки глотки, а то и всего |
||
Аллергическая (анафилактоидная) пурпура, |
||
желудочно-кишечного тракта. Язвы покрыты |
||
геморрагический васкулит, болезнь Шенлейна - |
||
некротическим распадом бело-серого цвета |
||
Геноха - асептическое воспаление мелких со- |
||
(рис. 106). Больные жалуются на сильную боль |
||
судов, обусловленное повреждающим действи- |
||
во рту, затрудненное открывание рта, боль при |
||
ем иммунных комплексов. Проявляется гемор- |
||
глотании, повышение температуры тела. |
||
рагиями, нарушением внутрисосудистой свер- |
||
Дифференциальная диагностика. Язвенно- |
||
некротические поражения аллергической приро- |
тываемости крови и микроциркуляторными |
|
нарушениями. |
||
ды нужно отличать от язвенно-некротического |
||
Поражение СОПР при болезни Шенлейна |
||
стоматита Венсана, травматических и трофичес- |
||
Геноха характеризуется геморрагическими вы- |
||
ких язв, специфических поражений при сифили- |
||

сыпаниями на деснах, щеках, языке, небе. Петехии и геморрагические пятна диаметром от 3-5 мм до 1 см не выступают над уровнем СО и не исчезают при надавливании стеклом (рис. 107). Общее состояние больных нарушено: беспокоит слабость, недомогание.
Дифференциальная диагностика. Аллергические геморрагические высыпания нужно дифференцировать от болезни Верльгофа, гемофилии, авитаминоза С.
Диагностика аллергических поражений основана на таких критериях:
1. Аллергологический анамнез.
2. Особенности клинического течения (гиперергия).
3. Специфические аллергологические, кожноаллергические пробы (скарификационная, гистаминовая, с бактериальными аллергенами, реакция лейкоцитолиза).
4. Гемограмма (эозинофилия, лейкоцитоз, лимфопения).
5. Иммунологические реакции (Шелли, Кумбсаидр.).
Лечение аллергических поражений проводят в зависимости от остроты течения и характера клинических проявлений, данных анамнеза и результатов клинико-лабораторных исследований. При лечении нужно придерживаться общих принципов терапии, к которым относят:
1. Этиотропное лечение - изоляция организма от влияния АГ.
2. Патогенетическое лечение:
- угнетение пролиферации лимфоцитов и биосинтеза AT;
- угнетение соединения АГ с AT;
- специфическая десенсибилизация (образование защитных блокирующих AT);
- инактивация БАВ (ингибиторы протеолитических ферментов, препараты с антигистаминной и антисеротониновой активностью);
- защита клеток от воздействия БАВ.
3. Симптоматическое лечение - влияние на второстепенные проявления и осложнения (коррекция функциональных нарушений в органах и системах: спазмолитическими, сер- дечно-сосудистыми препаратами и др.).
Разрабатывая схему терапии, необходимо учитывать, что лечебные мероприятия должны влиять на разные фазы аллергической реакции. Так, в иммунологической фазе необходимо выделить АГ и провести его денатурацию, уменьшить его поступление в организм, вызвать об-
Медикаментозный язвенно-некротический стоматит.
Шенлейна-Геноха синдром (анафилактическая пурпура).
разование защитных блокирующих AT. В патохимической - повлиять на промежуточные субстанции аллергической реакции - БАВ (гистамин, серотонин и др.). В патофизиологической фазе следует использовать нестероидные и стероидные препараты и влиять на вторичные проявления и осложнения аллергических реакций (симптоматическая терапия).
В случае развития аллергической реакции немедленного типа (анафилактический шок, отек Квинке, крапивница) необходимы немедленная неотложная помощь и приостановка дальнейше-
Изменения слизистой оболочки полости рта при алергических поражениях
го поступления в организм вещества, которое вызвало аллергическую реакцию (снять повязку с лекарственными препаратами, промыть пародонтальные карманы, промыть желудок и т.д.). Ввести больному подкожно 0,5 мл 0,1 % адреналина и 0,5 мл - в очаг. В тяжелых случаях вводят в/венно смесь следующего состава: 1 мл 0,1 % раствора адреналина, 1 мл атропина + Sol.Calcii chloratis 10 % - 10 мл + Sol.Natrii chloridi 0,9 % - 10 мл.
С целью влияния на БАВ вводят: кортикостероиды (1-2 мл (4-8 мг) дексавена, 80-100 мг преднизолона или 4-8 мг дексаметазона с гепарином); антигистаминные препараты (1 мл 1% раствора димедрола,2% супрастина или 2,5% раствора пипольфена).
Симптоматическая терапия включает в себя 1) стимуляцию деятельности сердца (1-2 мл кордиамина подкожно или 1 мл 10 % раство-
ра коразола) и стимуляцию центра дыхания (0,5-1,0 мл цититона, кислородную терапию, а при остановке дыхания - искусственное дыхание). При развитии отека гортани - интубация, пункция трахеи или трахеотомия.
При лечении заболеваний СОПР, которые протекают по типу аллергических реакций замедленного типа, необходимы этиотропное, патогенетическое и симптоматическое лечение (общее и местное). Общую патогенетическую терапию составляют методы специфической и неспецифической гипосенсибилизирующей терапии. Специфическую гипосенсибилизирующую терапию проводят по специальным схемам после тщательного аллергологического обследования и определения у больного состояния сенсибилизации к определенному аллергену. Неспецифическая гипосенсибилизирующая терапия реализуется назначением препаратов кальция, гистоглобулина (4-10 инъекций через 3-4 суток), антигистаминных препаратов (Астемизол, Перитол, Тавегил, Трексил, Фенистил), а также аскорбиновой кислоты или аскорутина.
При тяжелом течении назначают кортикостероидные препараты (преднизолон по 30-50- 80 мг, дексаметазон - 4-6 мг, триамцинолон - 10-12 мг) по принятым схемам.
Местное лечение, как правило, проводят по принципу терапии катарального стоматита или эрозивно-некротических поражений СОПР. Поэтому в арсенале препаратов местной терапии используют: антисептики с анестезирующими препаратами, антигистаминные и
кортикостероидные препараты, противовоспалительные средства и ингибиторы протеиназ. При некротических поражениях показаны протеолитические ферменты; для восстановления СОПР - кератопластические препараты.
Диета должна способствовать выведению аллергена и угнетению аллергической реакции. Поэтому назначают щелочное питье, соки, богатые аскорбиновой кислотой, овощные блюда из свеклы и моркови, которые нормализуют работу кишечника.
Хронический рецидивирующий афтозный стоматит
Хронический рецидивирующий афтозный сто-
матит (stomatitis aphtosa chronica recidiva) - это аллергическое заболевание, проявляющееся высыпаниями одиночных афт, которые рецидивируют в основном без определенной закономерности, и отличается длительным, на протяжении многих лет, течением.
К факторам, вызвающим хронический рецидивирующий афтозный стоматит (ХРАС) относят аденовирус, стафилококк, аллергию (пищевую, микробную, медикаментозную), иммунные (в том числе аутоиммунные) нарушения, заболевания органов системы пищеварения, особенно печени, нервно-трофические нарушения, генетическую обусловленность и влияние различных вредных факторов, в частности некоторых промышленных сред (соединения хрома, цемент, бензин, фенол, материалы зубных протезов и др.).
Клиника. Больные обращаются за помощью, как правило, в период обострения - при высыпании афт. В жалобах часто указывают на наличие одного, реже двух, резко болезненных "язвенных образований", которые усложняют процесс еды, разговор. Из анамнеза довольно легко удается выяснить характер заболевания: пациенты отмечают, что заболевание длится несколько лет. Сначала периодически (весной и осенью), а затем бессистемно оно рецидивирует. Ремиссии могут длиться от нескольких месяцев, даже лет, до нескольких дней. У некоторых больных ХРАС не имеет цикличности, а возникает в связи с травмой СО, контактом со стиральным порошком, краской для волос, с животными и др. Или же имеет четкую зависимость от менструального цикла.
Последовательно осматривая все отделы СОПР, обращают внимание на незначительную

Хронический рецидивирующий афтозный стоматит. Афты на слизистой оболочке верхней губы (а, б).
бледность, анемичность, отек ее. Чаще в передних отделах ротовой полости, особенно в местах, где СО травмируется зубами, грубой пищей (на губах, переходной складке, под языком, на уздечке, реже на мягком небе и деснах) выявляют одну, реже две или больше афт округлой или овальной формы, размером 5- 10 мм. Они окружены узким ободком воспалительной гиперемии ярко-крас- ного цвета, который к периферии постепенно становится менее интенсивным (рис. 108).
Афты покрыты серо-белыми бляшками фибринозного налета, резко болезненны при прикосновении, мягкие при пальпации. При выраженном некрозе, в основе афт образуется четкая инфильтрация, из-за чего афта слегка выступает над окружающими тканями (рис. 109).
Общее состояние больного в большинстве случаев нарушается мало. Однако у некоторых больных высыпание афт сопровождается выраженной слабостью, гиподинамией, угнетенным настроением, снижением работоспособности. Нередко рецидивы афт сопровождаются регионарным лимфаденитом, иногда повышением температуры.
Выделяют легкую, среднюю и тяжелую формы ХРАС. Образование афт при ХРАС начинается с возникновения на СОПР четко ограниченного гиперемированного (или анемичного) безболезненного пятна круглой или овальной формы, размером до 10 мм в диаметре, которое слегка подымается над окружающей СО, а со временем (через несколько часов) в результате некроза
Хронический рецидивирующий афтозный стоматит. Афта на слизистой оболочке нижней губы.
эпителия превращается в эрозию, покрытую фиб- ринозно-белым налетом, и окруженную по периферии воспалительной каймой (рис. ПО).
Некоторые больные за несколько часов или даже дней до возникновения афт чувствуют жжение или боль в тех местах СОПР, где со временем возникает пятно, которое превращается в афту. Цикл существования афты 7-10 дней. Афта через 2-4-6 дней освобождается от налета, а в последующие 2-3 суток эпителизируется, оставляя на своем месте гиперемию.
Гистологически афта представляет собой фибринозно-некротическое поражение СОПР.

Изменения слизистой оболочки полости рта при алергических поражениях
Хронический рецидивирующий афтозный стоматит. Афта на переходной складке нижней губы.
Появляется расширение сосудов в соедини- тельно-тканном слое с небольшой периваскулярной инфильтрацией, затем следуют отек шиповатого слоя эпителия, спонгиоз и формирование микрополости. Альтеративные изменения приводят к некрозу эпителия и возникновению эрозии СО. Дефект эпителия выполняется фибринозным налетом, который тесно связан с подлежащими тканями.
Как особую форму ХРАС следует выделить так называемые рецидивирующие глубокие афты - стоматит Сеттона, при котором на болезненном уплотнении СОПР сначала образуется афта, которая затем трансформируется в кратероподобную язву с незначительной гиперемией окружающих тканей. Язва не склонна к заживлению и может увеличиваться в размерах. Возможен и другой вариант. Сначала образуется афта, а затем (приблизительно через неделю) в основании афты появляется инфильтрат и афта превращается в язву. Афтозные язвы заживают в срок от одной недели до двух и больше месяцев, оставляя гладкие, похожие на лейкоплакию, рубцы. Если такие язвы локализуются в углах рта, рубцевание ведет к образованию микростомы, а рубцы в области мягкого неба - к его деформации и нарушению речи (рис. 111).
Гистологически афтозная язва представляет собой очаг некроза СОПР с нарушением базальной мембраны, воспалением в зоне собственной пластинки СО и в подслизистой основе. Часто в зоне некроза встречаются слюнные железы с вы-
Рис. 111. Афта Сеттона.
раженной перигляндулярной инфильтрацией.
Дифференциальная диагностика. ХРАС диф-
ференцируют от рецидивирующего герпеса, проявлений вторичного сифилиса, стоматита Сеттона, синдрома Бехчета, афт Беднара.
Лечение. В лечении ХРАС основное внимание должно быть уделено не столько местному лечению афт, которое предусматривает обязательную санацию полости рта и обработку афт по принципам лечения язвенно-некротических поражений СОПР (обезболивающие, некролитические средства, ингибиторы протеолиза, антисептики, противовоспалительные и кератопластические средства), сколько проведению терапии, направленной на предупреждение рецидивов или хотя бы продление ремиссий. Это достигается, прежде всего, углубленным клини- ко-иммунологическим обследованием больного с целью выявления сопутствующей патологии органов и систем, в том числе и дентальной (стоматогенной). Базируясь на результатах этих обследований и привлекая при необходимости соответствующих специалистов (терапевта, гастроэнтеролога, отоларинголога, эндокринолога и др.), проводят лечение (санацию) соответственных органов и систем. Очень важно на период обострения болезни придерживаться диеты, исключающей из рациона острую, пряную, грубую пищу; в период ремиссии можно расширить диапазон продуктов питания.
Одним из ведущих направлений в лечении ХРАС является проведение гипосенсибилизиру-
ющей терапии. В случаях, когда при обследовании удалось установить источник сенсибилизации организма, первоочередным условием является устранение контакта больного с аллергеном. Если это невозможно, проводят специфическую гипосенсибилизирующую терапию установленным при обследовании аллергеном, начиная с подпороговых доз.
При проведении неспецифической гипосенсибилизирующей терапии назначают: натрия тиосульфат внутривенно, витамин С (по схеме), препараты кальция (хлорид, глицерофосфат, глюконат), антигистаминные препараты, (аллергодил, астемизол, фенистил, клемастин, кларитин, флонидан, диазолин, тинсет, пипольфен, перитол, супрастин, фенкарол и др.) гистаглобулин, стероидные средства. Одновременно необходимо повысить неспецифическую реактивность организма, что достигается назначением курса аутогемотерапии, лизоцима, продигиозана, натрия нуклеината, пирогенала. Часто положительный эффект дает прививка оспы. Неспецифическую реактивность организма повышают биогенные стимуляторы (ФИБС, алоэ, стекловидное тело, плазмол, солкосерил). Особое место принадлежит иммуномодуляторам и иммунокорректорам (левамизол, Т-активин, вилозен, поллен, иммунал, танзингон, гропринозин и др.).
Учитывая, что значительное количество больных имеет патологию толстого кишечника, неотъемлемым компонентом лечения ХРАС должна быть витаминотерапия (витамины груп-
пы Вр В2 , В6 , В12 , фолиевая кислота, витамины С, РР в терапевтических дозах, а также офици-
альные поливитаминные комплексы).
В последние годы значительное внимание
в лечении ХРАС уделяют детоксикационной терапии (гемодез, альвезил, изотонический раствор хлорида натрия, соединения поливинилпиролидона и др.). В тяжелых случаях проводят энтеросорбцию, даже гемосорбцию.
Обязательным звеном терапии ХРАС должно быть влияние на нервную трофику - это назначение малых транквилизаторов, препаратов валерианы, магния сульфата, новокаиновых блокад, а также назального электрофореза, воздействие на шейные симпатические ганглии, иглорефлексотерапии и др.
Синдром Бехчета
Сиццром Бехчета (syndromum Behcet) - сто- мато-офтальмогенитальный синдром, описанный турецким дерматологом Бехчетом в 1937 г. Синдром Бехчета проявляется поражением: а) СОПР (афты); б) гениталий (язвенные поражения); в) глаз (ирит, иридоциклит, который может привести к слепоте). Наиболее часто синдром Бехчета встречается у жителей Японии, Курилл и Средиземноморского бассейна. Страдают синдромом Бехчета преимущественно мужчины 30- 40 лет. У лиц старше 45 лет течение синдрома Бехчета более легкое и проявляется лишь поражением кожи и СОПР без вовлечения в процесс глаз и нервной системы.
Этиологическими факторами синдрома Бехчета считают вирусы, инфекционную аллергию, аутоагрессию, генетическую обусловленность; патологоанатомическим субстратом - васкулит мелких артерий и вен. Существенную роль отводят циркулирующим иммунным комплексам, уровень которых, как правило, корреллирует со степенью тяжести заболевания. Поражение органов, возможно, зависит от класса иммуноглобулинов, которые входят в состав иммунных комплексов, а также от генетических факторов.
Синдром Бехчета обычно начинается с недомогания, которое может сопровождаться лихорадкой и миалгиями. Со временем появляются афты на СОПР и СО наружных половых органов. Афт много, они окружены воспалительным ободком ярко-красного цвета, имеют диаметр до 10 мм. Поверхность афт плотно заполнена желтобелым фибринозным налетом. Заживают они без рубца. Афты, которые локализуются на гениталиях, иногда безболезненные и в ряде случаев заживают рубцеванием. Глаза поражаются у женщин реже (57-65 %), чем у мужчин (86-94 %). Поражение проявляется тяжелым двусторонним иридоциклитом с гипопионом и помутнением стекловидного тела, что приводит к постепенному образованию синехий, зарастанию зрачка и прогрессирующему снижению зрения, иногда до полной слепоты.
В некоторых случаях на коже тела и конечностей появляется сыпь в виде узловатой эритемы, угреподобных и геморрагических элементов, мигрирующие тромбофлебиты на руках и ногах, поэтому французкий дерматолог Турен охаракте-
Изменения слизистой оболочки полости рта при алергических поражениях
ризировал это заболевание как капиллярит.
У 60-70 % больных в активной фазе синдрома Бехчета обнаруживают феномен патергии - появление небольшой папулы или пустулы на месте внутрикожной инъекции изотонического раствора натрия хлорида. Приблизительно у половины больных развивается моноили олигоартрит крупных суставов, являющийся попутным клинической симптоматике и протекающий без деструктивных изменений.
Более серьезным в прогностическом отношении является поражение нервной системы (10-30 % больных), которое протекает по типу менингоэнцефалита. При этом наблюдаются головная боль, лихорадка, менингизм, симптомы поражения разных отделов головного мозга (парезы, параличи), нарушения зрения и периферической нервной системы, обусловленные тромбозами сосудов мозга, менингиальных оболочек, сосудов сетчатки.
Среди других симптомов синдрома Бехчета наиболее часто встречаются рецидивирующий эпидидимит, поражение желудочно-ки- шечного тракта (синдром мальабсорбции, эрозии, глубокие язвы, склонные к перфорации и кровотечению, локализующиеся в терминальной части ободочной и слепой кишок), васкулиты различных локализаций, главным образом почек, легких и магистральных сосудов с развитием тромбозов и аневризм. При синдроме Бехчета общепринятые лабораторные показатели активности воспалительного процесса (число лейкоцитов, СОЭ, уровень фибриногена, иммуноглобулинов, С-реактивного белка) в большинстве случаев не изменены или же слегка повышены, даже при тяжелых клинических формах.
Лечение. Общепринятых методов лечения синдрома Бехчета в настоящее время нет. Кортикостероиды и иммунодепресанты не оказывают значительного влияния на течение болезни, хотя и могут уменьшить проявление некоторых клинических симптомов. Есть отдельные сведения об успешном лечении синдрома Бехчета колхицином и левамизолом, но данные препараты были эффективными лишь в отношении кожно-слизистых проявлений синдрома. Назначают также антибиотики широкого спектра действия, переливания плазмы, гаммаглобулин. Целесообразно использование антигистаминных препаратов и детоксикационных средств.
Афты Беднара
Афты Беднара (афты новорожденных) описаны в 1850 г австрийским врачом А. Беднаром. Встречаются у детей в первые месяцы жизни, чаще у ослабленных младенцев с гипотрофией и врожденными пороками сердца находящимися на искусственном вскармливании.
Афты Беднара представляют собой эрозию травматического происхождения (от грубого протирания полости рта ребенка или от надавливания длинной соской). Эрозии имеют округлую или овальную форму, расположены на СО неба в области hamulus phterigoideus с обеих, а иногда с одной стороны, или справа и слева небного шва, покрыты пушистым беловато-желтым налетом и напоминают афты. Эти эрозии могут сливаться между собой, образуя эрозию в виде бабочки.
Ребенок ведет себя очень возбужденно. Ощущая голод, он вначале каждого кормления начинает жадно сосать и вдруг перестает и плачет.
Лечение. Необходимо наладить кормление, устранить действие травмирующего фактора (заменить соску на более короткую). Полость рта протирать не следует. Для обработки полости рта у детей первых месяцев жизни используют искусственный лизоцим, аэрозоль протеолитических ферментов, а после очищения от налета - кератопластические средства и антисептики (препараты зверобоя, шалфея, ромашки) Афты Беднара заживают очень медленно.
Многоформная экссудативная эритема
Многоформная экссудативная эритема (МЭЭ) (erythema exudativum multiforme) - заболевание аллергической природы с острым циклическим течением, склонное к рецидивам, проявляющееся полиморфизмом высыпаний на коже и СОПР.
Единой точки зрения на этиологию и патогенез МЭЭ еще не сложилось. Ряд авторов считают ее полиэтиологичным заболеванием, другие
Заболеванием вирусной природы, но большинство придерживается точки зрения об аллергической ее природе. Клинически выделяют две основные формы МЭЭ - инфекционно-аллергичес- кую и токсико-аллергическую. При первой фор-

ме в большинстве наблюдений удается определить причинный аллерген микробного происхождения. Наиболее реальным источником сенсибилизации организма являются очаги хронической инфекции, а провокационным моментом, как правило, служат ОРЗ, переохлаждение, гипертермия, обострение хронического тонзиллита и заболеваний внутренних органов, синуситы, травмы.
Токсико-аллергическая форма развивается главным образом после приема лекарственных препаратов (сульфаниламиды, противовоспалительные средства, антибиотики) или под влиянием бытовых аллергенов (некоторые пищевые продукты, пыльца растений и др.).
Клиника. И н ф е к ц и о н н о - а л л е р г и - ч е с к а я форма МЭЭ начинается как острое инфекционное заболевание - с повышения температуры до 39 °С, общей слабости, головной боли, боли в горле, ломоты в мышцах, ревматоидных явлений в суставах. Появляются макулопапулезные высыпания на коже, губах, отечной и гиперемированной СОПР. На первых этапах развития заболевания на фоне этих изменений возникают пузыри и пузырьки, выполненные серозным или серозно-геморрагическим экссудатом (рис. 112). Эти элементы могут наблюдаться в течение 2-3 суток. Пузыри разрываются и опорожняются. На их месте формируются многочисленные эрозии, которые кое-где сохраняют серо-белые обрывки остатков покрышки пузыря; эрозии сливаются между собой в значительные болезненные дефекты СО, покрытые желтосерым фибринозным налетом, что напоминает ожог слизистой оболочки. Снятие налета вызывает резкую боль и сопровождается кровотечением. Обрывки пузыря при попытке проверить симптом Никольського отрываются сразу по краю эрозий (отрицательный симптом) без отслоения здорового эпителия (рис. 113).
Как правило, при МЭЭ страдают передние отделы СОПР (губы, щека, язык, мягкое небо, носоглотка). Это затрудняет прием пищи, ухудшает общее самочувствие. Невозможность из-за боли гигиенического ухода за зубами, и полное отсутствие самоочищения приводит к накоплению на зубах и языке большого количества налета, остатков пищи. На поверхности эрозий сохраняется часть обрывков пузырей, фибринозного налета. Все это подвергается распаду и обусловливает значительную интоксикацию и появление неприятного запаха. Очень страдают губы, осо-
Многоформная экссудативная эритема. Пузырьки на деснах и слизистой оболочке нижней губы.
бенно красная кайма, на которой образуются мае сивные геморрагические корки. Часть фибриноз ного экссудата высыхает, особенно за ночь, и губь склеиваются. При попытке открыть рот возни кают нестерпимая боль и кровотечение. KpoMi поражения СОПР, глаз, носа, половых органов довольно часто при МЭЭ наблюдается сыпь н; коже (лицо и шея, кожа тыльных поверхностей кистей рук, ладоней, области коленных и локте вых суставов, голени, предплечья; рис. 114). В за висимости от тяжести общего самочувствия i распространения поражения СОПР выделяю-; легкую, среднюю и тяжелую формы МЭЭ. Протекает заболевание в среднем 2-3 недели и заканчивается эпителизацией эрозий без рубцов Рецидивы при МЭЭ инфекционно-аллергичес- кой природы возникают в основном сезоннс (осень, весна) на протяжении многих лет подряд и протекают как острая форма заболевания.
фекционно-аллергической формы, при которой СО поражается приблизительно у 30% больных. Высыпания полностью идентичны таковым при инфекционно-аллергической форме, но более распространены, причем при рецидивах процесс носит фиксированный характер: высыпания появляются в тех местах, где они были в период предыдущего обострения. Пузыри при рецидивах возникают на внешне неизмененной СОПР. Одновременно может появляться сыпь на коже возле заднего прохода, на гениталиях. Эрозии на их месте заживают очень медленно. Особо тяжелая форма МЭЭ, при которой кроме СОПР поражается СО глаз (конъюнктивит, кератит), половых органов (уретрит, вагинит), носит название синдрома Стивенса-Джонсона.
При диагностике МЭЭ, кроме анамнеза и клинических методов обследования, нужно сделать анализ крови, провести цитологическое исследование материала с пораженных участков СОПР, а для установления факта микробной или медикаментозной аллергизации провести кож- но-аллергические пробы, реакцию лейкоцитолиза с разными аллергенами (стафилококк, стрептококк, кишечная палочка, протей и др.).
Изменения в клиническом анализе крови больных МЭЭ, как правило, соответствуют острому воспалительному процессу (лейкоцитоз, сдвиг формулы влево, увеличенная СОЭ). Часто наблюдается эозинофилия и моноцитопения, лимфоцитопения.
Цитологические изменения соответствуют острому неспецифическому воспалению СОПР с наличием свободных микрофагов, при токси- ко-аллергической форме превалируют эозинофилы и лимфоциты.
Патогистологические при МЭЭ в эпителии выявляют межклеточный отек; отек и воспалительную инфильтрацию сосочкового слоя подлежащей соединительной ткани. Сосуды, особенно лимфатические, окружены плотным инфильтратом преимущественно из лимфоцитов и частично из нейтрофильных и эозинофильных гранулоцитов. Циркуляторные нарушения приводят к образованию подэпителиальных полостей (пузырей) с серозным содержимым, в котором находится небольшое количество нейтрофильных гранулоцитов и эритроцитов. Эпителий, образующий покрышку пузыря, находится в состоянии некроза (рис. 115).
Дифференциальная диагностика. При поста-
новке окончательного диагноза МЭЭ следует дифференцировать от герпетического стоматита, пузырчатки, болезни Дюринга, вторичного сифилиса. От герпетического стоматита МЭЭ отличают: полиморфность первичных элементов сыпи (папулы, эритема, пузырьки, пузыри), а при герпесе - только пузырьки и эритема. При МЭЭ нередко поражается кожа (кисти рук, коленных суставов, лица и шеи) с наличием «Кокард»; цитологически при МЭЭ выявляют лейкоциты, эозинофилы, лимфоциты, не находят типичных

для герпетического стоматита клеток балонирующей дистрофии - гигантских клеток герпеса.
МЭЭ от пузырчатки отличают молодой возраст больных, острое начало, сезонный характер заболевания, длительность течения - 2-4 недели, резкая болезненность эрозий, наличие геморрагических корок на губах, отрицательный симптом Никольского, отсутствие акантолитических клеток Тцанка в цитологических препаратах. Гистологическое отличие - субэпителиальное образование пузырей.
При наличии поражения СОПР и кожи возникают трудности в дифференциации от болезни Дюринга (герпетиформный дерматит Дюринга). Для МЭЭ поражение кожи не обязательно; кроме того на СОПР болезнь Дюринга встречается редко, но если и развивается, то элементы поражения мономорфные (пузыри, пузырьки), которые чаще всего локализуются на неизменной или слегка гиперемированной СО неба, щек, языка, реже на губах, в то время как при МЭЭ полиморфные элементы высыпают на отечной и гиперемированной СОПР, а проба Ядассона - отрицательная.
Лечение МЭЭ предусматривает выяснение и устранение фактора сенсибилизации. С этой целью проводят комплекс мер, которые исключают возможность контакта с аллергеном или значительно его ослабляют. Обязательна санация очагов хронической инфекции в пищеварительном тракте, носоглотке, пародонте, периодонте и др. Непосредственно повлиять на состояние сенсибилизированного организма и СОПР возможно проведением специфической или неспецифической десенсибилизации.
Для лечения инфекционно-аллергической формы МЭЭ специфическую десенсибилизацию проводят микробными аллергенами, к которым выявлена гиперчувствительность. Начинают с подпороговых доз (1:64000- 1:32000), постепенно увеличивая их до нормальных титров. Введение проводят при нормальной переносимости через 3 суток. В результате в организме вырабатываются блокирующие AT к аллергену, образуется антиаллергический иммунитет. С этой целью проводят специфическую терапию стафилококковым анатоксином по схеме: 0,1; 0,3; 0,5; 0,7; 1,0; 1,0; 1,2; 1,5; 1,7; 2,0 мл с интервалом 3-4 суток. Вводят анатоксин в область внутренней поверхности плеча на расстоянии 10-15 см от локтевого сустава.
В случае невозможности определения аллер-
Патогистологическая картина при многоформной экссудативной эритеме. Х40.
1 - межклеточный отек эпителия; 2 - отек и периваскулярная инфильтрация собственной пластинки.
гена проводят неспецифическую десенсибилизирующую терапию, которую следует начинать с так называемой деспургационной очистительной диеты. В зависимости от состояния больного целесообразно назначать препараты кальция (кальция хлорид - 10 мл 10% раствора внутривенно кальция глюконат - по 0,5 г 3-4 раза в день), антигистаминные препараты аллергодил, клемастин, кларитин, тинсет, учитывая хронобиологию их действия, ударная доза приема приходится на 20-21 час (фенкарол, тавегил, пипольфен, димедрол и др.), гистаглобулин (по схеме) и тиосульфат натрия 30 % раствор по 40 мл через день, 10- 12 введений на курс лечения.
Тяжелое течение болезни является прямым показанием к назначению кортикостероидов (преднизолон по 20-30 мг в сутки в течение 5- 7 дней или же триамцинолон или дексаметазон). Полезно провести курс лизоцима (по 100-150 мг 2 раза в сутки, 15-20 инъекций). Достаточно быстро нормализуется тяжелое состояние и снижаются количество и степень рецидивов при приеме декариса (по 150 мг в течение 3 суток подряд) или другого иммуностимулирующего средства (тималин, вилозен, поллен, иммунал, гропринозин и др.).
При высокой температуре, с целью угнетения вторичной микрофлоры целесообразно вводить антибиотики широкого спектра действия с
Аллергическим стоматитом называется воспаление, при котором из-за контакта организма с антигеном возникает поражение слизистой в полости рта собственными иммунными агентами.
В зависимости от того, на каком участке локализуется аллергия во рту, различают:
- — поражение слизистой губ и их переходной зоны;
- — воспаление локализуется на языке;
- палатинит — реакция воспаления протекает на мягком либо твердом нёбе;
- папиллит — воспаление сосочка десны;
- — процесс локализован в области дёсен;
- — в этом случае страдает слизистая в области преддверия полости рта и щёк.
Стоматиты аллергической природы могут быть и одним из симптомов аутоиммунных заболеваний или же генерализованных реакций гиперчувствительности, таких как:
- ангионевротический отек Квинке;
- системные васкулиты (болезнь Бехчета или красная волчанка (СКВ));
- вульгарная пузырчатка (её наиболее тяжело протекающие формы — с-м Стивенса-Джонсона, или Лайелла);
- буллезный пемфигоид;
- многоформная экссудативная эритема (МЭЭ).
При этом также будут присутствовать либо симптомы общей интоксикации организма, либо поражение внутренних органов. Например, при многоморфной экссудативной эритеме наблюдается специфическая сыпь (как правило, на руках), и поражение переходной зоны губ (ее также называют красной каймой).
Механизм развития и причины аллергической реакции
Аллергический стоматит возникает в ответ на повторное попадание антигена в организм. При первом введении аллергена Т-лимфоциты

Т-лимфоциты под микроскопом
передают информацию о его структуре В-лимфоцитам, которые становятся плазмоцитами и начинают вырабатывать антитела к чужеродному белковому соединению.
Этот процесс называется сенсибилизацией организма. Когда белок-антиген попадает в кровоток второй раз, он связывается с иммуноглобулинами и запускает выброс медиаторов воспаления.
Так протекает реакция гиперчувствительности. В зависимости от скорости проявления симптомов, различают гиперчувствительность немедленного либо замедленного типа.
В первом случае основной причиной появления симптомов служит массовый выброс гистамина из базофильных лейкоцитов. Во втором — опосредованные реакции, при которых «меченый» антителами чужеродный белок взаимодействует с клетками, а они лизируются (уничтожаются) клеточными иммунными агентами, распознающими антиген.
При проявлении аллергии в полости рта зачастую нужно, чтобы чужеродный агент многократно вводился в организм и «дразнил» иммунную систему, побуждая ее вырабатывать все больше и больше иммуноглобулинов. В результате их накапливается так много, что при попадании минимального количества антигена может произойти бурная аллергическая реакция.
Веществами, способными провоцировать аллергию в полости рта, могут быть:
- антигены микроорганизмов, обитающих в полости рта, особенно актуально это, если присутствует или (очаги хронической инфекции);
- непереносимость лекарственных средств, которая возникает при их длительном приеме;
- контактно-аллергические реакции на зубопротезные конструкции (чаще всего, так называемый «протезный» контактный аллергический стоматит).
Сама же реакция проходит три основных этапа:
- Иммунологическая . Чужеродное вещество внедряется в организм, где происходит процесс выделения именно того белка, против которого можно выработать антитела — презентация антигена. Впоследствии запускается каскад реакций, направленный на сенсибилизацию организма. Когда данное вещество поступает в организм повторно, происходит коньюгация его с иммуноглобулинами.
- Патохимическая . Комплекс «антиген-антитело» стимулирует выброс различных медиаторов воспалительной реакции.
- Патофизиологическая . Эффект, возникающий из-за выброса воспалительных химических агентов, в конечном итоге и приводит к появлению симптомов.

На фото аллергический протезный стоматит
Классификация стоматитов аллергической природы
Согласно степени тяжести симптомов, стоматит аллергической природы может быть:
- катаральный;
- эрозивный;
- эрозивно-язвенный;
- язвенно-некротический.
Этиопатогенетическая классификация включает стоматит:
- контактный;
- аутоиммунный дерматостоматит;
- медикаментозный;
- токсико-аллергический;
- хронический рецидивирующий афтозный стоматит (ХРАС, крайнее проявление — афтоз Сеттона).
Особенности симптоматики
Симптомы будут различаться в зависимости от вида аллергена и конкретной разновидности стоматита:

Особенности протекания у детей
Организм ребенка характеризуется:
- не сформированной системой иммунитета;
- активным делением клеток;
- большой скоростью метаболических реакций.
Все это приводит к тому, что любое воспаление, в том числе и аллергия во рту, будет:
- начинаться остро;
- протекать тяжелее, чем у взрослого человека;
- иметь быстрое развитие (осложнения развиваются раньше, чем у взрослого);
- ярко выражен синдром интоксикации организма;
- зачастую диагностируется на этапе развития осложнений.
 Кроме того, детский организм больше склонен к появлению аллергии, чем у взрослого: слишком активный ответ на любую потенциальную «опасность» со стороны иммунитета приводит как к появлению истинных аллергических, так и псевдоаллергических реакций.
Кроме того, детский организм больше склонен к появлению аллергии, чем у взрослого: слишком активный ответ на любую потенциальную «опасность» со стороны иммунитета приводит как к появлению истинных аллергических, так и псевдоаллергических реакций.
Последние отличаются тем, что степень интенсивности симптомов напрямую зависит от того, как много антигена попало в организм (как правило, это реакции на пищу определенного цвета либо состава).
Поэтому аллергический стоматит у детей будет:
- сопровождаться подъемом температуры;
- приводить к большому отеку окружающих тканей;
- стремительно прогрессировать.
При наличии таких симптомов не стоит заниматься самолечением — следует отвести ребенка к врачу в тот же день, в который появились первые признаки болезни.
Диагностика и дифференциация
При постановке диагноза должны быть исключены все системные или инфекционные патологии со схожей клинической картиной.
Катаральный стоматит характерен следующей картиной в зависимости от провоцирующей причины:
- Анамнез . При аллергии — взаимодействие с антигеном, при инфекции — несоблюдение , .
- Особенности . При аллергическом воспалении — зуд, жжение во рту, извращение вкусовой чувствительности (присутствует какой-то привкус). При инфекционном особенностей нет.
- Запах . Аллергическая реакция «стерильная», поэтому плохой при ней отсутствует. При инфекционном процессе он есть.
- Саливация . Аллергия провоцирует снижение слюноотделения и , при микробном процессе оно в норме или усиливается.
Эрозивная форма дифференцируются следующим образом:
- Анамнез . При аллергии наблюдается воздействие на организм антигена. При инфекции иногда есть продромальные симптомы, взаимодействие с заболевшим человеком.
- Локализация . Аллергия — как во рту, так и вокруг него, а также по всему телу (МЭЭ, с-м Стивенса-Джонсона, или Лайелла). При инфекции — только полость рта, при ОГС — также иногда поражается кожа губ.
- Запах . Как и при катаральном стоматите.
- Венчик гиперемии . При аллергии его нет, при любом инфекционном процессе он есть.
Эрозивно-язвенный процесс:

Язвенно-некротический процесс:
- Анамнез . Такой же, как при катаральном стоматите.
- Локализация . Синдром Лайелла: поражение кожи и всех слизистых. Фузоспириллярный стоматит — воспаление в пределах СОПР.
- Язвы . Покрыты белым или светло-серым налетом при аллергии, и коричневыми, грязно-серыми и черными некротическим массами при инфекции.
- Запах . При аллергическом воспалении отсутствует, при бактериальном — сильный, резко выраженный.
Данных клинического обследования, как правило, недостаточно для того, чтобы точно установить точный диагноз.
Лабораторная диагностика
Выявление электрохимических процессов во рту:
- химико-спектральный анализ ротовой жидкости;
- определение рН слюны;
- гальванометрия.
Оценка уровня гигиены полости рта чтобы исключить инфекционную природу стоматита:
- биохимический анализ слюны, а также определение уровня активности ее ферментов;
- соскоб со слизистой грибков рода Candida;
- оценка гигиены протезов.

Аллергологическая диагностика:
- проба с экспозицией: протез временно изымают из полости рта, а затем наблюдают за динамикой патологического процесса;
- иммунограмма;
- кожная аллергическая проба;
- провокационная проба: возобновляется использование протеза под контролем врача для оценки результата.
Оказание медицинской помощи
Лечение аллергического стоматита состоит из трех основных направлений.
Этиотропное направление
Устранение контакта с антигеном. Замена ортопедических конструкций ( , и т.д.), коррекция дозы лекарственных средств либо отмена препарата.
Патогенетическое направление
 Назначение антигистаминных лекарственных средств (от 2 поколения: Лоратадин, Хлорпирамин и пр.).
Назначение антигистаминных лекарственных средств (от 2 поколения: Лоратадин, Хлорпирамин и пр.).
Возможно местное применение мазей с ГКС: Гидрокортизоновая мазь, и пр.
Заболевания, сопровождающиеся массивными участками поражения (вульгарная пузырчатка, синдромы Стивенса-Джонсона и Лайелла) требуют неотложного вызова реанимационной бригады с последующим лечением в палате интенсивной терапии!
Лечение производится посредством парентерального введения глюкокортикостероидов.
Симптоматическое направление
Проводится профилактика присоединения инфекции: назначаются антисептики для полосканий ( 0,05%, отвар ромашки или  шалфея, Фурациллина раствор 1:5000) — 5-6 раз в день (не раннее, чем через 3 часа после еды)
шалфея, Фурациллина раствор 1:5000) — 5-6 раз в день (не раннее, чем через 3 часа после еды)
Снятие болевых ощущений: местноанестезирующие средства — Анестезин 5%, Лидокаин 5-10% для аппликационного обезболивания — 3 раза в сутки перед едой. Рецептурная болтушка с анестезином на персиковом масле.
Стимуляция заживления: масляные растворы витаминов Е и ретинола, масло шиповника, облепихи, персика.
Купирование симптомов интонации: нестероидные противовоспалительные средства (местно — мефенамина натриевая мазь 5%, общее — Нимесил, Парацетамол, и пр.)
Аллергические заболевания полости рта
Что такое Аллергические заболевания полости рта -
Аллергические заболевания в настоящее время широко распространены, причем постоянно увеличивается их количество и, что особенно опасно, усугубляется тяжесть течения.
Аллергия - это повышенная и, следовательно, измененная чувствительность организма на определенные субстанции антигенной природы, которые у нормальных индивидуумов не вызывают болезненных явлений. Важная роль в развитии аллергии отводится состоянию нервной, эндокринной систем, патологии желудочнокишечного тракта.
Что провоцирует / Причины Аллергических заболеваний полости рта:
Причины столь широкого распространения аллергических заболеваний различны. В первую очередь большую роль в этом играет загрязнение окружающей среды выбросами отходов промышленных предприятий, выхлопными газами, использование в сельском хозяйстве пестицидов, гербицидов и др. Бурное развитие химической промышленности и связанное с этим появление в быту и на производстве множества синтетических материалов, красителей, стиральных порошков, косметических средств и других веществ, многие из которых являются аллергенами, также способствует распространению аллергических заболеваний.
Широкое и часто бесконтрольное использование лекарственных препаратов также приводит к росту числа аллергических реакций. Повышенная чувствительность к лекарственным веществам часто возникает вследствие необоснованного применения одновременно нескольких препаратов (полипрагмазия), а также порой изза недостаточных знаний врачами фармакокинетики назначаемого лекарственного препарата и др.
В возникновении аллергических заболеваний имеют значение также влияние климатических факторов (повышенная инсоляция, влажность), наследственности, общесоматической патологии, характера питания и др.
Причиной аллергии могут быть различные вещества - от простых химических соединений (йод, бром) до самых сложных (белки, полисахариды, а также их сочетания), которые, попадая в организм, вызывают иммунный ответ гуморального или клеточного типа. Вещества, способные вызывать аллергическую реакцию, называют аллергенами. Количество аллергенов в природе велико, они разнообразны по составу и свойствам. Одни из них попадают в организм извне, их называют экзоаллергенами, другие образуются в организме и представляют собой собственные, но видоизмененные белки организма - эндоаллергены, или аутоаллергены.
Патогенез (что происходит?) во время Аллергических заболеваний полости рта:
Экзоалпергены бывают неинфекционного происхождения (пыльца растений, бытовая пыль, шерсть животных, лекарственные средства, пищевые продукты, моющие порошки и др.) и инфекционного (бактерии, вирусы, грибы и продукты их жизнедеятельности. Экзоаллергены проникают в организм через дыхательные пути, пищеварительный тракт, кожу и слизистые оболочки, вызывая поражения различных органов и систем.
Эндоаллергены образуются в организме из его собственных белков под действием различных повреждающих факторов, которыми могут быть бактериальные антигены и их токсины, вирусы, термические воздействия (ожоги, охлаждение), ионизирующая радиация и др.
Аллергенами могут быть полные антигены и неполные - гаптены. Гаптены могут вызывать аллергическую реакцию, соединяясь с макромолекулами организма, индуцирующими выработку антител; при этом специфичность иммунной реакции будет направлена против гаптена, а не против его носителя. При формировании полных антигенов антитела образуются к комплексам, а не к их компонентам.
Вследствие многочисленности встречающихся в природе и образующихся в организме аллергенов многообразны и проявления аллергических реакций. Однако даже различные по клиническим проявлениям аллергические реакции имеют общие патогенетические механизмы. Различают три стадии аллергических реакций: иммунологическую, патохимическую (биохимическую) и патофизиологическую, или стадию функциональных и структурных нарушений.
Иммунологическая стадия начинается с контакта аллергена с организмом, результатом чего является его сенсибилизация, т.е. образование антител или сенсибилизированных лимфоцитов, способных взаимодействовать с данным аллергеном. Если к моменту образования антител аллерген удален из организма, никаких болезненных проявлений не происходит. Первое введение аллергена в организм оказывает сенсибилизирующее действие. При повторном воздействии аллергена в уже сенсибилизированном к нему организме образуется комплекс аллерген - антитело или аллерген - сенсибилизированный лимфоцит. С этого момента начинается патохимическая стадия аллергической реакции, характеризующаяся выделением биологически активных веществ, медиаторов аллергии: гистамина, серотонина, брадикинина и др.
Патофизиологическая стадия аллергической реакции, или стадия клинического проявления повреждения, является результатом действия выделенных биологически активных веществ на ткани, органы и организм в целом. Для этой стадии характерны расстройство кровообращения, спазм гладкой мускулатуры бронхов, кишечника, изменение состава сыворотки крови, нарушение ее свертываемости, цитолиз клеток и др.
По механизму развития различают 4 типа аллергических реакций: I - реакция немедленного типа (реагиновый тип); II - цитотоксический тип; III - повреждение тканей иммунными комплексами (тип Артюса); IV - реакция замедленного типа (клеточная гиперчувствительность). Каждый из этих типов имеет особый иммунный механизм и присущий ему набор медиаторов, что и определяет особенности клинической картины заболевания.
Аллергическая реакция I типа, называемая еще анафилактическим, или атопическим, типом реакции. Она развивается с образованием антител, получивших название реагинов, относящихся главным образом к классу IgE и IgG. Реагины фиксируются на тучных клетках и базофильных лейкоцитах. При соединении реагинов с соответствующим аллергеном из этих клеток выделяются медиаторы: гистамин, гепарин, серотонин, тромбоцитактивирующий фактор, простагландины, лейкотриены и др., определяющие клиническую картину аллергической реакции немедленного типа. После контакта со специфическим аллергеном клинические проявления реакции возникают через 15-20 мин; отсюда и ее название "реакция немедленного типа".
Аллергическая реакция II типа, или цитотоксическая, характеризуется тем, что антитела образуются к клеткам тканей и представлены в основном IgG и IgM. Этот тип реакции вызывается только антителами, способными активизировать комплемент. Антитела соединяются с видоизмененными клетками организма, что приводит к активации комплемента, который также вызывает повреждение и даже разрушение клеток. В результате цитотоксического типа аллергической реакции происходит разрушение клеток с последующим фагоцитозом и удалением разрушенных клеток и тканей. К цитотоксическому типу реакций относят лекарственную аллергию, характеризующуюся лейкопенией, тромбоцитопенией, гемолитической анемией.
Аллергическая реакция III типа , или повреждение тканей иммунными комплексами (тип Артюса, иммунокомплексный тип), возникает в результате образования циркулирующих иммунных комплексов, в состав которых входят антитела класса IgG и IgM. Антитела этого класса называют преципитирующими, так как они образуют преципитат при соединении с соответствующим антигеном. Аллергены при этом типе реакции могут быть бактериальными, пищевыми.
Этот тип реакции является ведущим в развитии сывороточной болезни, аллергических альвеолитов, в некоторых случаях лекарственной и пищевой аллергии, ряда аутоаллергических заболеваний (системная красная волчанка, ревматоидный артрит и др).
Аллергическая реакция IV типа , или аллергическая реакция замедленного типа (гиперчувствительность замедленного типа, клеточная гиперчувствительность), при которой роль антител выполняют сенсибилизированные
Тлимфоциты, имеющие на своих мембранах рецепторы, способные специфически взаимодействовать с сенсибилизирующим антигеном. При соединении такого лимфоцита с аллергеном, который может быть в растворенном виде или находиться на клетках, выделяются медиаторы клеточного иммунитета - лимфокины. Известно более 30 лимфокинов, которые проявляют свое действие в различных комбинациях и концентрации в зависимости от особенностей аллергена, генотипа лимфоцитов и других условий. Лимфокины вызывают скопление макрофагов и других лимфоцитов, в результате чего возникает воспаление. Одной из основных функций медиаторов является вовлечение их в процесс разрушения антигена (микроорганизмов или чужеродных клеток), к которому сенсибилизированы лимфоциты. Если в качестве антигенных субстанций, стимулировавших гиперчувствительность замедленного типа, выступает трансплантат чужеродной ткани, то он разрушается и отторгается. Реакция замедленного типа развивается в сенсибилизированном организме обычно через 24-48 ч после контакта с аллергеном. Клеточный тип реакции лежит в основе развития большинства вирусных и некоторых бактериальных инфекций (туберкулез, сифилис, лепра, бруцеллез, туляремия), некоторых форм инфекционноаллергической бронхиальной астмы, ринита, трансплантационного и противоопухолевого иммунитета.
Тип развития аллергической реакции определяется характером и свойствами антигенов, а также состоянием реактивности организма.
Симптомы Аллергических заболеваний полости рта:
Специфическая диагностика аллергических заболеваний складывается из сбора аллергологического анамнеза, проведения диагностических проб и лабораторных исследований.
При сборе аллергологического анамнеза необходимо акцентировать внимание на выявлении всей совокупности бытовых и производственных контактов с различными веществами, которые могут выступать в роли аллергенов. Наряду с этим анамнез позволяет установить наличие аллергической предрасположенности (наследственной или приобретенной), а также возможные экзо и эндогенные факторы, влияющие на течение заболевания (климатические, эндокринные, психические и др.). При сборе анамнеза необходимо выяснить, как реагирует пациент на введение вакцин, сывороток, прием лекарств, и обстоятельства возникновения обострения, а также жилищные и производственные условия.
Очень важно выявить профессиональные контакты с различными веществами. Известно, что контакт с простыми химическими веществами чаще вызывает аллергические реакции замедленного типа (контактные дерматиты). Сложные органические вещества могут вызвать аллергические реакции немедленного типа с развитием таких заболеваний, как отек Квинке, крапивница, аллергический ринит, бронхиальная астма и др.
Тщательно собранный анамнез позволяет предположить возможный тип аллергической реакции и вероятный аллерген. Конкретный аллерген, являющийся причиной развития заболевания, устанавливают с помощью специальных диагностических проб и лабораторных исследований.
Кожные диагностические пробы - метод выявления специфической сенсибилизации организма.
Выполняют аллергические диагностические пробы вне фазы обострения заболевания через 2-3 нед после перенесенной острой аллергической реакции, в период, когда снижается чувствительность организма к аллергену.
Кожные пробы основаны на выявлении специфической сенсибилизации организма путем введения аллергена через кожу и оценке характера развивающейся воспалительной реакции. Существуют следующие методики выполнения кожных проб: аппликационная, скарификационная и внутри кожная. Выбор метода кожного тестирования определяется характером заболевания, видом аллергической реакции и групповой принадлежностью испытываемого аллергена. Так, для диагностики лекарственной аллергии наиболее удобны аппликационные тесты. Определение повышенной чувствительности к аллергенам бактериального и грибкового происхождения проводят методом внутрикожных проб.
Провокационные пробы проводят в тех случаях, когда данные аллергологического анамнеза не соответствуют результатам кожных проб. Провокационные пробы основаны на воспроизведении аллергической реакции введением аллергена в орган или ткань, поражение которых является ведущим в клинической картине заболевания. Различают назальные, конъюнктивальные и ингаляционные провокационные пробы. К провокационным пробам относятся также холодовая и тепловая, применяемые при холодовой и тепловой крапивнице.
Специфическую диагностику аллергических реакций проводят также лабораторными методами исследования: реакция дегрануляции базофильных лейкоцитов (тест Шелли), реакция бласттрансформации лейкоцитов, реакция повреждения нейтрофилов, реакция лейкоцитолиза и др. Преимуществом методов диагностики аллергических реакций, проводимых in vitro, является отсутствие опасности возникновения анафилактического шока.
К каким докторам следует обращаться если у Вас Аллергические заболевания полости рта:
Аллерголог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Аллергических заболеваний полости рта, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом . Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны . Посмотрите детальнее о всех услугах клиники на ее .
(+38 044) 206-20-00
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни . Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача , чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации , возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой . Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе . Также зарегистрируйтесь на медицинском портале Euro lab , чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни зубов и полости рта:
| Абразивный преканцерозный хейлит Манганотти |
| Абсцесс в области лица |
| Аденофлегмона |
| Адентия частичная или полная |
| Актинический и метеорологический хейлиты |
| Актиномикоз челюстно-лицевой области |
| Аллергические стоматиты |
| Альвеолит |
| Анафилактический шок |
| Ангионевротический отек Квинке |
| Аномалии развития, прорезывания зубов, изменение их цвета |
| Аномалии размеров и формы зубов (макродентия и микродентия) |
| Артроз височно-нижнечелюстного сустава |
| Атопический хейлит |
| Болезнь Бехчета полости рта |
| Болезнь Боуэна |
| Бородавчатый предрак |
| ВИЧ-инфекция в полости рта |
| Влияние острых распираторных вирусных инфекций на полость рта |
| Воспаление пульпы зуба |
| Воспалительный инфильтрат |
| Вывихи нижней челюсти |
| Гальваноз |
| Гематогенный остеомиелит |
| Герпетиформный дерматит Дюринга |
| Герпетическая ангина |
| Гингивит |
| Гинеродонтия (Скученность. Персистентные молочные зубы) |
| Гиперестезия зубов |
| Гиперпластический остеомиелит |
| Гиповитаминозы полости рта |
| Гипоплазия |
| Гландулярный хейлит |
| Глубокое резцовое перекрытие, глубокий прикус, глубокий травмирующий прикус |
| Десквамативный глоссит |
| Дефекты верхней челюсти и неба |
| Дефекты и деформации губ и подбородочного отдела |
| Дефекты лица |
| Дефекты нижней челюсти |
| Диастема |
| Дистальный прикус (верхняя макрогнатия, прогнатия) |
| Заболевание пародонта |
| Заболевания твердых тканей зубов |
| Злокачественные опухоли вехней челюсти |
| Злокачественные опухоли нижней челюсти |
| Злокачественные опухоли слизистой оболочки и органов полости рта |
| Зубной налет |
| Зубные отложения |
| Изменения слизистой оболочки рта при диффузных болезнях соединительной ткани |
| Изменения слизистой оболочки рта при заболеваниях желудочнокишечного тракта |
| Изменения слизистой оболочки рта при заболеваниях кроветворной системы |
| Изменения слизистой оболочки рта при заболеваниях нервной системы |
| Изменения слизистой оболочки рта при сердечно-сосудистых заболеваниях |
| Изменения слизистой оболочки рта при эндокринных заболеваниях |
| Калькулезный сиалоаденит (слюннокаменная болезнь) |
| Кандидоз |
| Кандидоз полости рта |
| Кариес зубов |
| Кератоакантома губы и слизистой рта |
| Кислотный некроз зубов |
| Клиновидный дефект (истирание) |
| Кожный рог губы |
| Компьютерный некроз |
| Контактный аллергический хейлит |
| Красная волчанка |
| Красный плоский лишай |
| Лекарственная аллергия |
| Макрохейлит |
| Медикаментозные и токсические нарушения развития твердых тканей зуба |
| Мезиальный прикус (истинная и ложная прогения, прогеническое соотношение передних зубов) |
| Многоформная экссудативная эритема полости рта |
| Нарушение вкуса (dysgeusia) |
| Нарушение саливации (слюноотделение) |
| Некроз твердых тканей зубов |
| Ограниченный предраковый гиперкератоз красной каймы губ |
| Одонтогенный гайморит у детей |
| Опоясывающий герпес |
| Опухоли слюнных желез |
| Острый периостит |
| Острый гнойный (абсцедирующий) лимфаденит |
Стоматит – название группы болезней слизистой оболочки рта инфекционного, воспалительного или аллергического характера. Этим термином также называют местные проявления иммунных, кожных и прочих заболеваний.
Стоматит бывает достаточно часто как у детей, так и взрослых. Слизистая дна рта, щек, неба поражается изолированно или сопровождается глосситом (воспаление языка), гингивитом (воспаление десны), иногда – хейлитом (воспаление губ).
Стоматит развивается самостоятельно или является проявлением иных патологических процессов.
Общая характеристика заболевания
Аллергический стоматит представляет собой заболевание слизистой рта, в основе которого лежат сложные иммунологические процессы. Типичные признаки заболевания – гиперемия, отечность, кровоточивые раны, эрозивно-язвенные образования. Пациенты не могут нормально принимать пищу из-за болей и дискомфорта, указывают на ухудшение самочувствия в целом.
Причина такого стоматита заключается в попадании в организм или прямом контакте травмирующего элемента со слизистой рта.
Спровоцировать аллергию могут пыльца растений, лекарства, некоторые пищевые продукты, в результате чего развивается сложная иммунная реакция. Стоматит является одним из вариантов проявления такой реакции.
При местном воздействии провоцирующего фактора (средства гигиены рта, леденцы от кашля, протезы) происходит раздражение слизистой, что опять же приводит к болезни.
Контактный стоматит связывают с высокой чувствительностью к средствам стоматологического лечения:
- средства для местной анестезии;
- пломбировочный материал;
- брекет-системы;
- ортодонтические пластины;
- коронки;
- металлические и другие протезы.

Чаще аллергию вызывают акриловые импланты, в которых содержатся остаточные мономеры и красящие вещества. При постановке металлоконструкции аллергия развивается на используемый сплав (например, никелевый, хромсодержащий, платиновый). Течение и исход заболевания зависят также от наличия в ортодонтической конструкции пластмасс и прочих составляющих.
Установлено, что болезни подвержены лица, страдающие хроническими заболеваниями желудочно-кишечного тракта (дисбактериоз, панкреатит, холецистит, колиты, гастриты и другие), а также эндокринными нарушениями (сахарный диабет, повышенная функция щитовидной железы, климактерический период).
Вследствие различного рода нарушений, перечисленные заболевания приводят к видоизменению реактивности организма и сенсибилизации к аллергенам стоматологических протезов.
У таких пациентов изменяется неврологический статус. Появляются канцерофобия (боязнь рака), неврастения, прозопалгия (боли в лицевой области), из-за чего люди обращаются не к стоматологу, а невропатологу и другим специалистам.
Как показывает практика, тяжелые реакции гиперчувствительности развиваются у лиц с отягощенным аллергическим анамнезом (вазомоторный ринит, различные формы экзем, ангионевротический отек и прочее). Чаще всего они возникают при медикаментозной аллергии (30% случаев), пищевой (30%), астме и других патологиях.
Важное место в механизме развития аллергенного стоматита играют кариозные зубы, хронический тонзиллит, а также скопление в области протезов различных микроорганизмов.
Аллергический стоматит может проходить изолированно или быть частью системных нарушений:
- системная красная волчанка;
- васкулиты;
- склеродермия;
- диатезы;
- токсический эпидермальный некролиз;
- болезнь Рейтера;
- экссудативная, злокачественная эритема и другие.
Выделяют следующие типы аллергического стоматита:
- катаральный (простой);
- буллезный;
- катарально-геморрагический;
- эрозивный;
- язвенный.
Разновидностью болезни является анафилактический стоматит, который представляет собой появление множественных афточек и эритем во рту. Развивается вследствие использования каких-либо лекарств.
Интраоральная фиксированная лекарственная сыпь – поражение, рецидивирующее на одном и том же месте после приема лекарственных средств. Заболевание развивается быстро (за несколько дней), затем симптомы проходят. В основе кроется быстрая реакция гиперчувствительности третьего типа. При этом возникают эритемы, отечность, эрозивные поражения.
По скорости появления клинических признаков аллергенные реакции бывают медленные и стремительные. В последнем случае стоматит развивается по типу отека Квинке. Замедленная реакция дает о себе знать только спустя несколько дней после поступления аллергена.
Обследование больных начинают с осмотра ротовой полости, выяснения жалоб, сбора анамнеза, проведения аллергопроб и других анализов. В крови будет наблюдаться лейкопения, повышение уровня лимфоцитов, снижение количества нейтрофильных лейкоцитов.
Как он выглядит в разных случаях
Проявления и течение зависят от формы болезни. Катаральный стоматит сопровождается зудом, жжением, сухостью во рту, вкусовыми изменениями (привкус металла или кислоты), болезненностью.
Зрительно наблюдаются краснота и отечностью слизистой, «сглаженный» язык.
При катарально-геморрагическом стоматите появляются кровоизлияния слизистой.
Буллезная форма сопровождается образованием во рту пузырей со светлой жидкостью. После прорыва везикул заболевание переходит в эрозивную стадию. Язвы покрыты налетом, вызывают резкие боли во время еды и разговора. Язвенные элементы могут сливаться, образуя обширную эрозивную поверхность.
Тяжелее всего проходит язвенно-некротический стоматит, при котором наблюдаются выраженная гиперемия, многочисленные язвы с грязно-серым налетом, некротические очаги. Такой стоматит сопровождается повышенным слюноотделением, лихорадкой, головными болями, невозможностью нормально принимать пищу.
На следующих фотографиях вы можете ознакомиться с реальными примерами аллергического стоматита у взрослых и детей:
Язвочки
Стоматит на верхней части
На самом языке
Сильное покраснение
На небе
В виде одной язвочки у ребенка
Симптоматика
Жжение языка – одна из распространенных жалоб. Дискомфорт носит упорный характер, усиливается после приема раздражающей пищи. При контактном стоматите больные могут отмечать сухость во рту, жажду, уменьшение слюноотделения.
Общая жалоба для всех пациентов – отечность слизистой ротовой полости. Отек приводит к затрудненному глотанию, иногда – к проблемам с дыханием.
Постоянным признаком контактного стоматита является изменение вкусовых ощущений (кисловатый или металлический вкус). Выраженность этого явления зависит от используемых стоматологических материалов.
При разных типах стоматита объективно отмечают:
- покраснение слизистой;
- эрозии во рту;
- мелкие кровоизлияния;
- обложенность языка;
- пенистость, тягучесть слюны;
- отпечатки зубов на слизистой.
Общие симптомы включают:
- нарушения со стороны ЦНС — бессонница, раздражительность, боли в лицевой области;
- обострения хронических болезней ЖКТ;
- лихорадка до 37,5ºС;
- дерматиты рук и лица;
- диспептические явления, жжение в животе;
- обострение ринита, конъюнктивита.

У некоторых пациентов при сильно выраженных специфических симптомах общие проявления отсутствуют.
Способы лечения
Тактика врача зависит от причины, спровоцировавшей заболевание.
Соблюдаются основные принципы лечения аллергических болезней:
- элиминация (устранение) аллергена;
- составление гипоаллергенного рациона;
- отказ от медикаментов;
- лекарственная терапия (антигистамины, иммуносупрессоры).
При контактном стоматите следует отказаться от ношения стоматологического протеза, поменять зубную пасту или ополаскиватель.
Лекарственная терапия заключается в приеме антигистаминных препаратов (Лоратадин, Малеат, Хлоропирамин и прочие). Назначаются витаминные комплексы, фолиевая кислота. Из обезболивающих препаратов взрослые могут применять Гексорал Табс, Лидокаин Асепт, Камистад, Инстиллагель.
Проводят местную обработку пораженной области антисептиками (Хлоргексидин, слабый раствор марганцовки, Фурацилин), анальгезирующими растворами, ферментативными (Трипсин, Химотрипсин), заживляющими и кортикостероидами. Хорошо помогает натуральное облепиховое масло, которым можно смазывать слизистую у детей.
Лица, у которых стоматит появился после лечения зубов, должны повторно прийти на консультацию к стоматологу или ортодонту. В этом случае не обойтись без замены причинной пломбы, импланта или брекета.
У детей болезнь лечится анальгетиками, поскольку важно как можно скорее устранить дискомфорт и обеспечить ребенку нормальное питание.
Препараты, которые можно применять детям:
- Калгель – содержит лидокаин и хлорид цетилпиридиния;
- Дентол Беби – анальгезирующий эффект дает бензокаин;
- Дентинокс – в составе ромашка и лидокаин.
Из народных способов лечения используются:
- свежий сок алоэ – обработка пораженной области;
- сырой картофель – аппликации из кашицы на язвы;
- сок капусты с водой (один к одному) – полоскания;
- перекись водорода – стакан воды + 5 г вещества, проводить полоскания;
- настойка прополиса – нанесение небольшого количества на пораженную область;
- полоскания отваром ромашки, коры дуба.

Меры предотвращения
Современные методы диагностики позволяют быстро справиться с болезнью на начальном этапе. Лечение образовавшихся язв увеличивается до двух недель. При запущенных стадиях может потребоваться продолжительная комплексная терапия.
Профилактика предполагает тщательное соблюдение гигиены рта, своевременное лечение зубов. Нужно периодически наблюдаться у стоматолога для выявления заболеваний ротовой полости на ранних стадиях, корректировки и своевременной замены ортодонтических конструкций.

Важное место в профилактике болезни занимает индивидуальный подход к подбору и постановке протезов, применение гипоаллергенного материала.
Следует отметить, что аллергическая форма болезни, вызванная ортопедическими металлоконструкциями, часто рецидивирует. Обострения возникают чаще всего после вторичной постановки импланта, реже – у лиц, впервые сделавших протезирование.
Воспалительные изменения слизистой оболочки ротовой полости, обусловленные развитием иммунопатологических реакций (гиперчувствительности, гиперергии). Проявлениями аллергического стоматита служат отек, гиперемия, кровоточивость, язвочки и эрозии слизистой оболочки, жжение во рту, боль при приеме пищи, гиперсаливация, иногда ухудшение общего состояния. Обследование пациента с аллергическим стоматитом включает сбор аллергологического анамнеза, выявление причины аллергической реакции, осмотр полости рта, проведение провокационных, элиминационных проб, кожных тестов, исследование слюны и др. Лечение аллергического стоматита предполагает исключение контакта с аллергеном, прием антигистаминных средств, медикаментозную обработку слизистой.

Общие сведения
Аллергический стоматит – патологический симптокомплекс, возникающий в полости рта при микробной, контактной, лекарственной аллергии либо служащий местным проявлением инфекционных, кожных, аутоиммунных и других заболеваний. Аллергические поражения полости рта могут протекать в форме стоматита , папиллита, глоссита , гингивита , пареита, палатинита, хейлита . Среди названных клинических форм аллергический стоматит встречается наиболее часто. Рассмотрение проблем, связанных с аллергическим стоматитом, требует междисциплинарного взаимодействия специалистов в области стоматологии , аллергологии и иммунологии, дерматологии , ревматологии и др.

Причины аллергического стоматита
Возникновение аллергического стоматита может быть связано с проникновением аллергена в организм либо непосредственным контактом со слизистой оболочкой ротовой полости. В первом случае аллергический стоматит будет служить проявлением системной реакции (на пыльцу, медикаменты, плесень, пищевые продукты и т. д.); во втором – местной реакции на раздражающие факторы, непосредственно контактирующие со слизистой (зубную пасту, зубные протезы, лекарственные пастилки для рассасывания, ополаскиватели для полости рта и пр.).
Развитие контактного аллергического стоматита чаще всего связано с повышенной чувствительностью к материалам, используемым в стоматологии: препаратами для аппликационной анестезии , металлическим пломбам, брекетам , ортодонтическим пластинкам, коронкам, акриловым или металлическим зубным протезам. В акриловых протезах аллергическими факторами, как правило, выступают остаточные мономеры, в редких случаях – красители. При использовании металлических зубных протезов может развиваться аллергия на сплавы, содержащие хром, никель, золото, палладий, платину и др. Кроме этого, определенную роль в патогенезе возникновении аллергического стоматита играет кариес , хронический тонзиллит , а также скапливающиеся в протезном ложе болезнетворные микроорганизмы и продукты их жизнедеятельности, которые раздражают слизистую.
Контактный аллергический стоматит чаще наблюдается у пациентов, страдающих хроническими заболеваниями ЖКТ (гастритом , холециститом , панкреатитом , колитом , дисбактериозом , гельминтозами и др.), эндокринной патологией (сахарным диабетом , гипертиреозом , климактерическими расстройствами и пр.). Это объясняется тем, что органические и функциональные нарушения при данных заболеваниях изменяют реактивность организма, вызывают сенсибилизацию к контактным аллергенам.
Развитию тяжелых форм стоматита способствуют другие аллергические заболевания: лекарственная болезнь, пищевая аллергия , риниты , крапивница , экзема , отек Квинке , астматический бронхит , бронхиальная астма и др. Аллергический стоматит не всегда протекает изолированно; иногда он входит в структуру системных заболеваний – васкулитов , геморрагического диатеза , многоформной экссудативной эритемы , системной красной волчанки , склеродермии , болезни Бехчета , синдрома Лайелла , синдрома Рейтера , синдрома Стивенса-Джонсона и др.
Классификация аллергического стоматита
В зависимости от характера клинических проявлений различают катаральный, катарально-геморрагический, буллезный, эрозивный, язвенно-некротический аллергический стоматит. С точки зрения этиологии и патогенеза аллергические стоматиты включают медикаментозные, контактные (в т. ч. протезные), токсико-аллергические, аутоиммунные дерматостоматиты, хронический рецидивирующий афтозный стоматит и другие формы.
С учетом скорости развития симптомов выделяют аллергические реакции немедленного и замедленного типов: в первом случае аллергический стоматит, как правило, протекает в форме ангионевротического отека Квинке. Если реализуется аллергическая реакция замедленного типа, симптомы аллергического стоматита чаще всего обнаруживаются через несколько дней после воздействия аллергена. Иногда аллергический стоматит на зубные протезы развивается спустя 5-10 лет их использования, т. е. после длительного периода бессимптомной сенсибилизации.
Симптомы аллергического стоматита
Проявления аллергического стоматита зависят от формы заболевания. Так, для катарального и катарально-геморрагического аллергического стоматита характерны ксеростомия (сухость во рту), жжение, зуд, нарушение вкусовой чувствительности (кислый вкус, металлический привкус), дискомфорт и болезненность при приеме пищи. При объективном осмотре определяется гиперемированная и отечная слизистая полости рта, «лакированный» язык; при катарально-геморрагической форме на фоне гиперемии выделяются петехиальные кровоизлияния и отмечается кровоточивость слизистой.
Буллезный аллергический стоматит протекает с образованием в полости рта везикул различного диаметра с прозрачным содержимым. Обычно после вскрытия пузырей аллергический стоматит переходит в эрозивную форму с формированием на слизистой оболочке эрозий, покрытых фибринозным налетом. Появление язвочек сопровождается резким усилением локальной болезненности, особенно проявляющейся при разговоре и приеме пищи. При слиянии отдельных дефектов на слизистой могут образовываться обширные эрозивные поверхности. Возможно ухудшение общего самочувствия: потеря аппетита, слабость, повышение температуры тела.
Наиболее тяжелой по своим проявлениям является язвенно-некротическая форма аллергического стоматита. При этом определяется резкая гиперемия слизистой с множественными язвочками, покрытыми грязновато-серым фибринозным налетом, и очагами некроза. Язвенно-некротический аллергический стоматит протекает на фоне выраженной боли при приеме пищи, гиперсаливации, высокой температуры, головной боли, подчелюстного лимфаденита .
Общие симптомы при аллергическом стоматите могут включать функциональные нарушения со стороны нервной системы: бессонницу , раздражительность, канцерофобию, эмоциональную лабильность .
Диагностика аллергического стоматита
Обследование пациента с аллергическим стоматитом проводится стоматологом с привлечением в случае необходимости смежных специалистов: аллерголога-иммунолога , дерматолога , ревматолога , эндокринолога , гастроэнтеролога и др. При этом важное значение имеет сбор и анализ аллергологического анамнеза и выявление потенциального аллергена.
При визуальной оценке полости рта врач отмечает увлажненность слизистой, ее цвет, наличие и характер дефектов, тип слюны. В процессе стоматологического осмотра обращается внимание на наличие в полости рта зубных протезов, пломб, ортодонтических аппаратов ; их состав и сроки ношения, изменение цвета металлических протезов и т. п.
Химико-спектральный анализ слюны и определение рН позволяют произвести качественную и количественную оценку содержания микроэлементов и оценить происходящие электрохимические процессы. Дополнительные исследования при аллергическом стоматите могут включать биохимический анализ слюны с определением активности ферментов, определение болевой чувствительности слизистой оболочки, гигиеническую оценку протезов, соскоб со слизистой на Candida albicans и др.
Аллергологическое обследование предполагает проведение пробы с экспозицией (временное удаление протеза с оценкой реакции), провокационную пробу (возвращение протеза на место с оценкой реакции), кожные аллергические пробы , исследование иммунограммы.
Дифференциальную диагностику аллергического стоматита необходимо проводить с гиповитаминозами В и С, герпетическим стоматитом, кандидамикозом, поражениями слизистой при лейкозе , СПИДе .
Лечение аллергического стоматита
Лечебные мероприятия при аллергическом стоматите будут зависеть от причины, повлекшей развитие заболевания. Основополагающим принципом терапии аллергических заболеваний служит исключение контакта с аллергеном: соблюдение диеты, отмена лекарственного препарата, отказ от ношения зубного протеза, смена ополаскивателя или зубной пасты и т. п.
Медикаментозная терапия аллергического стоматита обычно предусматривает назначение антигистаминных препаратов (лоратадина, диметиндена малеата, хлоропирамина и др.), витаминов группы В, С, РР, фолиевой кислоты. Производится местная обработка слизистой оболочки полости рта антисептиками, обезболивающими препаратами, ферментами, кортикостероидными препаратами, заживляющими средствами (облепиховым маслом и др.).
Пациентам, у которых аллергический стоматит возник как осложнение стоматологического лечения, в дальнейшем необходима консультация стоматолога-терапевта, стоматолога-ортопеда , ортодонта ; проведение смены пломб или коронок, замены брекет-системы, базиса протеза и пр.
Прогноз и профилактика аллергического стоматита
Своевременная диагностика аллергического стоматита позволяет преодолеть заболевание на ранней стадии; сроки терапии катарального и катарально-язвенного стоматита обычно не превышают 2 недели. В более тяжелых и запущенных случаях, может потребоваться длительное лечение аллергического стоматита.
Профилактические меры предусматривают хороший гигиенический уход за ротовой полостью, своевременное лечение кариеса и заболеваний десен . Необходимо регулярное профилактическое посещение стоматолога для удаления зубных отложений , корректировки протезов , их своевременной замены. Важное значение в профилактике аллергического стоматита играет индивидуальный подход к лечению и протезированию зубов, использование гипоаллергенных материалов.