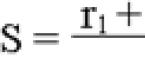Различные патологические процессы, которые протекают в иммунной системе, неизбежно могут привести к серьезным нарушениям. Аутоиммунное нарушение характеризуется тем, что организм начинает считать собственные клетки «вражескими» и начинает вести с ними борьбу. Аутоиммунная гемолитическая анемия относится к группе редких заболеваний, при которых наблюдается процесс образования антител к собственным эритроцитам. Последствия такого явления достаточно серьезные, поскольку нарушения кровеносной системы сказываются на работе всего организма.
Все аутоиммунные патологические нарушения появляются в результате сбоев функционирования иммунной системы. Также не исключается наследственный фактор, который предрасполагает к появлению иммунных заболеваний. У новорожденных диагностируется несовместимость с резусом матери. Еще одной причиной появления данного расстройства может послужить повреждения цепочки ДНК или вследствие мутации генов.
Приобретенные аутоиммунные гемолитические анемии классифицируются по фактору, который спровоцировал прогрессирование заболевания. В том случае, когда не получается связать образование провоцирующего фактора вследствие которого появляется отторжение эритроцитов, принято диагностировать идиопатическую анемию. Неуточненная анемия составляет практически половину всех случаев заболевания.
Симптомы аутоиммунной анемии
Проявления заболевания непосредственно зависят от формы, которых существует всего две – острая и хроническая. Острая форма характеризуется следующими проявлениями:
- Появление быстро прогрессирующих болезненных ощущений.
- Одышка даже при незначительных нагрузках.
- Болезненный дискомфорт в области сердца.
- Отмечается повышение температуры тела, рвотные позывы.
- Появление желтизны кожных покровов.
Хроническая форма внешне проявляется относительно удовлетворенным состоянием пациента, даже в том случае, если заболевание давно запущенное. Зачастую появляется желтизна кожных покровов, при УЗИ диагностируется увеличение селезенки. Периоды обострения чередуются со спокойным течением заболевания. Код по справочнику мкб 10 аутоиммунной гемолитической анемии расшифровывается как D59.
При холодовой аутоиммунной анемической болезни возможно появление плохой переносимости низких температур. На холоде у больных отмечается проявление характерных признаков расстройства: крапивница и синдром Рейно. Синдром Рейно характеризуется онемением и болезненными ощущениями в конечностях рук, появление синюшного оттенка кожных покровов, также страдает кончик носа, язык и уши. При инфекционных заболеваниях возможно обострение анемического синдрома.
Аутоиммунная гемолитическая анемия у детей
У маленьких детей зачастую диагностируется достаточно редкая форма аутоиммунной гемолитической анемии – анемия с двухфазным гемолизином. Также носит второе название – холодовая анемия. Характерными признаками расстройства являются следующие проявления: озноб, лихорадка, боли в животе, тошнота и приступы рвоты, при переохлаждении появляется черный оттенок мочи. В период обострения при УЗИ выявляется увеличение размеров селезенки, появляется желтушный оттенок кожных покровов.
Диагностика
Клинико-гематологические признаки дают основание для постановки диагноза аутоиммунной гемолитической анемии. Также для диагностики проводится проба Кумбса, которая достоверно отображает состояние пациента. По картине крови определяется наличие микросфероцитов, нормобластов, нормохромная анемия. Уровень СОЭ зачастую значительно сильно повышен, а также повышен уровень билирубина в крови.
Лечение аутоиммунной гемолитической анемии
Для лечения аутоиммунной анемии необходимо обратиться к гематологу. Аутоиммунная анемия протекает зачастую с ярко выраженными клиническими проявлениями, а потому специалист назначает, в первую очередь, лекарственные препараты с сильнодействующим эффектом. Такие препараты направлены на подавление иммунитета.

Все лечебные мероприятия проводятся практически три месяца. Продуктивным результатом считается отрицательная проба Кумбса. Только после этого прекращается лечебная терапия. В некоторых случаях аутоиммунная анемическая патология не поддается лечению. Тогда назначается только хирургическое вмешательство – удаление селезенки.
При остром течении заболевания возможно потребуется переливание крови. Также назначается введение преднизолона при холодовой анемии или хронической. Заболевание достаточно трудно поддается лечению. Несмотря на все современные лечебные терапии, прогноз при аутоиммунной анемии зачастую неблагоприятный.
Профилактика
Предупредить или предусмотреть появление такого заболевания не представляется возможным, а потому не существует никаких практических профилактических методик. Стоит добавить, что наиболее результативным и эффективным способом предостережения от любых заболеваний выступает здоровый образ жизни.
Под аутоиммунной гемолитической анемией понимают такую форму анемии, при которой антитела вырабатываются против собственного неизмененного антигена. В этих случаях иммунная система воспринимает собственный антиген как чужой и вырабатывает против него антитела.
В зависимости от того, что является объектом уничтожения - эритроциты периферической крови или эрнтрокариоциты костного мозга, различают две группы аутоиммунных гемолитических анемий - с антителами против антигенов эритроцитов периферической крови и с антителами против антигенов эритрокариоцитов.
Все аутоиммунные гемолитические анемии независимо от клеточной направленности антител могут быть разделены на идиопатические и симптоматические .
К симптоматическим относятся анемии, при которых антитела вырабатываются в ответ на какое-либо другое заболевание - гемобластоз (особенно лимфопролиферативные заболевания, такие, как хронический лимфолейкоз, болезнь Вальденстрема, миеломная болезнь, лимфосаркома), системную красную волчанку, неспецифический язвенный колит, ревматоидный полиартрит, активный гепатит, злокачественную опухоль различной локализации, иммунодефицитное состояние.
В тех случаях, если аутоиммунные гемолитические анемии возникают без явной причины, их следует относить к идиопатическим. Так, АИГА, возникающие после гриппа, ангины и других острых инфекций, в период беременности или после родов, относятся к симптоматическим, так как эти факторы являются не этиологическими, а провоцирующими клинические проявления скрытого заболевания.
Аутоиммунные гемолитические анемии с антителами к антигенам эритроцитов периферической крови на основании серологической характеристики антител делят на четыре вида:
- с неполными тепловыми агглютининами;
- с тепловыми гемолизинами;
- с полными холодовыми агглютининами;
- с двухфазными холодовыми гемолизинами.
Чаще всего выявляются АИГА с неволными тепловыми агглютининами. Эта форма анемий встречается в любом возрасте. АИГА с полными холодовыми агглютининами наблюдаются преимущественно у лиц пожилого возраста. АИГА с двухфазными гемолизинами - наиболее редкая форма; встречается в основном у маленьких детей. При симптоматических формах заболевания возраст больных может быть разным.
Аутоиммунная гемолитическая анемия с антителами против антигенов эритроцитов периферической крови
Анемия, связанная с неполными тепловыми агглютининами
Клинические проявления
Клинические проявления не зависят от того, имеется ли у больного идиопатическая или симптоматическая форма анемии. Начало заболевания может быть различным. Иногда оно носит острый характер: на фоне полного благополучия внезапно появляются резкая слабость, иногда боль в пояснице, в области сердца, одышка, сердцебиение, часто отмечается лихорадка. Очень быстро развивается желтуха, которая чаще всего служит основанием для постановки неправильного диагноза инфекционного гепатита.
В других случаях наблюдается более постепенное заболевание. Имеются предвестники болезни - артралгия, боль в животе, субфебрильная температура.
Нередко заболевание развивается исподволь. Больные чувствуют себя удовлетворительно. Одышка, сердцебиение у них отсутствуют, несмотря даже на выраженную анемизацию, что связано с постепенной адаптацией больного к анемической гипоксии.
Лабораторные показатели
При острых гемолитических кризах наблюдается снижение гемоглобина до исключительно малых цифр (менее 3,1 ммоль/л, или 50 г/л). Однако в большинстве случаев содержание гемоглобина снижается не так резко (3,72-4,34 ммоль/л, или 60-70 г/л). У ряда больных с хроническим течением аутоиммунной гемолитической анемии наблюдается небольшое снижение гемоглобина (до 5,59 ммоль/л, или 90 г/л). Анемия чаще всего нормохромная или умеренно гиперхромная.
Содержание ретикулоцитов у большей части больных повышено, иногда в значительной степени (до 87%). При симптоматической форме заболевания содержание ретикулоцитов ниже, чем при идиопатической. При обострении заболевания содержание ретикулоцитов иногда снижается до 0,1-0,3 %. Может наблюдаться макроцитоз, но чаще всего обнаруживается микросфероцитоз. Количество микросфероцитов такое же, как и при наследственном микросфероцитозе. Этот симптом не является патогномоничным для данного заболевания. При тяжелом течении болезни обнаруживаются шизоциты.
В костном мозге в большинстве случаев гиперплазирован красный росток, однако возможно уменьшение количества эритрокариоцитов. Вероятно, эти кризы связаны с очень большим количеством антител, в результате чего разрушаются не только эритроциты периферической крови, но и эритрокариоциты. Однако нельзя исключить, что причиной кризов, так же как и при микросфероцитозе, и при серповидноклеточной анемии , является инфицирование парвовирусом.
Количество лейкоцитов зависит от заболевания, которое лежит в основе АИГА. При идиопатической форме АИГА наблюдаются значительные колебания числа лейкоцитов: при острых формах болезни - до 50-70 Г в 1 л со сдвигом влево до промиелоцитов; при хронических формах - незначительное повышение или нормальное количество. Иногда наблюдается выраженная лейкопения.
Количество тромбоцитов у большинства больных нормальное или незначительно сниженное. Имеется, однако, категория больных, у которых наблюдается сочетание аутоиммунной гемолитической анемии с выраженной аутоиммунной тромбоцитопенией или одновременное аутоиммунное поражение всех трех ростков кроветворения. В одних случаях аутоиммунная гемолитическая анемия начинается одновременно с аутоиммунной тромбоцитопенией, в других - тромбоцитопения присоединяется к анемии лишь спустя несколько месяцев или лет. У части больных в начале заболевания выявляется тромбоцитопения и лишь через определенное время развивается анемия. При этом тромбоцитопении уже может не наблюдаться. Поэтому нет серьезных оснований для выделения болезни или синдрома Фишера-Эванса, характеризующегося, как принято считать, сочетанием аутоиммунной гемолитической анемии и тромбоцитопении.
Осмотическая резистентность эритроцитов при АИГА с тепловыми агглютининами в большинстве случаев снижена. Отмечен параллелизм между степенью микросфероцитоза и изменением осмотической резистентности. Изменение осмотической резистентности особенно выражено после суточной инкубации эритроцитов.
Кислотоустойчивость эритроцитов повышается, как правило, параллельно степени интенсивности гемолиза и степени гиперретикулоцитоза. Максимум смещается в сторону стойких клеток до 6, 7 или 8-й минуты гемолиза, высота кривой остается нормальной. Левая ветвь кривой становится более пологой, чем в норме. Общее время гемолиза остается нормальным или незначительно увеличивается.
Содержание билирубина при аутоиммунной гемолитической анемии чаще всего повышено до 25- 45 мкмоль/л, у отдельных больных - до 60 мкмоль/л. У больных с идиопатической формой АИГА повышение уровня билирубина наблюдается чаще, чем при симптоматической форме. Увеличение содержания билирубина происходит, главным образом, за счет непрямой фракции, не связанной с глюкуроновой кислотой. Следует отметить, что нормальное содержание билирубина не исключает диагноза аутоиммунной гемолитической анемии. Увеличение содержания прямого, или связанного с глюкуроновой кислотой, билирубина может свидетельствовать о сопутствующем гепатите или об обтурации.
В моче иногда увеличено содержание уробилина, однако это увеличение носит непостоянный характер и не является признаком гемолитических анемий. В кале больных обнаруживается, как правило, значительное количество стеркобилина.
Содержание гемоглобина плазмы может увеличиваться за счет имеющегося у этих больных небольшого внутрисосудистого гемолиза, однако чаще всего оно нормальное. Иногда при аутоиммунной гемолитической анемии с неполными тепловыми агглютининами наблюдается выраженная гемосидеринурия, изредка - гемоглобинурия. Нередко выявляются изменения в составе белковых фракций, повышенная СОЭ.
У ряда больных увеличено содержание глобулинов, чаще всего за счет иммуноглобулинов. В отдельных случаях при аутоиммунной гемолитической анемии с неполными тепловыми агглютининами при электрофорезе обнаруживается однородная фракция - М-градиент. Иногда при АИГА бывает положительной реакция Вассермана.
У части больных иммунные гемолитические анемии, начавшись остро, могут дать при адекватной терапии быструю ремиссию, а спустя некоторое время может возникнуть новое обострение. У некоторых больных аутоиммунная гемолитическая анемия после острого начала переходит в типичную хроническую форму. В редких случаях заболевание протекает крайне неблагоприятно и несмотря на интенсивную терапию, может закончиться летально.
Анемия, связанная с тепловыми гемолизинами
Клинические проявления
Эта форма аутоиммунной гемолитической анемии может начаться так же остро, как агглютининовая форма, но чаще всего для нее характерно более спокойное, мягкое начало. Содержание гемоглобина снижается до 2,48-3,72 ммоль/л (40-60 г/л). Может отмечаться легкая желтушность склер и кожи, но при данной форме анемии она менее выражена, чем при агглютининовых формах анемии. Небольшое увеличение селезенки и печени наблюдается почти у половины больных.
Характерной особенностью гемолизиновой формы аутоиммунной гемолитической анемии является выделение черной мочи. В этот период в ней обнаруживается большое количество белка, наблюдается положительная бензидиновая проба (с мочой!). Гемоглобинурия отмечается сравнительно редко и не у всех больных, однако у ряда больных постоянно обнаруживается гемосидеринурия. Уровень билирубина либо нормальный, либо незначительно повышенный.
Иногда гемолизиновая форма болезни осложняется тромбозом периферических вен. Могут возникать приступы боли в животе, связанные с тромбозом мелких брыжеечных сосудов.
Лабораторные показатели
Картина крови в основном такая же, как и при агглютининовых формах аутоиммунной гемолитической анемии. Нередко обнаруживается большое количество микросфероцитов. Количество лейкоцитов у большинства больных повышено, во многих случаях наблюдается сдвиг лейкограммы до миелоцитов. Количество тромбоцитов нормальное.
Дифференциальная диагностика гемолизиновой формы АИГА проводится прежде всего с пароксизмальной ночной гемоглобинурией (болезнью Мар- киафавы-Микели).
Анемия, связанная с полными холодовыми агглютининами
Клинические проявления
Для данной формы АИГА характерно постепенное медленное начало. Больные жалуются на слабость, недомогание, снижение работоспособности, непереносимость холода. У большинства больных после воздействия холода отмечаются посинение, а затем побеление пальцев рук, ног, ушей, кончика носа. Появляется резкая боль в конечностях. После длительного пребывания на холоде может развиться гангрена пальцев рук или ног. Однако синдром Рейно не является обязательным признаком заболевания, у некоторых больных после охлаждения появляется крапивница. Могут увеличиваться печень и селезенка.
Лабораторные показатели
Уровень гемоглобина у большинства больных колеблется в пределах 4,96-6,21 ммоль/л (80-100 г/л), однако он может быть и более низким. Содержание лейкоцитов и тромбоцитов обычно не снижается.
Характерная особенность холодовой формы аутоиммунной гемолитической анемии - аутоагглютинация эритроцитов, которая наблюдается сразу во время взятия крови. Это нередко мешает определению количества эритроцитов и СОЭ. Часто наблюдается аутоагглютинация в мазке. В случае хранения крови при комнатной температуре (а тем более в холодильнике) она агглютинирует в пробирке. Эта агглютинация обратима и полностью исчезает при подогревании. Содержание билирубина нормальное или незначительно повышенное. При исследовании белковых фракций крови у ряда больных обнаруживается отдельная фракция белка (М-градиент), которая и представляет собой холодовые антитела.
В моче некоторых больных обнаруживается белок за счет свободного гемоглобина. Однако гемоглобинурия не является часто встречающимся симптомом болезни.
Сочетание умеренной анемии с признаками повышенного гемолиза, резкого повышения СОЭ, синдрома Рейно, изменений белковых фракций крови, а также невозможность определения группы крови и подсчета эритроцитов должны служить основанием для подозрения на холодовую гемагглютининовую болезнь и исследования полных холодовых агглютининов.
Течение заболевания хроническое . Клинические проявления более выражены зимой и почти полностью отсутствуют летом. У большинства больных кризов не наблюдается. Выздоровление от идиопатической формы практически не наступает, но заболевание крайне редко приводит к смертельному исходу.
Иногда холодовая форма иммунной гемолитической анемии наблюдается как эпизод в период вирусной инфекции (грипп, инфекционный монокулеоз) или сразу при снижении температуры тела после перенесенной инфекции. В этих случаях также могут появиться клинические признаки болезни (синдром Рейно, увеличение селезенки, снижение уровня гемоглобина, резкое повышение СОЭ, невозможность определения группы крови), однако они полностью проходят спустя 1-2 месяца. Это свидетельствует в пользу гетероиммунной, а не аутоиммунной формы анемии.
Анемия, связанная с двухфазными холодовыми гемолизинами
Анемия, связанная с двухфазными холодовыми гемолизинами (пароксизмальная холодовая гемоглобинурия) - самая редкая форма аутоиммунной гемолитической анемии. Характеризуется приступами озноба, лихорадкой, болью в животе, тошнотой, рвотой и появлением черной мочи спустя несколько часов после переохлаждения. Иногда, так же как и при холодовой агглютининовой болезни, бывает выражен синдром Рейно. Вскоре после охлаждения могут появиться предвестники заболевания: боль в спине и в нижних конечностях, головная боль, недомогание, а затем уже появляется озноб и в различные промежутки (от нескольких минут до нескольких часов) наблюдается выделение темной (почти черной) мочи. Температура тела держится несколько часов. Моча черного цвета может выделяться в течение 1-2 дней. В период криза иногда отмечается увеличение размеров селезенки, появляется желтушность.
Серологическая диагностика аутоиммунных гемолитических анемий
Диагностика АИГА с неполными тепловыми агглютининами
Диагноз аутоиммунных гемолитических анемий подтверждается положительной прямой пробой (реакцией) Кумбса, которая позволяет, как правило, выявить неполные антитела, фиксированные на поверхности эритроцитов.
Раньше предполагалось, что неполные антитела имеют одну валентность и поэтому не могут объединить два эритроцита. В настоящее время известно, что неполные тепловые агглютинины, фиксированные на эритроцитах, имеют две валентности. Отсутствие агглютинации эритроцитов в солевой среде объясняется существованием вокруг эритроцита ионного облака и так называемым 2-потенциалом. Отталкивание отрицательно заряженных эритроцитов противодействует их незначительному по силе притяжению, вызываемому неполными антителами. Поэтому в большинстве случаев неполные тепловые антитела не приводят к феномену аутоагглютинации. Иногда при тяжелых формах анемии у больных с тепловыми антителами наблюдается феномен аутоагглютинации, что может привести к ошибке при определении группы крови.
Добавление к эритроцитам белка (альбумин, желатин) приводит к рассеиванию ионного облака и агглютинации эритроцитов, на которых фиксированы антитела. На этом основан метод определения резус-принадлежности. Иногда добавление раствора желатина ведет к агглютинации эритроцитов, на которых фиксированы аутоиммунные антитела. Однако использование желатина для выявления антител не рекомендуется, так как позволяет выявить лишь небольшую часть больных с аутоиммунной гемолитической анемией. Тем не менее этот феномен следует учитывать, так как недооценка его ведет нередко к диагностике ложноположительной резус-принадлежности.
Основным методом выявления фиксированных на эритроцитах неполных антител является прямая антиглобулиновая проба Кумбса . Антисыворотка, полученная путем иммунизации кроликов глобулином сыворотки человека, не вызывает агглютинации отмытых нормальных эритроцитов. Присоединение антиглобулиновой сыворотки к неполным антителам, иммуноглобулинам, фиксированным на эритроцитах, ведет к укрупнению белка, сидящего на эритроцитах, и к агглютинации.
Положительная прямая проба Кумбса наблюдается в большинстве случаев аутоиммунной гемолитической анемии. Однако отрицательная проба Кумбса не исключает диагноза аутоиммунной гемолитической анемии. Она может наблюдаться в период наибольшей остроты заболевания в связи с тем, что в этот период происходит разрушение всех эритроцитов, на которых фиксировано достаточно большое количество антител. У нескольких больных отмечается отрицательная проба Кумбса в период резкого обострения гемолиза и резко положительная - на фоне массивной стероидной терапии. Отрицательная проба Кумбса может быть следствием недостаточного количества антител при нерезко выраженном хроническом течении заболевания.
Чувствительность пробы Кумбса удается повысить с помощью метода агрегатгемагглютинации . Для исследования этим методом используются тест-эритроциты, покрытые агрегированными глютар альдегидом белками иммунной сыворотки. Это позволяет реализовать эффект умножения: увеличивается вероятность встречи через антитело любых двух исследуемых эритроцитов, что объясняется огромной массой тест-эритроцита, нагруженного большим количеством антител, по сравнению с единичной молекулой специфического антиглобулина. Агрегирование белков иммунной сыворотки глютаральдегидом позволяет посадить такие агрегаты на активные центры антител на значительном расстоянии от поверхности эритроцитов, что увеличивает доступность активного центра антител для детерминант иммуноглобулинов, находящихся на поверхности эритроцита больного.
Первым этапом метода агрегатгемагглютинации является почти обычная антиглобулиновая прямая реакция Кумбса с антисывороткой кролика против гамма-глобулина человека. В случае отрицательной пробы эритроциты отмывают от несвязавшихся антител и затем добавляют к ним тест-эритроциты, нагруженные агрегированной антисывороткой, полученной от другого животного (например, осла или барана), иммунизированного гамма-глобулином кролика.
С помощью прямой пробы Кумбса антитела при аутоиммунной гемолитической анемии выявляются у 65 % больных, у остальных они могут быть обнаружены лишь методом агрегатгемагглютинации.
Как ложноположительная, так и ложноотрицательная проба Кумбса может быть следствием плохого качества антисыворотки. В такой же мере это относится и к методу агрегатгемагглютинации. Недостаточная сорбция гетероантител приводит к ложноположительным результатам, а малый титр антител дает ложноотрицательную пробу Кумбса. При проведении этого исследования необходимы наличие донорских эритроцитов для отрицательного контроля и проверка хотя бы 1 раз в 3 недели качества антисыворотки по положительному контролю (донорские резус-положительные эритроциты, сенсибилизированные малым количеством антирезусных антител).
Независимо от метода выявления антител у большинства больных они относились к классу IgG и лишь у отдельных больных с помощью агрегатгемагглютинационного метода на поверхности эритроцитов выявились IgA.
Непрямая проба Кумбса в случае аутоиммунной гемолитической анемии не имеет диагностического значения.
При проведении этой реакции эритроциты донора инкубируют с сывороткой больного, отмывают их, а затем, как при прямой пробе, определяют, имеются ли на поверхности донорских эритроцитов неполные тепловые антитела. Антитела в сыворотке больного могут быть как ауто-, так и изоантителами. Говорить об аутоантителах можно лишь в том случае, если они направлены против того же антигена, что и антитела, обнаруженные на поверхности эритроцитов больного. Непрямая проба Кумбса используется лишь для индивидуального подбора эритроцитов.
Диагностика АИГА с тепловыми гемолизинами
Диагностика АИГА с тепловыми гемолизинами основана на определении их в сыворотке крови больных. Прямая проба Кумбса часто оказывается отрицательной. Сыворотка крови больного в слабокислой среде вызывает гемолиз эритроцитов донора в присутствии комплемента.
Сахарозная проба , которая считается характерной для пароксизмальной ночной гемоглобинурии, может быть положительной при гемолизиновой форме аутоиммунной гемолитической анемии. Эта проба основана на разрушении эритроцитов комплементом. При пароксизмальной ночной гемоглобинурии сахароза и комплемент разрушают эритроциты с патологически измененной мембраной за счет производства неполноценных клеток. При гемолизиновой форме аутоиммунной гемолитической анемии разрушение клеток идет за счет фиксированных на поверхности эритроцитов антител. Сахарозная проба может быть поставлена в двух дополнительных вариантах. В первом сыворотка крови больного смешивается с эритроцитами донора и исследуется наличие гемолиза эритроцитов донора сывороткой крови больного в присутствии сахарозы (перекрестный вариант); во втором варианте сыворотка крови больного инкубируется с собственными эритроцитами.
При пароксизмальной ночной гемоглобинурии положителен прямой, главный, вариант пробы, отрицателен перекрестный вариант и положителен третий вариант, но гемолиз при этом слабее, чем в первом варианте. При гемолизиновой форме аутоиммунной гемолитической анемии наиболее выражен гемолиз в третьем варианте, так как в сыворотке крови больного имеются антитела, которые лучше всего фиксируются на поверхности собственных эритроцитов. В меньшей степени отмечается гемолиз в первом, прямом, варианте и иногда в перекрестном. Нередко дает положительные результаты метод агрегатгемагглютинации.
Диагностика АИГА с полными холодовыми агглютининами
Диагностика АИГА с полными холодовыми агглютининами основана на определении их титра в сыворотке крови. Для этого сыворотка больных, взятая в тепле, титруется в солевой среде, к ней добавляются донорские эритроциты и смесь помещается в различные температурные условия. В норме в сыворотке крови имеются холодовые антитела, которые могут вызвать агглютинацию эритроцитов донора в титре 1:4 при температуре 4 °С. При наличии в сыворотке крови патологических холодовых антител их титр оказывается очень высоким.
Агглютинация происходит при разведении сыворотки крови больного во много тысяч раз. При легких формах заболевания агглютинация в большом титре наблюдается лишь при низких температурах окружающей среды, а при температуре 20 °С и тем более 37 °С она не происходит. При более тяжелых формах заболевания агглютинация может происходить и при температуре 20°С. Для усиления чувствительности реакции целесообразна обработка эритроцитов донора папаи- ном.
Холодовые антитела по своей природе относятся к классу IgM. При электрофорезе в большинстве случаев обнаруживается М-градиент как при болезни Вальденстрема. Имеются несколько описаний аутоиммунной гемолитической анемии с Холодовыми антителами, относящимися к классу IgA.
Диагностика АИГА с двухфазными гемолизинами
Двухфазные гемолизины характерны для пароксизмальной холодовой гемоглобинурии. Относятся к классу IgG.
Их особенностью является то, что при первой фазе исследования, когда сыворотку крови больного с эритроцитами донора или больного помещают в холодильник, гемолизины фиксируются на поверхности эритроцитов. Затем эритроциты помещают в термостат (вторая фаза), где происходит их гемолиз. Иногда при пароксизмальной холодовой гемоглобинурии наблюдается положительная прямая проба Кумбса за счет выявления на поверхности эритроцитов как 1 IgG, так и комплемента.
Для сывороток крови разных больных требуется в первой фазе реакции различная степень охлаждения - от 0° до 25 °С. Те формы заболевания, при которых в первой фазе необходима меньшая степень охлаждения, протекают более тяжело. Вторая фаза реакции протекает лучше всего при температуре 32 °С в нейтральной среде.
Специфичность антител
При различных формах АИГА антитела направлены против различных антигенов. Так, при аутоиммунной гемолитической анемии с неполными тепловыми агглютининами антитела направлены в большинстве случаев против антигена, относящегося к системе резус (Rh null). Однако он не является обычным антигеном системы резус и имеется почти у всех людей независимо от их резус-принадлежности. Данный антиген связан с участком мембраны эритроцитов, на котором прикреплены антигены системы резус.
При аутоиммунной гемолитической анемии с полными холодовыми агглютининами в большинстве случаев обнаруживаются антитела против антигенов системы Ii. Антиген I обнаруживается у взрослых людей и в очень малом количестве - у новорожденных, антиген i имеется у новорожденных и в очень малом количестве - у взрослых.
При пароксизмальной холодовой гемоглобинурии антитела направлены против антигена p.
Изучение специфичности антител часто помогает поставить правильный диагноз, рекомендовать лечение, иногда заранее определить прогноз заболевания. Это касается, например, аутоиммунной гемолитической анемии с холодовыми агглютининами.
В тех случаях, если антитела направлены против антигена I, заболевание протекает намного тяжелее, чем тогда, когда они направлены против антигена i.
Антиген I имеется на эритроцитах взрослых людей в большом количестве, а антиген i - в малом. Поэтому степень агглютинабильности эритроцитов при наличии антител к антигену i небольшая. Несмотря на резкое повышение СОЭ до 70-80 мм/ч, высокий титр антител, прогноз при такой специфичности антител хороший.
Также определение специфичности холодовых агглютининов может помочь диагностировать основное заболевание, которое осложнилось холодовой формой аутоиммунной гемолитической анемии. Так, при идиопатической форме холодовой гемагглютинации антитела чаще всего направлены против антигена I, а при лимфосаркоме, макроглобулинемии - против антигена i. Эти антитела отличаются не только по своей специфичности, но и по структуре. Так, при идиопатической форме болезни антитела чаще всего имеют легкие ᴂ-цепи, а при лимфосаркоме - легкие λ-цепи.
При инфекциях антитела чаще всего поликлональны, имеют оба типа легких цепей и направлены против антигена i. Холодовые антитела реагируют не только с эритроцитами, но и с лимфоцитами. Антитела, направленные против антигена i, реагируют преимущественно с B-лимфоцитами, а антитела, направленные против антигена I - с T-лимфоцитами, хотя небольшое количество антигена i имеется и на B-лимфоцитах, а антигена I - на T-лимфоцитах.
В части случаев аутоиммунной гемолитической анемии с холодовыми агглютининами антитела направлены против антигена Pr, разрушающегося папаином и нейрамининазой. Такие антитела чаще всего относятся к классу IgA.
Аутоиммунная гемолитическая анемия (АИГА) – это недуг, который констатируется наиболее часто среди всех приобретенных анемий. Патогенез болезни связывают со специфическим нарушением в работе иммунных процессов, при котором клетки иммунитета (антитела) начинают распознавать эритроциты (красные кровяные тельца) как инородные и бороться с ними. Такие кровяные клетки захватываются и подвергаются расщеплению. Их гемолиз происходит в печени человека, селезенке, костном мозге. Это своего рода гипохромная анемия, вернее сказать, ее разновидность.
Почему появляется патология и какие ее виды?
Как и многие недуги, аутоиммунная гемолитическая анемия формируется на фоне неправильного функционирования иммунной системы. Причинами этого могут стать поврежденные отделы ДНК или генетические изменения. Данный недуг может иметь и наследственный характер. Связано это со способностью ДНК сохранять в себе информацию и передаваться следующему поколению.
Развитие заболевания может быть связано и с периодом вынашивания ребенка в том случае, если происходит несовместимость резус-факторов крови беременной женщины и зародыша.
В практике различают несколько видов аутоиммунной гемолитической анемии:
- Идиопатическая. Характеризуется появлением аутоантител, несвязанных с патологическими изменениями в организме. По статистике, количество случаев заболеваний именно идиопатической формой недуга достигает 50%. Аутоантитела появляются вследствие нарушения в системе иммунных клеток, которые воспринимают неправильно информацию и ведут борьбу против эритроцитов, что приводит к распаду последних.
- Симптоматическая аутоиммунная анемия появляется на фоне имеющихся недугов, которые, так или иначе, влияют на иммунную систему. Чаще всего недуг становится следствием таких патологических процессов, как лимфолейкоз, состояние острого лейкоза, хронические проявления артрита, сложные заболевания печени.
По методу изучения антител иммунитета человеческого организма аутоиммунные гемолитические анемии разделяют на пять подгрупп. Каждая из них имеет свои особенности и проявляется характерными серологическими симптомами и клиническим течением.
Наиболее часто диагностируется форма с неполным тепловым агглютинином, частота ее колеблется в пределах от 70 до 80% от всех анемий аутоиммунного характера.
Классифицируют такие анемии и по клинической картине их протекания. Согласно этой градации, они могут быть острыми и хроническими. Первая форма характеризуется резким началом. А хроническое течение имеет более неспешное развитие симптоматики.
Симптоматика
Аутоиммунная анемия, симптомы которой отличаются в зависимости от течения заболевания и его подвидов, может протекать с выраженными или мало выраженными признаками:
- Острая форма отличается резким началом. Больной жалуется на внезапную слабость, лихорадку. При этом его кожа приобретает желтоватый оттенок. У пациента можно заметить одышку и приступообразные проявления сердцебиения.
- Хроническая аутоиммунная гемолитическая анемия, симптомы которой зачастую не проявляются так резко и внезапно, развивается неспешно. Больной не отмечает какие-либо изменения в своем состоянии, а увидеть визуально выраженные анемические проявления практически невозможно. А такой признак, как одышка или учащенное сердцебиение, что присуще для острой стадии заболевания, практически не выражается.
Скрытое течение хронической формы обусловливается тем, что все процессы происходят не так быстро, а к изменениям в количественном составе клеток крови организм приспосабливается, и состояние хронического недостатка кислорода становится нормальным.

У таких больных при физикальном осмотре врач отчетливо прощупывает края увеличенной селезенки, иногда и печени.
Аутоиммунную анемию, которая связана с аллергией на холод, характеризуют тяжелым невосприятием пациента минусовых температур. При этом развивается крапивница, а само течение заболевания отличается частыми обострениями. В анализах наблюдаются характеристики гемоглобинурии, нормоцитоза, нормохромной или гиперхромной анемии. Особенностью холодовой аутоиммунной анемии считается и склеивание красных кровяных телец в анализе, которое проходит при согревании. Ухудшение самочувствия таких больных происходит и во время присоединения вирусных инфекций.
Особенности диагностирования
Недуг гемолитической анемии аутоиммунного характера диагностируется, только если есть слияние двух характерных для недуга симптомов:
- симптоматика повышенного гемолиза;
- выявление антител на поверхности красных кровяных тел (эритроцитов).
Такой анализ проводят при помощи прямой или непрямой пробы «Кумбса». Первое исследование в большинстве случаев дает положительный результат при наличии заболевания у пациента.

А ее отрицательный результат говорит только об отсутствии антител в непосредственной близости к красным кровяным клеткам, но при этом именно непрямая проба может указывать на циркуляцию антител в плазме (речь идет о свободных клетках иммунитета).
Анализ крови также указывает на развитие заболевания, и по его результатам можно заподозрить такой вид анемии.
Характерными признаками будут:
- СОЭ – повышенное;
- гемоглобин – нормальные или немного повышенные показатели;
- сниженное количество эритроцитов;
- наличие ретикулоцитоза (юных эритроцитов с ядром).
При проведении биохимии биоматериала билирубин увеличен. Это связано с повышенным разрушением эритроцитов.
Если заболевание в острой форме, то в крови в обязательном порядке возрастет и число лейкоцитов – кровяных телец, что указывает на воспалительные процессы в организме.
Важно в момент диагностирования отличить гемолитическую анемию с аутоиммунным началом от недугов, которые связаны с недостаточностью производства ферментов или же микросфероцитоза, который имеет наследственный характер.

Также некоторое сходство заболевание имеет и с таким недугом, как серповидноклеточный вид гемолитической анемии. Здесь отмечается массивная гибель эритроцитов, но провоцируется ее развитие в большинстве случаев инфекционными заболеваниями. Именно серповидноклеточная ГА может повлечь за собой сложные осложнения, особенно если диагностируется этот недуг в детском возрасте. Поэтому очень важно провести правильную диагностику и распознать истинную причину отмирания красных кровяных телец в организме пациента.
Особенности терапии заболевания
Аутоиммунная гемолитическая анемия, лечение которой должно проходить под строгим наблюдением врача-гематолога, в большинстве случаев устраняется путем использования гормональных препаратов из группы кортикостероидов. На сегодня это наиболее часто встречаемый метод. Действие этих препаратов сосредоточено на сокращении производства организмом антител, что приводит к нормализации иммунного ответа.
Дозировка кортикостероидов подбирается в соответствии с состоянием больного, а при лечении используются такие основные правила:

- острая фаза лечится Преднизолоном (от 60 до 80 мг в сутки), также доза может быть увеличена до 100 мг и больше, определяется строго врачом из приблизительного расчета: до 2 мг / 1 кг веса пациента;
- другие гормональные препараты из группы кортикостероидов также могут быть использованы в лечении;
- отмену препарата после стабилизации состояния пациента не производят резко, а через постепенное снижение дозировки.
Терапия аутоиммунной гемолитической анемии – это весьма сложная и длительная работа, после стабилизации основных показателей необходимо еще в течение от двух до трех месяцев пациента оставлять на поддерживающем лечении.
Обычно на этот период суточная доза гормона составляет не более 10 мг. Лечение считается завершенным, когда получена отрицательная проба Кумбса.
В процессе лечения используют и такие медикаментозные препараты:
- Гепарин – прямой антикоагулянт, который оказывает короткое воздействие в течение от 4 до 6 часов. Его применяют для купирования синдрома ДВС, который зачастую развивается в организме человека по мере снижения числа эритроцитов в крови. Вводится препарат подкожно, каждые шесть часов под постоянным наблюдением показателей крови (коагулограмма).
- Надропарин – препарат, который схож по своим действиям на организм человека с Гепарином. Но его основная характеристика – более длительное влияние, которое составляет от 24 до 48 часов. Назначают подкожное введение 0,3 мл/сут.

- Фолиевая кислота – группа витаминов. Она активно участвует в процессах организма, среди которых и процессы формирования эритроцитов. Часто назначается для активизации внутренних сил организма. Начальная доза – от 1 мг. Если ее прием дает положительный эффект, то дозировку постепенно можно повышать до 5 мг.
- Пентоксифиллин считается дополнительным средством, которое препятствует развитию процесса образования тромбов в крови и начала ДВС синдрома. Кроме этого действия, препарат улучшает кровообращение в тканях систем и органов пациента. Необходимая терапия этим лекарством составляет не менее трех месяцев.
- В12 – витамин, который принимает активное участие в окончательном формировании эритроцита. Если у больного будет недостаток этого вещества в организме, то красные кровяные тельца будут более крупными, а их эластические свойства уменьшены, что способствует их более быстрой гибели.
- Ранитидин – представляет собой антигистаминный препарат. Его основное действие – это снижение функциональности желудка в выработке соляной кислоты. Почему это важно при лечении гемолитической аутоиммунной анемии? Данные мероприятия необходимы, поскольку сглаживают побочные действия нужных для терапии препаратов (Преднизолона). Рекомендуемая доза составляет 150 мг два раза в день.
Нередки случаи, когда организм больного оказывает сопротивление к действию курса гормональной терапии. В этом случае заболевание начинает прогрессировать частыми острыми клиническими проявлениями. Если положительного ответа не удается получить, то зачастую назначается хирургическое вмешательство, при котором производится резекция селезенки. Такое оперативное вмешательство называется спленэктомия. За счет такого удаления удается добиться уменьшения содержания в крови антител, которые разрушают эритроциты.

Операция проводится под общим наркозом. В зависимости от места доступа к органу пациента укладывают на спину или набок. Через разрез производится перевязка кровеносных русел и удаление органа. После этого врач совершает ревизию брюшной полости на предмет наличия дополнительных селезенок у пациента. Эта аномалия встречается крайне редко, но все же может наблюдаться, и хирург должен убедиться в ее отсутствии. Если не провести проверку, а пациент окажется с такой аномалией, долгожданной ремиссии основного заболевания не будет наблюдаться, так разрушение эритроцитов будет производиться остаточными дополнительными селезенками.
Для некоторых больных с признаками аутоиммунной анемии назначают курс иммунодепрессантов.
К таким препаратам относят:
- Циклоспорин А – вводится внутривенно с использованием капельницы, активно назначается после спленэктомии;
- Азатиоприн и Циклофосфамид – препараты назначают по 200 мг в сутки, курс терапии составляет от двух до трех недель;
- Винкристин.
Тяжелые кризисы необходимо купировать инфузийной терапией (солевые растворы), переливанием донорской массы эритроцитов.

В тяжелых запущенных формах этого аутоиммунного заболевания крови применяют также переливание плазмы от донора, плазмоферез или же гемодиализ.
Любая гемотрансфузия должна проводиться только по жизненным показателям (сопорозному осложнению). При этом важно подбирать донорские трансфузии с обязательной проверкой на пробу Кумбса.
Прогноз и профилактика
Следует отметить, что развитие такого аутоиммунного заболевания крови предугадать практически невозможно, поэтому говорить о каких-то целенаправленных профилактических мерах не приходится. Основой здесь остается здоровый образ жизни и правильное питание человека.
Тем не менее медицинская наука выделяет ряд профилактических мероприятий, направленных на предотвращение аутоиммунной анемии.
Они подразделяются на первичные и вторичные:
- Основное влияние первичной профилактики – обеспечение предотвращения аутоиммунного патологического процесса в организме.
- А вторичная сосредоточена на том, чтобы облегчить состояние тех больных, у которых возник и прогрессировал недуг.

В случае с идиопатической аутоиммунной анемией первичные меры профилактики отсутствуют, так как тех причин, которые обусловливают ее появление, у больного нет. Симптоматические вторичные анемии характеризуются рядом профилактических мероприятий. Их основная функция – это предотвращение развития заболеваний, которые потенциально опасны и могут развить аутоиммунные процессы в организме.
К профилактическим мерам можно отнести и избегание влияния природных факторов, которые способствуют развитию анемий. К ним относится избегание низких температур окружающей среды (для холодовых анемий) и, наоборот, высоких (для заболевания с тепловыми антителами).
После проведенной терапии, которая сопровождается полной или частичной ремиссией общего недуга, пациенту рекомендовано в течение не менее двух лет проходить контрольные лабораторные исследования для предотвращения рецидива аутоиммунной анемии.
Частоту таких лабораторных анализов определяет врач, их рекомендуют проводить один раз в три месяца.
Если результаты указывают на обострение патологического процесса, доктор принимает решение о повторном проведении всех необходимых методов диагностирования, и по их показателям определяется необходимость дальнейшей терапии. Такой контроль помогает вовремя выявить начало рецидива и купировать его на ранних стадиях.
К сожалению, современная медицина не всегда дает положительный прогноз. Получится вылечить аутоиммунное заболевание или нет – во многом зависит от его формы. Но следует заметить, что за последние годы терапевтические приемы против недуга приносят свои положительные плоды, и позитивных результатов добиваются многие врачи и пациенты.
Статистические данные также говорят о таких показателях:
- если терапия первичной идиопатической анемии аутоиммунного характера проводится гормональными препаратами, то выздоровление наступает в 10% случаев;
- при спленэктомии этот процент эффективности возрастает до 80%;
- более высоких показателей удается добиться путем иммуносупрессивной терапии (до 95%).
Если говорить о вторичных симптоматических анемиях, то результативность в этом случае напрямую зависит от того, как производится лечение заболевания, которое вызвало такие патологические процессы.
Аутоиммунная гемолитическая анемия – заболевание кровеносной системы, при котором в организме в чрезмерно большом количестве вырабатываются антитела, воспринимающие эритроциты как чужеродные элементы. Поскольку при этом антитела настроены агрессивно, они по сути «атакуют» красные кровяные клетки, они разрушаются и в кровяное русло в больших количествах высвобождается непрямой билирубин – токсическое вещество, продукт распада гема. Гем –это компонент, входящий в состав гемоглобина, функция которого – перенос кислорода ко всем клеткам организма.Рассмотрим подробнее причины, симптомы и лечение недуга.
Классификация
Существует два вида, или формы аутоиммунной гемолитической анемии. Зависят они от этиологических факторов, вызывающих недуг. Одна из форм – идиопатическая анемия – развивается таким образом, что «спусковой крючок» не нужен, недуг развивается без каких-либо явно выраженных сопутствующих патологий организма. Другая из форм – симптоматическая – возникает в виде осложнений тяжелых системных заболеваний:
- СКВ (системного красного волчака);
- лимфогранулематоза;
- РА (ревматоидного артрита);
- хронического гепатита;
- цирроза печени.
Если брать к вниманию патогенетические механизмы, то можно разделить аутоиммунную гемолитическую еще на несколько форм в зависимости от того, какие антитела непосредственно вызывают распад эритроцитов:
- холодовые антитела;
- полныетепловые антитела (гемолизины);
- неполныетепловые антитела(агглютинины);
- с двухфазными антителами-гемолизинами.
Отдельно принято выделять аутоиммунную гемолитическую анемию, вызванную приемом некоторых медикаментов.Каждая их форм имеет свои особенности клинической картины, диагностики и лечения, что мы и рассмотрим ниже, выведя симптомы гемолитической аутоиммуннойанемии в зависимости от принадлежности к одной из форм.
Аутоиммунная гемолитическая анемия может возникнуть в последствии генетической предрасположенности. Генетики доказали, что сама по себе гемолитическая анемия может передаваться по наследственности по аутосомно – доминантному признаку. Аутосомный признак подразумевает то, что поврежденный ген находится одном и том же локусе (точке) парных хромосом. Доминантный же означает то, что если хотя бы один из родителей болен, шанс того, что у потомства проявится данное заболевание, составляет 25%. Но если от недуга страдают оба потенциальных родителя, то шансы возрастают до 50%.
Симптомы аутоиммунной гемолитической анемии с холодовыми антителами
Такая аутоиммунная «холодовая» анемия имеет свой характерный признак– довольно плохая переносимость низких температур. В условиях холода ярче всего проявится клиническая картина. Недугу подвержены в большинстве контингент населения в пожилом и преклонном возрасте – 60-80 лет. Находясь в температурах диапазоном от 15 и ниже градусов, пациенты будут отмечать:
- отечность лица;
- посинение конечностей (по типу синдрома Рейно), кончиков ушей и носа;
- в случаях длительного переохлаждения возможно (в довольно редких случаях) возникновение сухой гангрены открытых конечностей.
Кроме столь явной картины, страдает общее самочувствие больного, резко снижается продуктивность. Желтушности кожных покровов не наблюдается, ровно, как и спленомегалии. Печень же может быть увечена в последствии хронического течения болезней этого органа.
Диагностика, которую требует данная аутоиммунная «холодовая» гемолитическая анемия заключается в исследовании крови пациента специфических холодовых агглютининов. Для подтверждения заболевания титр последних должен составлять не менее 1 к 32 (в норме этот показатель не поднимается выше, чем 1:4). Кроме того, СОЭ поднимается до высоких цифр – 70 мм/час и выше. Уровень гемоглобина редко опускается меньше, чем 90 г/л (анемия легкой степени). В прочих анализах (мочи, кала) типичных изменений не выявляют.
гемолитические анемии
Анемия Консультация гематолога Часть Вторая
В лечении хороший эффект показал лечебный плазмаферез (очистка плазмы крови при помощи специального аппарата от избытка антител). Используется поддерживающая симптоматическая терапия (при потребности). Профилактика рецидивов заключается в необходимости избегать переохлаждений организма и низких температур вообще.
Аутоиммунная гемолитическая анемия с неполными тепловыми антителами (агглютининами)
Наиболее часто встречаемая из всех форм аутоиммунная анемия. Эритроциты массово гибнут в селезенке, отмечается ее компенсаторное увеличение –признак, известный как спленомегалия. Кроме того, сама селезенка является и продуцентом специфических неполных тепловых антител.
Манифестация заболевания может быть острой на фоне полного благополучия – заметное ухудшение общего состояния, боли в суставах. Как следствие усиленного процесса гемолиза (распада) эритроцитов значительно повышается температура тела. Кожные покровы пациентов постепенно приобретают лимонный оттенок, что свидетельствует о нарастании количества непрямого билирубина в крови.
Увеличение печени не характерна для криза анемии. В том случае, если кризу наступают через короткие промежутки времени, создаются благоприятные условия для развития токсического гепатита, и только тогда будет наблюдаться гепатомегалия. Продукты распада билирубина находят в каловых массах (рост стеркобилина), но в моче билирубин не выявляют.
В анализе крови, особенно при гемолитическом кризе, значение уровня гемоглобина может упасть до крайне низких цифр – 30-40 г/л. Эритроциты деформированы (пойкилоциты, шизоциты), наблюдаются в небольшом количестве макросфероциты. Отмечается ретикулоцитоз, иногда достигающий отметки 50% (значительное количество незрелых форм эритроцитов). Возрастает этот показатель циклически меняется, достигая максимума через 4-8 дней от начала криза, а после опять снижается до нормальных значений. Явный признак для подтверждения диагноза — реакция Кумбса (антиглобулиновый тест) и проба Хема.
Такая аутоиммунная гемолитическая анемия требует лечение, заключающееся в назначении иммуносупрессивных препаратов, предпочтение среди которых отдается стероидным гормонам. После того, как криз купирован, дозу гормонального препарата нужно снижать постепенно, ни в коем случае нельзя одномоментно отменять препарат (риск развития «синдрома отмены»).
Если приступы обострения не удается стабилизировать на протяжении не менее, чем полгода, рекомендовано оперативное лечение – тотальное удаление селезенки. Для удаления избытка антител эффективным является лечебный плазмаферез. Прогноз на жизнь, если придерживаться рекомендаций врача и курса лечения, благоприятный.
Аутоиммунная гемолитическая анемия с тепловыми гемолизинами
Довольно редко встречающаяся аутоиммунная приобретенная гемолитическая анемия. Она схожа с анемией, вызываемой неполными тепловыми антигенами. Клиническая картина также схожая, но существует ряд отличий:
- селезенка не увеличивается (так как не есть основной локализацией гибели эритроцитов);
- гемолиз не внутриклеточный, а внутрисосудистый (что является причиной возникновения внутрисосудистого ДВЗ-синдрома);
- данные пробы Кубса и Хема показывают негативный результат.
Хирургические методики лечения малоэффективные по указанной причине. Терапевтический эффект достигается лишь приемом по индивидуально подобранной схеме имуносупрессивных средств. Только в таком случае аутоиммунная «тепловая» гемолитическая анемия эффективно может быть если не ликвидированной, то как минимум, под четким врачебным контролем.
Аутоиммунная гемолитическая анемия с двухфазными антителами-гемолизинами
Пожалуй, наиболее редкостная аутоиммунная анемия из всех ее форм. Двухфазные антитела фиксируются на поверхности эритроцитовв условиях невысокой температуры окружающей среды (до 15 градусов), а процесс гемолиза запускается при достижении температуры тела более 37 градусов.
Проявляется характерная клиническая картина на фоне перенесенного переохлаждения. Течение довольно схоже с холодовой формой, разница лишь в механизме аутоиммунных нарушений.
Прогноз благоприятный течения этой аутоиммунной (гемолической) анемии в том случае, если избегать переохлаждений и придерживаться комплексной иммуносупрессивной терапии.
Выставить диагноз какой-либо из форм аутоиммунной гемолитической анемии может врач-гематолог после ряда диагностических исследований. Если придерживаться всех рекомендаций доктора, течение анемии можно стабилизировать.
Аутоиммунная гемолитическая анемия (АИГА) - распространенная форма приобретенных ГА. Выделяют два варианта болезни:
Симптоматическую форму, при которой анемия развивается на фоне определенного заболевания (гемобластоза, системного заболевания соединительной ткани, хронического активного гепатита, опухоли, НЯК и др.);
Идиопатическую форму, когда обнаружить определенное заболевание не удается (острое инфекционное заболевание, беременность, роды и травма в анамнезе не служат причиной АИГА, а лишь провоцируют ее обострение).
При АИГА вырабатываются антитела к собственному антигену эритроцитов. Первый этап патогенеза АИГА - изменение антигена эритроцитов под влиянием лекарственных препаратов, вирусов или бактерий. Возможна также соматическая мутация единичного иммуноцита. Дальнейшая реакция антител и антигенов эритроцитов обусловливает развитие гемолиза и анемии.
АИГА может развиваться при участии различного вида аутоантител, вызывающих гемолиз при различной температуре. Различают два типа антител - тепловые (реагируют с эритроцитами при температуре тела не ниже 37 °С) и холодовые (реагируют с эритроцитами при температуре ниже 37 °С). На этом основании выделяют четыре вида АИГА:
АИГА с неполными тепловыми агглютининами;
АИГА с тепловыми гемолизинами;
АИГА с холодовыми агглютининами;
АИГА с двухфазными гемолизинами.
Образующийся комплекс «эритроцит + антитело» поглощают макрофаги селезенки (внутриклеточный гемолиз). Также могут вырабатываться аутоиммунные антитела к тромбоцитам, что приводит к развитию тромбоцитопении.
Чаще всего регистрируют АИГА, обусловленные тепловыми аутоантителами. Последние принадлежат к IgG и служат неполными тепловыми агглютининами, максимально демонстрирующими свое действие при температуре 37 °С. Гемолиз происходит внутриклеточно и существенно реже - внутри сосудов.
Холодовые аутоантитела принадлежат к IgM и представлены агглютининами. Гемолиз возникает в результате их соединения с эритроцитами и комплементом. Действие антител начинается при низкой температуре (ниже 32 °С): в мелких сосудах дистальных отделов тела (пальцы рук, ног, кончики ушей и носа) образуются крупные конгломераты из агглютинированных эритроцитов, а сами сосуды спазмируются. Гемолиз происходит преимущественно внутриклеточно, но обнаружение гемоглобинурии указывает и на внутрисосудистый гемолиз. При переходе пациента в теплое помещение гемолиз прекращается.
Значительно реже возникают АИГА, обусловленные действием двух других типов аутоантител - тепловых и двухфазных холодовых гемолизинов. При обоих вариантах агглютинации эритроцитов не происходит. Гемолиз возникает при осаждении аутоантител (гемолизинов) на эритроцитах, в связи с чем он происходит внутри сосудов и сопровождается выделением черной мочи (гемоглобинурия).
Под действием тепловых гемолизинов гемолиз происходит в обычных условиях (пребывание на холоде - не обязательное условие). Во время пребывания больного на холоде двухфазные гемолизины осаждаются на эритроцитах, но собственно гемолиз начинается лишь после перехода больного в теплое помещение.
Клиническая картина
Клиническая картина АИГА полиморфна и обусловлена:
Быстротой развития гемолиза (кризовое или более спокойное течение);
Преобладающим патогенетическим механизмом гемолиза (те или иные аутоантитела приводят к гемолизу при различных внешних условиях);
Изменениями в органах (в частности, в печени и селезенке);
Местом, где происходит гемолиз (селезенка, сосудистое русло);
Фоновыми заболеваниями (при вторичных АИГА).
В связи с этим при конечном сходном результате - гемолизе эритроцитов и развитии всех признаков ГА - на всех трех этапах диагностического поиска можно получить совершенно различные данные.
Ha первом этапе диагностического поиска больные с гемолитическими кризами, обычно развивающимися после травм и инфекционных заболеваний, предъявляют жалобы на повышение температуры тела, боли в пояснице, озноб и возникновение желтушности. При АИГА, спровоцированных воздействием холода, отмечают непереносимость низких температур: у больных синеют дистальные участки конечностей, нос и уши. Как правило, они плохо себя чувствуют в холодное время года.
На втором этапе диагностического поиска (без учета симптомов основного заболевания при вторичных формах АИГА) обычно возникают две ситуации:
В период ремиссии, кроме легкой желтушности и незначительного увеличения селезенки (иногда - печени), можно не обнаружить никаких изменений;
В период криза симптомы более яркие и представлены повышением температуры тела, более интенсивной желтухой и сосудистыми изменениями по типу синдрома Рейно (особенно при АИГА, провоцируемой действием низких температур).
Информация, полученная на первом и втором этапе, не дает оснований для установления диагноза АИГА, а тем более для идентификации ее серологического варианта. Может возникнуть лишь предположение об этом заболевании (особенно при развитии несомненных гемолитических кризов, синдроме Рейно или выделении черной мочи в период криза). Для уточнения диагноза необходимо доказать аутоиммунность ГА и отвергнуть ряд заболеваний печени и желчных путей, способных сопровождаться сходными симптомами.
На третьем этапе диагностического поиска обнаруживают в большей или меньшей степени выраженный синдром гемолиза (в зависимости от существования или отсутствия гемолитического криза). Чрезвычайно важно обнаружение аутоантител. Основной метод определения неполных тепловых агглютининов - проба Кумбса, основанная на агглютинации антиглобулиновой сывороткой эритроцитов больного с фиксированными на них антителами (прямая проба Кумбса) или агглютинации с помощью антиглобулиновой сыворотки эритроцитов здорового человека, «нагруженных» антителами из сыворотки крови больного (непрямая проба Кумбса). Аутоантитела также обнаруживают с помощью агрегатгемагглютинационной пробы, которая во много раз чувствительнее пробы Кумбса.
Полные холодовые агглютинины обнаруживают путем инкубации при различных температурах эритроцитов донора и сыворотки больного. Агглютинация происходит при определенных разведениях сыворотки и температуре, при этом чем выше температура, при которой возможна агглютинация, тем тяжелее протекает болезнь.
Двухфазные гемолизины определяют с помощью эритроцитов донора, фиксирующих на себе антитела больного при низкой температуре. В дальнейшем при инкубации такой смеси происходит гемолиз эритроцитов. Иногда для обнаружения гемолизинов используют пробу Кумбса: чем более высокая температура требуется для гемолиза, тем тяжелее протекает заболевание.
При формах АИГА, протекающих с выработкой гемолизирующих аутоантител (гемолизинов), в моче присутствуют гемоглобин и гемосидерин, так как гемолиз протекает внутри сосудов. Моча приобретает темную окраску (вплоть до черной).
На третьем этапе диагностического поиска при симптоматических формах АИГА можно обнаружить изменения, обусловленные основным заболеванием: опухолью, гемобластозом, диффузным заболеванием соединительной ткани, поражением печени и др.
Диагностика
Диагностика АИГА основана на обнаружении сочетания признаков гемолиза и определении аутоантител. Естественно, что в процессе диагностики следует исключить ГА, обусловленные воздействием различных химических средств, малярийного плазмодия, механическим повреждением оболочки эритроцита, а также наследственной этиологии.
Лечение
При назначении лечения учитывают фазу аутоиммунной ГА (ремиссия или гемолитический криз).
В период криза средством выбора служат глюкокортикоиды, которые всегда прекращают или уменьшают гемолиз. В острой фазе назначают большие дозы преднизолона (по 60-90 мг/сут) или эквивалентные дозы других глюкокортикоидов. При наступлении ремиссии их постепенно уменьшают, переводя больного на поддерживающие дозы (по 5-10 мг/сут). Продолжительность гормонального лечения при проведении гематологического и серологического контроля (до исчезновения или существенного уменьшения количества аутоантител) составляет 2-3 мес.
В межприступном периоде можно назначать другие иммунодепрессанты, например аминохинолиновые препараты (хлорохин), которые следует принимать длительно (до одного года).
При плохой переносимости глюкокортикоидов, противопоказаниях к их применению или недостаточной эффективности рекомендовано применение цитостатических иммунодепрессантов (циклофосфамид, метотрексат). Эти средства особенно эффективны при АИГА, связанной с холодовыми агглютининами.
В случаях, когда применение глюкокортикоидов и цитостатических средств не позволяет достичь четкого улучшения, хороший эффект может оказать спленэктомия. При выраженной анемии рекомендовано переливание эритроцитарной массы, но кровь необходимо подбирать индивидуально, с помощью непрямой пробы Кумбса, когда переливаемые эритроциты «нагружают» антителами сыворотки крови больного. Если проба Кумбса с эритроцитами донора отрицательная, то такую кровь можно переливать.
Прогноз
При незначительном гемолизе и отсутствии гемолитических кризов прогноз удовлетворительный. Усиление гемолиза с резким снижением концентрации гемоглобина значительно ухудшает прогноз.
Профилактика
Меры первичной профилактики ГА в настоящее время разработаны недостаточно. При установлении диагноза ГА больных ставят на диспансерный учет и периодически проводят исследования крови. Кроме того, им запрещают контакт с веществами, способствующими усилению гемолиза.