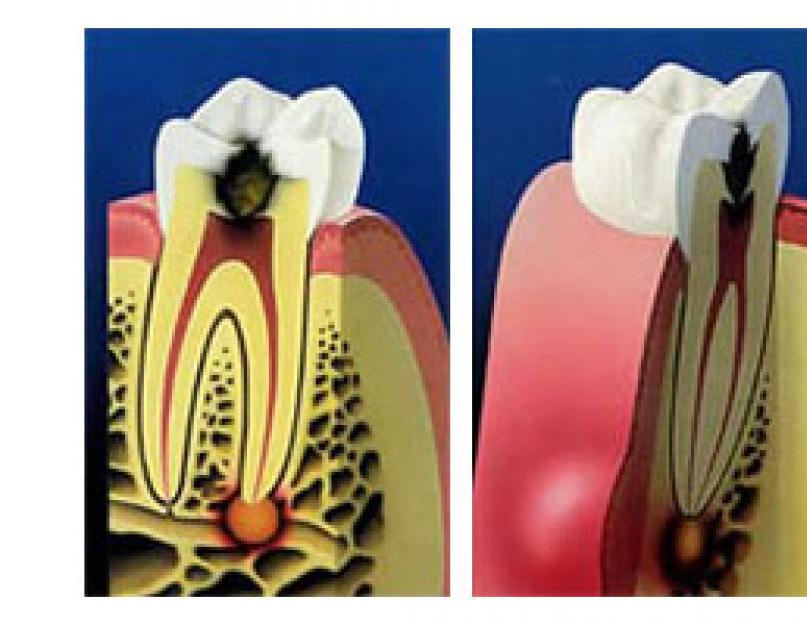
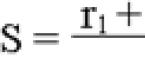В этом состоит одно из его главных отличий от , при котором зона деструкции четко не инкапсулирована и способна быстро увеличиваться.
По опасности гранулематозный периодонтит располагается между фиброзным и гранулирующим. Первый наиболее стабилен и безопасен, второй является самым динамичным и разрушительным.
Причины и особенности развития
Гранулематозный периодонтит бывает следствием гранулированного процесса или развивается самостоятельно. Как уже отмечалось, основная особенность гранулематозного процесса состоит в том, что зона воспаления заключена в фиброзную капсулу с плотной стенкой. Это препятствует распространению инфекции от больного зуба в другие органы и ткани. Имеет место своего рода равновесие между патогенной микрофлорой, сконцентрированной в , и иммунитетом.
В месте расположения гранулемы костная ткань зуба или альвеолы обычно в той или иной степени разрушена. Это хорошо просматривается на . Очаг деструкции имеет четко очерченную овальную или круглую форму. Вокруг него образуется уплотненный ободок – результат остеосклероза.
Хронический гранулематозный периодонтит рано или поздно приводит к разрушению цемента корня и зубной коронки, и постепенной замене их отложением в форме булавы, венчающей верхушку зуба. По внешнему виду гранулема похожа на мешочек овальной или круглой формы с плотной гладкой оболочкой, который прочно прикреплен к корням.
Разнообразие форм
Формы воспаления периодонта различаются фазой, в которой они находятся (ремиссия или обострение), а также формой и размером очага поражения ( , кистогранулема или ). Отличие в следующем:
- Гранулема появляется в начале воспалительного процесса, и представляет собой небольшой (до 0,5 мм) капсулообразный очаг инфекции, изолированный от окружающих тканей плотной оболочкой.
- Кистогранулема – это образование размером 5-10 мм. Важная ее особенность – наличие эпителиальных клеток, устилающих внутреннюю поверхность гранулемы. Внутри нее создается повышенная кислотность, разрушающая существующую костную ткань и препятствующая регенерации новой.
- Киста – это полностью сформированное, наполненное жидкостью полостное образование размером более 1 см со слизистой оболочкой. Внутри него имеются кристаллы холестерина. Их обнаружение в экссудате (при разрыве кисты или отходе через свищ) при дифдиагностике говорит в пользу гранулематозного процесса.
Особенности клинической картины
При ремиссии гранулематозное воспаление протекает в латентной форме и не беспокоит больного, который не видит основания для обращения к врачу. При отсутствии осложнений, которые случаются относительно редко, гранулематозный периодонтит часто

На фото видно, что на рентгене гранулема выглядит как шарик
обнаруживают случайно при по поводу другой болезни. Свищи, как правило, не образуются.
При обострениях гранулематозный периодонтит напоминает или обострившийся гранулирующий. Появляется сильная боль, возникает припухлость прилежащих тканей, отмечается , повышается интоксикация организма.
При надавливании на больной зуб в кисте создается повышенное давление, которое может привести к нарушению целостности капсулы, выпуску гноя в подлежащие ткани и распространению инфекции.
Симптомы хронической и острой стадии процесса
При хроническом течении болезни в стадии ремиссии между защитными силами организма и инфекцией, локализованной в кисте, существует относительное равновесие, которая нарушается при обострении.
Последнее может произойти при активизации разрушительного процесса из-за снижения иммунитета. При этом возможно расплавление костных структур под действием содержимого кисты, может произойти разрыв капсулы и инфицирование гноем соседних тканей.
При осложнении размеры прикорневой кисты и зона деструкции могут быть настолько значительными, что возникает опасность перелома челюсти даже при незначительной травме.
Диагностика и дифференциация от схожих процессов
Диагностирование происходит на основании клиники и данных аппаратной диагностики.
При опросе больного и первичном осмотре устанавливается наличие боли, ее характер и время появления. Симптомом, говорящим в пользу гранулематозного периодонтита, является усиление боли при надкусывании. Осмотр больного зуба позволяет установить изменение его цвета, наличие , гиперемию.

При наличии кисты на поверхности челюсти может пальпироваться небольшое выбухание. Зондирование при гранулематозном периодонтите безболезненно, реакция на тепло и холод может быть как положительной, так и отрицательной. Опрос больного о времени возникновения дискомфорта или боли позволяет установить острый или хронический характер имеет разрушительный процесс.
Основным аппаратным способом диагностирования периодонтита является . Она способна ответить практически на все вопросы. При гранулематозной форме болезни рентгенограмма показывает зону затенения округлой конфигурация с четкими очертаниями в зоне апекса.
Рентгенография является наиболее информативным способом и при дифференциальной диагностике. Очаг разрушения при гранулированном периодонтите не имеет четко очерченного контура, а при фиброзном фиксируется только расширение периодонта.
Характеризуется большими зонами разрушения, которые располагаются вне зоны апекса. и на рентгеновском снимке вообще не показывают изменений в периодонте.
Диагностика — действительно очень важный этап всего комплекса лечения:
Стоматологическая помощь
Лечение гранулематозного периодонтита зависит от вида и размера гранулемы, состояния зубных каналов (проходимы или нет), а также состояния иммунитета больного. Если разрушение костных структур некритичное, а организм хорошо противостоит воспалению, осуществляется консервативное лечение.
- удаляются разрушенные структуры зуба – некротизированная пульпа, инфицированный дентин со стенок канала;
- уничтожается патогенная флора с помощью введенных в канал антисептических препаратов;
- активизируется регенерация поврежденных костных структур введением внутрь зуба соответствующих лекарств;
Эффективным препаратом, обладающим бактерицидным и регенерирующим действием, является , имеющий pH 12,5. За сутки он уничтожает 90% патогенной микрофлоры и стимулирует образование остеобластов, из которых впоследствии формируются остеоциты (нормальная костная ткань).

Действия при обострении
Первым действием при обострении является блокирование боли. Затем производится отвод экссудата из кисты или гранулемы и назначаются . Дальнейшая терапия определяется формой грануляционного образования – гранулема, кистогранулема или киста.
Оперативное лечение
При невозможности консервативной терапии производится хирургическое лечение, заключающееся в частичном или полном удалении зуба. Обычно в качестве сохраняющей зуб операции проводится . Доступ к ней производится со стороны десны (в пластинке альвеолы прорезается окошко). Пораженная верхушка корня срезается, образовавшееся пространство заполняется материалом, регенерирующим костную ткань.
Если размеры гранулемы таковы, что требуется удаление более 1/3 корня, от резекции отказываются и удаляют зуб полностью.

Последствия и профилактические мероприятия
Последствия гранулематозного периодонтита прежде всего зависят от своевременности обращения к врачу и правильности лечения.
При грамотном консервативном лечении болезни в стадии гранулемы или кистогранулемы воспаление переходит в фиброзную форму и перестает беспокоить больного. Зуб сохраняется в качестве функциональной единицы.
 Если обращение к врачу произошло с запозданием, а гранулема переросла в кисту, зуб подлежит удалению. В самом худшем случае происходит распространение кисты на корни соседних зубов, которым в зависимости от степени поражения потребуется соответствующее лечение.
Если обращение к врачу произошло с запозданием, а гранулема переросла в кисту, зуб подлежит удалению. В самом худшем случае происходит распространение кисты на корни соседних зубов, которым в зависимости от степени поражения потребуется соответствующее лечение.
Лучшей профилактикой является посещения стоматолога каждые полгода. Это рекомендуется делать, даже если зубы не беспокоят. Дантист обнаружит болезнь на самых ранних стадиях, при необходимости направит на рентгенографию.
К мероприятиям, препятствующим развитию периодонтита, относятся:
- правильный и ежедневный ;
- своевременное лечение и ;
- борьба с ;
- отказ от курения;
- придерживание здоровой диеты.
Что касается последнего, то лучшей пищей для поддержания зубов в здоровом состоянии являются жесткие овощи и фрукты, обеспечивающие значительную и равномерную нагрузку на зубной аппарат.
56 26.07.2019 5 мин.Долгий процесс воспаления области верхнего края корня зуба может развиваться в разных направлениях. Иногда он достаточно однообразен и не создает никакого дискомфорта. Но в некоторых случаях вокруг воспаления может наблюдаться новообразование, имеющее собственное строение и фазы формирования. Именно так бывает и при гранулематозном периодонтите.
Определение заболевания
Классификация
Стоматологи выделяют несколько разновидностей гранулематозного периодонтита, которые зависят от формы соединительнотканного образования.
Начало развития патологии сопровождается уплотнением периодонта и разрастанием соединительных тканей с последующим формированием гранулемы. Гранулема имеет полость, содержащую грануляции, фиброзные элементы, бактерии, продукты их жизнедеятельности и лейкоциты. Чаще всего образование локализуется в верхней области корня зуба, сбоку от корня или в области бифуркации многокорневых зубов. Размер гранулемы бывает не больше 5 мм. Что делать, если болит зуб после лечения каналов узнайте .
Простая гранулема может трансформироваться в кистогранулему из-за активного размножения эпителиальных клеток периодонта.

У образования внутренняя слизистая выстилка.
Именно здесь повышенный уровень кислотности, что активизирует остеокласты и тормозит остеобласты, поэтому процессы костной резорбции начинают преобладать над процессами остеосинтеза. Кистогранулема может достигать до 1 см в диаметре.
Еще одним типом новообразования является киста. Это полостное образование, с соединительнотканной капсулой и слизистой тканью внутри. Жидкость, вырабатываемая слизистым слоем, начинает давит на соседние костные ткани, вызывая их деформацию и разрушение.
Лечение
Лечебный процесс будет напрямую зависеть от строения гранулемы и стадии заболевания. Тщательное обследование и окончательная постановка диагноза поможет определиться с методикой лечения, обеспечивающей оптимальный терапевтический эффект в каждом конкретном случае. Что делать, если болит десна после удаления зуба узнайте перейдя по .

Лечение может быть как консервативным, так и хирургическим.
Консервативное лечение направлено на полное подавление патогенных микроорганизмов при помощи метода расширения и антибактериальной обработки корневых каналов. Для этого в каналы вводятся медикаменты, обеспечивающие:
- антисептический эффект;
- нейтрализацию инфекционного очага;
- уничтожение соединительной оболочки гранулемы;
- восстановление костной ткани.
Хирургическое лечение включает в себя удаление верхушки корня, если ткань уже мертва. Оперирование проводится с применением местной анестезии и состоит из следующих шагов:
- вводится анестезирующий препарат;
- разрезается десна и фиксируются лоскуты;
- удаляется костная ткань на уровне воспалительного очага;
- ликвидируется пораженный корень;
- осматривается, санируется и пломбируется канал;
- в образовавшуюся полость закладывается состав, восстанавливающий поврежденные ткани.
Подобное оперативное вмешательство сохраняет зуб, что в дальнейшем позволяет проводить любые манипуляции по восстановлению зубного ряда.
Возможные осложнения
Статистика и отзывы стоматологов гласят о том, что любо вид периодонтита может сопровождаться развитием осложнений. Но стоит помнить, что более вероятен подобный исход у хронической стадии, которая развилась на фоне воспаления и попадания инфекции в корень зуба. Про симптомы кариеса корня зуба расскажет .
Общие осложнения:
- интоксикация организма – выделяются отравляющие вещества, вырабатываемые патогенными микроорганизмами, которые попадают в кровь. Симптоматика: головные боли, повышенная температура, слабость, тошнота.
- развитие сепсиса. Когда в кровь попадают патогенные микроорганизмы, ситуация может выйти из-под контроля врачей, так как начинается заражение крови. В этом случае не всегда сохраняется жизнь пациента.

К местным осложнениям можно отнести развитие сопряженных заболеваний или патологий.
Их локализация происходит рядом с очагом инфекции:
- свищ чаще всего является последствием заболевания, а именно гранулирующей формой. Патологические ткани разрастаются, начиная с верхушки корня. В итоге происходит формирование дефекта вокруг всей действующей системы. Гранулема прорастает за пределы надкостницы альвеолярного отростка челюстной дуги. В итоге изменяется слизистая оболочка с последующим формированием свищевого хода. В редких случаях происходит некоторое нарушение эстетичности лица. Иногда свищ проявляется на внешней стороне щек. Осложнение может диагностироваться и при визуальном осмотре стоматолога, и на рентгеновском снимке, на котором можно наблюдать всю клиническую картину – форму новообразования, траекторию свища.
- кистозное образование чаще всего формируется в верхней части корня. Киста – это капсула, наполненная гноем. Оболочка образования формируется из эпителия. Осложнение может возникнуть после расплавления грануляций и формирования полости. Заболевание опасно тем, что симптоматика практически отсутствует. Достигнув большого размера, киста вызывает боль, изменяет контур десны, переносит инфекцию на соседние здоровые ткани. В наиболее трудном случае киста может спровоцировать перелом челюсти.
- остеомиелит классифицируют, как серьезный инфекционный недуг. Подобное осложнение способно спровоцировать разрушение генетического строения челюсти. Диагностика заболевания происходит, исходя из клинической картины, анализа состава крови и рентгеновского снимка. Встречается остеомиелит очень редко, поэтому лечение происходит очень сложно. Сохранить зуб в этом случае не представляется возможности. Пациента ждет хирургическое вмешательство и прием антибиотиков.
Профилактика
Чтобы не допустить развития гранулематозного периодонтита, необходимо своевременное обнаружение и лечение стоматологических заболеваний.
Кроме того, не стоит забывать о регулярной гигиене ротовой полости и периодической профессиональной чистке, так как зубной налет изначально является питательной средой для патологических микроорганизмов, вызывающих различные заболевания, включая гранулематозный периодонтит.
Видео
Данное видео подробно расскажет как лечить гранулематозный периодонтит.
Заключение
Как и остальные заболевания полости рта, гранулематозный периодонтит является недугом, возникающим при отсутствии должного внимания к зубам. Отсутствие явных симптомов делает трудным самостоятельное диагностирование, поэтому требуется, как минимум осмотр стоматолога и снимок рентгена для принятия правильного решения и назначения грамотного лечения. Поэтому не забывайте о регулярном посещении стоматолога. Что лечит врач – пародонтолог узнайте в .
Периодонтит
развивается при локализации воспалительного процесса в тканях периодонта.
Различают верхушечный периодонтит, при котором воспаление локализуется в области верхушки корня зуба; маргинальный - в случае поражения ткани периодонта вдоль корня зуба и диффузный, в случае поражения всего связочного аппарата.
Этиология периодонтита
Выделяют
: инфекционный, травматический и медикаментозный периодонтит.
Инфекционный периодонтит
развивается в результате внедрения в ткани периодонта микроорганизмов, сапрофитирующих в полости рта. Как правило, проникновение инфекции происходит через корневой канал из кариозной полости за апикальное отверстие в результате некроза пульпы зуба при осложнённых формах кариеса и пульпита. При маргинальном периодонтите инфекция внедряется через десневой край в область круговой связки зуба, с поражением последней и последующим развитием некроза.
Травматический периодонтит
развивается при острой или хронической травме зуба (удар, вывих, завышение прикуса пломбой или искусственной коронкой). Травма верхушечного периодонта возникает при обработке корневого канала эндодонтическим инструментом и чрезмерном выведении пломбировочного материала за верхушку корня при его пломбировании.
Медикаментозный периодонтит
развивается при проникновении в периодонт агрессивных лекарственных веществ, используемых при лечении зуба, таких как мышьяковистая паста, резорцинформалиновая жидкость, или передозировкой более современных, неверно выбранных пломбировочных материалов, обладающих токсическим воздействием на периодонт.
Аллергический периодонтит
- частный случай медикаментозного, возникающий в результате сенсибилизации тканей периодонта на введение лекарственных веществ.
Классификация периодонтитов
На сегодняшний день наиболее оптимальной считается классификация по И.Г. Лукомскому, предложенная автором в 1955 г. По клинической и патоморфологической картине периодонтит разделяют на следующие типы.
I. Острый:
. серозный (ограниченный и разлитой); . гнойный (ограниченный и разлитой).
II. Хронический:
- гранулирующий;
- гранулематозный;
- фиброзный.
III. Хронический в стадии обострения.
Острый периодонтит
Развитие воспалительного процесса при остром периодонтите обусловлено его локализацией на ограниченном участке тканей и выраженными защитными реакциями, окружающими этот участок. Нарастание воспалительных явлений сопровождается экссудацией, сначала в серозной фазе, затем гнойной, с образованием микроабсцессов, которые, сливаясь, формируют гнойный очаг.
Клиническая картина
При остром периодонтите характерна умеренная боль в области поражённого зуба. Боль, периодическая или постоянная, возникает без видимых причин либо после приёма горячей пищи. Боль длится несколько часов с более или менее длительными «светлыми» промежутками, нарастает и исчезает постепенно. Больные отмечают усиление боли при накусывании на зуб, чувство «выросшего зуба», ночью, при горизонтальном положении тела. Этому способствуют как преобладание во время сна влияния парасимпатической нервной системы, так и перераспределение крови при горизонтальном положении тела: её усиленный приток к воспалительному очагу, увеличение давления, усиление отёка. Поэтому часто у больных нарушен сон, они ограничивают себя в приёме пищи из-за боли при еде, чувствуют себя ослабленными, уставшими. Однако эти симптомы не связаны с интоксикацией, которая при остром периодонтите отсутствует.
При внешнем осмотре изменений не отмечается. Клинически определяемого увеличения и болезненности лимфатических узлов на ранних стадиях заболевания чаще нет.
В полости рта причинный зуб может быть подвижен не более I степени, если в этой области не отмечается пародонтита. В коронке зуба имеется кариозная полость, но может быть и недавно поставленная пломба. Если периодонтит развился в результате острой травмы, то коронка зуба может быть интактной. Зондирование кариозной полости безболезненно, однако при надавливании на зуб зондом может возникнуть боль в результате увеличения механического давления на периапикальный воспалительный очаг. Поэтому зондирование необходимо проводить острым зондом и без выраженного давления. Коронка зуба в цвете обычно не изменена, перкуссия вызывает резкую боль, причём при околоверхушечном периодонтите вертикальная перкуссия более болезненна, чем горизонтальная. В области слизистой оболочки десны и переходной складки преддверия рта можно определить незначительный отёк, пальпация в этой области безболезненна или слабоболезненна.
При переходе воспалительного процесса в гнойную стадию выраженность клинических симптомов усиливается. Больные жалуются на постоянную, сильную ноющую боль в области причинного зуба, невозможность жевания. Нередко больные не могут сомкнуть челюсти из-за боли при накусывании на зуб и приходят на приём с приоткрытым ртом. Температура тела может повышаться до субфебрильных величин. Больные выглядят уставшими, жалуются на слабость из-за отсутствия сна, невозможности приёма пищи и стресса. При осмотре в отдельных случаях можно определить незначительный отёк мягких тканей соответственно месту расположения больного зуба. Увеличивается и становится болезненным один или несколько лимфатических узлов. Перкуссия зуба вызывает резкую боль. Слизистая оболочка десны и переходной складки преддверия рта отёчна, гиперемирована в области зуба, надкостница утолщена за счёт развившейся инфильтрации. Пальпация в этой области болезненна. Подвижность зуба может увеличиваться до II степени.
На рентгенограмме патологические изменения костной ткани в области воспалительного очага не определяются, может наблюдаться расширение периодонтальной щели за счёт отёка.
Результаты электроодонтодиагностики показывают гибель пульпы.
Картина периферической крови существенно не изменяется, в некоторых случаях отмечают незначительное увеличение количества лейкоцитов (до 10-11 тыс в 1 мкл) и СОЭ.
Дифференциальная диагностика
Острый периодонтит следует дифференцировать со следующими состояниями .
Острый диффузный или обострение хронического пульпита, особенно в тех случаях, когда при пульпите воспалительные явления распространяются за пределы пульпы зуба, на периодонт, и возникает болезненность при перкуссии зуба. Диагностике помогает приступообразный характер боли при пульпите, причём возникновение боли провоцируют химические и термические раздражители. При периодонтите боль чаще самопроизвольная и постоянная. Зондирование дна кариозной полости при пульпите вызывает приступ боли, а при периодонтите безболезненно. При пульпите отсутствуют воспалительные явления в надкостнице и мягких тканях. Результаты электроодонтодиагностики выявляют нежизнеспособность пульпы при периодонтите, в то время как при пульпите порог её чувствительности в различной степени снижен.
- Острый гнойный периостит, при котором воспалительные явления развиваются в надкостнице и мягких тканях. При этом у больных выражен коллатеральный отёк, надкостница инфильтрируется, в ней формируется абсцесс, что определяют по наличию резкой болезненности и симптому флюктуации. Самопроизвольная боль в зубе, а также боль при накусывании и перкуссии существенно снижается или исчезает. Отмечают слабо или умеренно выраженные симптомы интоксикации, что подтверждается температурной реакцией и данными клинического анализа крови.
- Острый одонтогенный остеомиелит, при котором выражена интоксикация, сопровождающаяся сильной гипертермией, ознобом, нарушением вегетативных функций. Воспалительный инфильтрат локализуется как с вестибулярной, так и с язычной (нёбной) стороны. Отмечается подвижность нескольких зубов. Болезненность причинного зуба меньше, чем соседних зубов.
- Воспаление или нагноение радикулярной или фолликулярной кисты. При наличии такой кисты возможно смещение и подвижность группы зубов, выбухание участка челюсти. При истончении или разрушении костной ткани определяют податливость костной стенки или дефект в ней. При удалении некротического распада из канала корня зуба и после расширения апикального отверстия можно получить кистозное содержимое (или гной) в достаточном количестве, если киста расположена в верхней челюсти. Постановка диагноза не составляет труда после выполнения рентгенографии.
- Острый или обострение хронического гайморита, при котором отмечается разлитой характер боли с иррадиацией в области верхней челюсти. При гайморите отмечают одностороннюю заложенность и выделения из соответствующей половины носа серозного или гнойного характера. На рентгенограмме придаточных пазух носа обнаруживают диффузное затемнение верхнечелюстной пазухи.
Лечение острого периодонтита
В случаях целесообразности сохранения причинного зуба (коронка зуба цела, канал корня проходимый, условия для эндодонтического лечения благоприятные) проводят мероприятия, направленные на раскрытие и опорожнение гнойного очага и создание условий для постоянного оттока экссудата. Лечение проводят под проводниковым или .
Подлежат удалению зубы, которые имеют подвижность III-IV степени, значительное разрушение коронковой части, когда не удаётся эндодонтическим путём обеспечить полноценное вскрытие корневого канала при его сужении и искривлении, обтурации просвета дентиклем или инородным телом. Удалению зуб подлежит и при неэффективности проводимого лечения.
После удаления зуба по поводу острого периодонтита не рекомендуется проводить кюретаж лунки, так как это способствует разрушению «демаркационной зоны» и распространению инфекции в кость. С целью профилактики развития воспалительного процесса лунку рекомендуется промыть растворами антисептиков и провести 2-3 новокаиновые блокады по типу проводниковой анестезии 0,5 % раствором новокаина* в количестве 5-7 мл. Местно назначают теплые ротовые ванночки с антисептиками или с отварами трав. Целесообразно назначение физиопроцедур: УВЧ-, ГНЛ- и аеронотерапию.
Общее лечение должно быть комплексным. Для купирования боли следует назначать анальгетики; нестероидные противовоспалительные средства; гипосенсибилизирующие препараты; вазоактивные средства; витаминотерапию и иммуностимуляторы.
Острый периодонтит обычно протекает с воспалительной реакцией по нормергическому типу, поэтому антибиотики и сульфаниламиды не назначают. У ослабленных больных с вялой воспалительной реакцией или при осложненном течении заболевания, сопровождающемся интоксикацией, с целью предупреждения распространения воспаления на окружающие ткани рекомендуется использовать антибиотикотерапию. Исход заболевания благоприятный. Адекватное лечение приводит к выздоровлению. После неправильно проведённого лечения процесс переходит в хроническую стадию.
Хронический периодонтит
Это хроническое инфекционно-воспалительное заболевание периодонта. Заболевание может развиться, минуя клинически выраженную острую стадию, или явиться исходом острой стадии (когда не было проведено лечение или оно было неадекватным).
При развитии хронического периодонтита имеет значение постоянное и длительное поступление в ткани периодонта микроорганизмов из полости рта, которые, выделяя экзо- и эндотоксины, вызывают сенсибилизацию тканей. Развитие хронического воспалительного процесса протекает по гипоергическому типу. В хронической стадии пролиферативные процессы извращены, так как развитие грануляционной ткани (при участии макрофагов и гистиоцитов) за счёт содержащихся в ней остеокластов приводит к лакунарному (пазушному) остеокластическому рассасыванию костной ткани. Степень интенсивности протекающих процессов деструкции и регенерации, с переменным преобладанием одного над другим, уровень иммунитета, особенности неспецифических реакций, степень вирулентности микрофлоры влияют на формирование фиброзного, гранулирующего или гранулематозного периодонтита.
Наиболее благоприятный самостоятельный или после консервативного лечения исход острого процесса. Характеризуется тем, что грануляционная ткань замещается грубоволокнистой фиброзной тканью с частым остеосклерозом по периферии (рис. 8-2, 8-3). Морфологически периодонт утолщён, плотный, имеется разрастание фиброзной ткани. При фиброзном периодонтите наблюдается усиленное (избыточное) образование цемента у корня зуба, что может вызывать гиперцементоз. Клиническая симптоматика при этой форме заболевания отсутствует. Крайне редко возникают слабые признаки обострения, сопровождающиеся появлением незначительной боли при накусывании на зуб или при перкуссии. Фиброзный периодонтит диагностируют, как правило, только по данным рентгенографии. На рентгенограммах отмечается расширение или сужение периодонтальной щели, возможна её оссификация. Костная пластинка альвеолы часто бывает склерозирована, утолщена. Нередко отмечают реактивный гиперцементоз, характеризующийся утолщением участка корня зуба. Данные ЭОД приобретают наибольшее значение в тех случаях, когда канал корня не запломбирован.
Рис. 8-2.
.jpeg)
Рис. 8-3.
Могут возникать ошибки при неправильной оценке рентгенограммы, когда в результате неудачной проекции на верхушку корня зуба накладывается ментальное или резцовое отверстие, что принимается за наличие в этой области гранулёмы или кисты. При пневматическом типе верхнечелюстной пазухи последняя может накладываться на проекцию верхушки корня зуба и также приниматься за кисту. Диагноз уточняется после повторных рентгенограмм с несколько изменённой проекцией. При отсутствии околокорневых гранулём или кист периодонтальная щель проецируемых зубов на рентгенограмме будет без изменений, а зубы - интактные.
Наиболее активная форма хронического одонтогенного воспалительного процесса, она характеризуется образованием и распространением грануляционной ткани в стенку зубной альвеолы и прилежащую костную ткань, вплоть до кожной поверхности лица (рис. 8-4, 8-5). Грануляционная ткань замещает собой разрушенную кость. Периодические обострения воспалительного процесса активизируют процесс с образованием свища.

Рис. 8-4.
.jpeg)
Рис. 8-5.
Из этого очага одонтогенной инфекции микроорганизмы и продукты их жизнедеятельности поступают в организм, вызывая его сенсибилизацию. Вследствие возникновения резорбтивного процесса в альвеолярной кости токсические продукты воспаления всасываются в кровь в большей степени, чем при других его формах. Интоксикация уменьшается после обострения процесса и формирования свища, через который происходит отделение гнойного содержимого. Закрытие свища через непродолжительное время нередко вновь приводит к обострению воспалительного процесса и усилению интоксикации. Гранулирующий периодонтит в клиническом течении динамичен, ремиссия непродолжительна, бессимптомные периоды редкие.
Клиническая картина
В течении хронического гранулирующего периодонтита выделяют периоды обострений и ремиссий воспалительного процесса. В периоды обострений больные жалуются на периодически появляющиеся болевые ощущения в области причинного зуба. Из анамнеза становится ясно, что зуб беспокоит больного в течение длительного времени. Вначале боль имеет приступообразный характер, усиливаясь при накусывании, отмечается припухание десны, слизистая оболочка которой в области поражённого зуба отёчна, гиперемирована и пастозна. В проекции верхушки корня пальпируется болезненный инфильтрат.
Через некоторое время, после частых обострений, образуется свищ, из которого начинает выделяться серозный или гнойный экссудат, болевые ощущения при этом несколько стихают. В ряде случаев рост грануляционной ткани распространяется под надкостницу, под слизистую оболочку или в мягкие ткани, формируя поднадкостничную, подслизистую или подкожную одонтогенную гранулёму. Локализация одонтогенной гранулёмы может быть различной. Чаще всего она открывается в области проекции верхушки корня зуба с вестибулярной стороны. Это объясняется тем, что наружная стенка альвеолы более тонкая. Вокруг устья свищевого хода нередко происходит разрастание грануляций. Поднадкостничная или подслизистая гранулёмы располагаются соответственно локализации причинного зуба. Подкожная гранулёма, исходящая от фронтальной группы зубов верхней челюсти, может локализоваться у крыла носа, внутреннего угла глаза, в подглазничной области. Гранулёма, происходящая от верхних премоляров, локализуется в подглазничной и скуловой областях; от моляров - в скуловой и верхних отделах щёчной области. Подкожная гранулёма, исходящая от зубов нижней челюсти, обычно локализуется соответственно: от фронтальной группы зубов - в области подбородка; от премоляров и моляров - в нижних отделах щёчной и поднижнечелюстной области. Крайне редко гранулёма распространяется на отдалённые области и открывается в нижних отделах шеи или височной области. Клинически одонтогенная гранулёма длительное время существует безболезненно, не вызывая жалоб. Определяется как уплотнение или новообразование округлой формы, плотной консистенции с чёткими контурами, безболезненное или слабоболезненное при пальпации, ограниченно подвижное за счёт наличия плотного соединительнотканного тяжа, связывающего её с альвеолой причинного зуба. При отсутствии острого воспаления слизистая оболочка или кожа над образованием не меняет окраски. Иногда наблюдается втянутость кожи за счёт её спаянности с гранулёмой. Размеры гранулёмы обычно не превышают 0,5-1,0 см. В тех случаях, когда происходит обострение хронического гранулирующего периодонтита, гранулёма увеличивается в размерах, становится болезненной. Кожа или слизистая оболочка над ней гиперемирована, иногда синюшна, коллатеральный отёк не выражен или слабо выражен. Постепенно в центре гранулёмы появляется и увеличивается очаг размягчения, определяется флюктуация, что свидетельствует об абсцедировании. В тех случаях, когда больные не обращаются за помощью и лечение не проводится, кожа или слизистая оболочка над абсцессом истончается и прорывается. Абсцесс опорожняется, и при отсутствии лечения в дальнейшем формируется свищ.
В периоде ремиссии боль в области причинного зуба стихает или бывает незначительной, вызывая чувство дискомфорта. Боль чаще возникает при накусывании на зуб и при приёме горячей пищи, реже - самопроизвольно, без видимых причин. При наличии кариозной полости боль может возникнуть при попадании в неё остатков пищи. Их удаление зубочисткой нередко приводит к облегчению.
Общее состояние больных не страдает. Из-за отсутствия боли и хорошего самочувствия они откладывают визит к врачу, способствуя дальнейшему развитию воспалительного процесса. В этот период свищевые ходы могут закрываться. Закрытие свищевого хода происходит редко: в случае стабилизации воспалительного процесса либо после успешно проведённого консервативного лечения. Тогда соответственно устью свища определяется точечный рубец, который свидетельствует о том, что функционирующий свищ самостоятельно закрылся. Если свищ функционирует, то из его устья в небольшом количестве выделяется серозное или серозно-гнойное отделяемое, могут выбухать грануляции. При расположении устья свища на лице оно может быть покрыто влажной серозной или кровянистой коркой с мацерацией кожи вокруг. При зондировании свища через устье тонким пуговчатым зондом инструмент направляют в сторону причинного зуба. При длительном существовании гранулём регионарный лимфаденит приобретает характер хронического гиперпластического.
При осмотре в полости рта причинный зуб, как правило, неподвижен. Полость зуба вскрыта, через неё осуществляется частичный отток экссудата. Слизистая оболочка десны, покрывающей альвеолярный отросток в области проекции верхушки корня причинного зуба, может быть не изменена или незначительно отёчна.
Гранулирующий периодонтит
отличается своеобразием патоморфологической картины. При осмотре удалённого зуба на отдельных участках корня видны обрывки грануляционной ткани тёмно-красного цвета, поверхность корня шероховатая. Микроскопически обнаруживаются разрастания грануляционной ткани на различных стадиях её созревания. Наблюдается резорбция костной и твёрдых тканей корня зуба.
Диагностика хронического гранулирующего периодонтита
подтверждается данными рентгенологического исследования причинного зуба. На рентгенограмме определяется небольших размеров очаг деструкции костной ткани в области верхушки корня с нечёткими контурами. Деструкция костной ткани иногда распространяется на альвеолы соседних зубов. Гранулирующий периодонтит моляров приводит к резорбции межкорневой костной перегородки. При этом на рентгенограмме корни зубов видны на фоне участка остеолиза костной ткани, не имеющего чётких границ. В некоторых случаях обнаруживается частичная резорбция корня зуба. Очаг разрежения часто имеет треугольную форму, вершиной направлен от корня зуба и сравнивается с пламенем свечи. Периодонтальная щель на этом участке отсутствует, компактная пластинка альвеолы разрушена и на рентгенограмме не проецируется. В некоторых случаях подобный очаг разрежения появляется у бифуркации корней моляров. Это происходит тогда, когда дно кариозной полости перфорируется, либо при распространении кариозного процесса, либо при препаровке кариозной полости. Диагностике помогает электроодонтометрия, её данные наиболее ценны в начальных стадиях заболевания, когда рентгенологическая картина недостаточно выражена.
Менее активная форма хронического периодонтита, характеризующаяся стабилизацией воспалительного процесса (рис. 8-6,8-7).

Рис. 8-6.
.jpeg)
Рис. 8-7.
Может развиваться как самостоятельно, так и при стабилизации гранулирующего процесса. Характеризуется образованием в области верхушки корня причинного зуба грануляционной ткани и окружающей её соединительнотканной (фиброзной) капсулы. Фиброзная капсула является своеобразным защитным барьером на пути к проникновению в организм микробов, токсинов и продуктов распада. При этом возникает относительно устойчивое равновесие между активностью микрофлоры и резистентностью организма. Может длительное время протекать бессимптомно. У некоторых больных грануляционная ткань, разрушая кость (особенно на верхней челюсти), распространяется под надкостницу, возникает поднадкостничная гранулёма, и в проекции верхушки корня зуба она может пальпироваться в виде чётко ограниченного плотного малоболезненного образования с гладкой поверхностью.
По морфологической структуре выделяются три формы хронического гранулематозного периодонтита .
. Простые гранулёмы
- структурированные соединительной гранулематозной тканью с периферическим фиброзом.
- Эпителиальные гранулёмы
. В них содержится эпителий, переместившийся сюда из эпителиальных островков Маляссе. Эта гранулёма может приводить к образованию радикулярных кист, а также первичного рака челюсти.
- Кистовидные гранулёмы
- пролиферативные, эпителий в них ориентирован на образование кист. Секреция из эпителия, увеличение внутрикистозного гидростатического давления приводит к компрессионному рассасыванию кости по периферии и росту кисты.
По рентгенологической картине выделяют :
Апикальную гранулёму, локализующуюся строго у верхушки корня зуба;
- латеральную гранулёму, локализующуюся сбоку от корня зуба;
- апикально-латеральную гранулёму, располагающуюся сбоку от верхушки корня зуба;
- межкорневую гранулёму, встречающуюся в многокорневых зубах в месте бифуркации корней.
На рентгенограмме обнаруживается очаг деструкции костной ткани, имеющий округлую или овальную форму с чёткими контурами; верхушки корней зубов, обращённых в гранулёму, нередко резорбированы. Часто вокруг разрежения определяют ободок уплотнения, характерный для реактивного остеосклероза. Периодонтальная щель в области участка разрежения отсутствует, компактная пластинка альвеолы на этом уровне разрушена. Размеры участка разрежения обычно не превышают 0,5 см. При наличии разряжений до 1 см в диаметре говорят о развитии кистогранулёмы. Если её размеры превышают более 1 см, то устанавливается диагноз - радикулярная киста. Хронический воспалительный процесс способствует разрушению цемента корня и реактивному, избыточному отложению заместительного цемента. Это в некоторых случаях приводит к гиперцементозу, что рентгенологически определяется как «булавообразное» утолщение верхушки корня зуба.
Клиническая картина
Хронический гранулематозный периодонтит в стадии ремиссии
клинически никак себя не проявляет, обострение наступает редко. Обнаруживается чаще всего он случайно, при рентгенологическом исследовании. В результате развития субпериостальной гранулёмы, соответственно проекции верхушки корня причинного зуба, определятся небольших размеров безболезненное выбухание с чёткими контурами. При микроскопическом исследовании можно обнаружить, что гранулёма по внешнему виду напоминает мешочек круглой или овальной формы из плотной оболочки с гладкой поверхностью и одним краем может быть плотно спаяна с корнем зуба. Процесс не сопровождается образованием свищей. При обострении хронического воспаления клиническая картина мало отличается от таковой при остром периодонтите и при обострении хронического гранулирующего периодонтита. Данные ЭОД свидетельствуют о некрозе пульпы. Однако характерная рентгенологическая картина не вызывает сомнений в диагностике.
Особенности течения периодонтитов
Клиническое течение каждой формы хронического периодонтита имеет свои особенности
, которые необходимо учитывать при диагностике заболевания и выборе метода лечения у лиц пожилого и старческого возраста. У пожилых людей редко возникает острый периодонтит, однако процесс, напоминающий картину острого периодонтита, явление довольно частое, но менее выражено. Это относится к болевой реакции, отёку окружающих мягких тканей, общему состоянию организма. Значительно реже возникает регионарный лимфаденит. Обычно даже при бурном течении периодонтита происходит лишь образование инфильтрата по переходной складке возле причинного зуба, после вскрытия которого нередко остаются свищи. Они могут существовать годами, а поэтому обострения периодонтита бывают редкими. При длительном заболевании экссудат может выделяться через периодонтальную щель в зубодесневой карман. Указанные локализации свищей, отсутствие пышных грануляций в их устьях, скудное гнойное отделяемое, длительное функционирование без склонности к закрытию характерны для периодонтита у лиц пожилого возраста,
Травматический периодонтит у пожилых людей
имеет хроническое течение. Эта особенность объясняется тем, что заболевание возникает вследствие воздействия постоянного травмирующего фактора, а не одномоментной травмы, в связи с нерациональным протезированием или нарушением артикуляции на почве потери значительного количества зубов.
Следует отметить некоторые особенности рентгенологической картинки поражённых хроническим периодонтитом зубов у пожилых людей . Так, при хроническом фиброзном периодонтите на рентгенограмме периодонтальная щель может быть не расширена. При гранулематозном периодонтите костная ткань по краям гранулёмы более интенсивно, чем в соседних участках, задерживает рентгеновские лучи и поэтому выглядит склерозированной. Участки кости, обращённые к гранулёме и составляющие её наружную границу, имеют чёткие ровные края. Наружные отделы участков склерозированной кости имеют неровные, нечёткие края. Аналогичные изменения кости в окружности очага можно наблюдать на рентгенограмме и при гранулирующем периодонтите. При повторных рентгенографических исследованих, проводимых через несколько лет, существенных изменений размера и формы участков разрежения кости в периапикальной области не обнаруживается.
Дифференциальная диагностика
В стадии обострения хронический периодонтит дифференцируют с теми же заболеваниями, что и острый. В стадии ремиссии дифференцируют три формы хронического воспаления, главным образом на основании данных рентгенографии. Кроме того, периодонтит дифференцируют со следующими заболеваниями:
Радикулярной кистой, при которой отмечается смещение зубов, деформация челюсти за счёт выбухания наружной компактной пластинки. Истончение её при радикулярной кисте приводит к возникновению симптома «пергаментного хруста» - податливости при надавливании на выбухающий участок стенки компактной пластинки, либо к обнаружению дефекта в кости, чего не наблюдается при периодонтите. Более точной диагностике помогают данные рентгенографии;
. хроническим остеомиелитом. Рентгенологически при определяются большие по размеру участки разрежения костной ткани, на которые проецируются тени формирующихся или сформированных секвестральных капсул. При хроническом остеомиелите, в зависимости от локализации процесса, может клинически определяться симптом Венсана;
- новообразованиями кости, такими как амелобластома или остеобластокластома. Диагностике помогают данные морфологического и рентгенологического исследования; костные новообразования имеют характерную рентгенологическую картину по размерам и рисунку;
- лимфаденитами щёчных, поднижнечелюстных и подподбородочных лимфатических узлов при неспецифических и специфических воспалительных заболеваниях. Одонтогенная гранулёма не имеет такой характерной локализации, как лимфатические узлы. При лимфадените отсутствует тяж, ведущий к причинному зубу;
- в случае специфических остеомиелитов (актиномикотический, туберкулёзный и сифилитический) часто определяются множественные поражения. В области такого инфильтрата нередко открываются несколько свищевых ходов. При актиномикозе экссудат часто крупозный, а при туберкулёзе имеет вид творожистых масс. Диагностике помогают результаты морфологических, бактериологических и иммунологических исследований; - пиогенной гранулёмой, которая часто возникает вследствие воспаления кожи на фоне эндокринопатии при фурункулёзе, атероматозе, пиодермитах, не связанных причинным зубом.
Хирургическое лечение хронического периодонтита
Показанием к хирургическому лечению хронического периодонтита является отсутствие возможности его консервативного лечения. Радикальным способом лечения является удаление зуба.
Показания к удалению зуба :
Подвижность зуба III-IV степени;
Значительное разрушение коронки, когда невозможно или нецелесообразно её восстанавливать;
Наличие тяжёлой сопутствующей патологии или психических заболеваний, делающее невозможным, нежелательным или бесперспективным сложное хирургическое вмешательство.
После удаления зуба следует с особой тщательностью выполнить кюретаж дна лунки, так как оставленные фрагменты грануляционной ткани могут спровоцировать дальнейшее развитие воспаления, появление и рост кист.
К зубосохраняющим операциям относятся :
Резекция верхушки корня зуба;
Гемисекция зуба;
Ампутация корня;
Реплантация зуба;
Трансплантация зуба
Используемые материалы : Хирургическая стоматология: учебник (Афанасьев В. В. и др.); под общ. ред. В. В. Афанасьева. - М. : ГЭОТАР-Медиа, 2010
Эта форма хронического воспаления верхушечного периодонтита в большинстве случаев клинически не проявляется, за исключением периодов обострения воспалительного процесса. В отдельных случаях она может давать симптомы хронического гранулирующего периодонтита в виде свищевого хода гиперемии и отечности десны и т. д. Однако чаще субъективные и объективные (клинические) данные отсутствуют.
Диагноз хронического гранулематозного периодонтита ставят, как и при хроническом фиброзном периодонтите, главным образом на основании рентгенологических данных, показывающих картину небольшого очага разрежения с отчетливо отграниченными краями округлой или овальной формы размером около 0,5 см в поперечнике. Дополнительным -признаком для постановки диагноза в ряде случаев могут быть указания больного на периодическое возникновение обострении воспалительного процесса.
Хронический периодонтит в стадии обострения
Из хронических форм воспаления периодонта чаще других обострения дают гранулирующий и гранулематозный периодонтиты, реже - фиброзный.
Клиническая картина . Хронический периодонтит в стадии обострения по клиническим проявлениям имеет много общего с острым периодонтитом. Иногда трудно отличить первично возникающий острый периодонтит от обострения хронического, который встречается гораздо чаще, чем первый.
Такие симптомы, как постоянная боль, коллатеральный отек мягких тканей, реакция лимфатических узлов, подвижность зуба и болезненная пальпация по переходной складке в области причинного зуба, имеют место при хроническом периодонтите в стадии обострения. У больных можно отметить недомогание, головную боль, плохой сон, повышенную температуру тела, лейкоцитоз и увеличение СОЭ. Однако наличие деструктивных изменений в периодонте, а иногда и свищевого хода в определенной степени не дает развиться тяжелым воспалительным изменениям окружающих зуб тканей. Обострения хронических форм периодонтита в 37 % случаев приводят к околочелюстным абсцессам и флегмонам.
Рентгенографически при хроническом периодонтите стадии обострения определяется форма воспаления, предшествующая обострению. Уменьшается четкость границ разре-жения костной ткани при обострении хронического фиброзного и гранулематозного периодонтитов. Хронический гранулирующий периодонтит в стадии обострения рентгенологически проявляется большей смазанностью рисунка.
6. Лечение периодонтита
Основные принципы наиболее эффективного и щадящего метода лечения при верхушечном периодонтите разработаны отечественными стоматологами Л. А. Лимбергом, Ф. А. Звержховским. Эти принципы заключаются в тщательной и осторожной механической обработке инфицированных корневых каналов, лечении заверхушечного очага воспаления до прекращения экссудации с последующим пломбированием канала.
В настоящее время предложен метод удаления размягченного дентина из корневых каналов с помощью ультразвука. Этот метод более эффективен и требует меньших усилий врача.
В поисках новых активно действующих на микрофлору антисептиков стоматологи испытали большое количество различных антисептических и химических средств. Из них наибольшее распространение получили карболовая кислота, лизол, формалин, парманганат калия, перекись водорода, трикрезолформалин и др.
Литература:
Акжигитов Г.Н., Юдин Я.Б. «Воспалительные заболевания ЧЛО», Медицина, М, 1986;
Бажанов Н.Н. «Стоматология», Медицина, М, 1990;
«Большая медицинская энциклопедия», Советская энциклопедия, М, 1981.
Зубы человека имеют длинную корневую структуру, под ними располагаются мягкие ткани, которые называются периодонт. При появлении воспаления этой области, образовании соединительнотканных структур происходит формирование гранулематозного периодонтита. Чаще всего болезнь протекает бессимптомно, в этом состоит его опасность. Человек может долгое время не замечать изменений до обострения болезни. Чтобы вовремя выявить состояние необходимо каждый год проходить медицинский осмотр у стоматолога.
Хронический гранулематозный периодонтит - это бессимптомное заболевание, характеризующееся воспалительным процессом периодонта, образованием гранулем, которые отделяют здоровую мягкую и костную ткань от зараженной патогенными микроорганизмами. То есть образуется защитная капсула для препятствия распространения инфекционного очага. Организм защищает себя от проникновения бактерий в кровяное русло.
Если болезнь вовремя не диагностировать, начнет развиваться киста, которая постепенно заполняется патогенной флорой и серозной жидкостью. Она будет становиться крупнее, зуб начнет выходить из десневой, через некоторое время выпадет.
Если киста лопнет до выпадения зуба, например, при сильном давлении на зуб, патогенные микроорганизмы выйдут в окружающие мягкие ткани. Это спровоцирует острый воспалительный процесс периодонта, проникновение инфекции внутрь сосудов. Начнется сепсис (заражение крови). Микроорганизмы распространятся по органам, в первую очередь попадут в сердце, что вызовет бактериальный эндокардит.
Оксана Шийка
Стоматолог-терапевт
Важно! Именно из-за этих осложнений хронический гранулематозный периодонтит является опасным заболеванием, несмотря на отсутствие болезненной симптоматики. Для устранения риска его возникновения необходимо обязательно посещать стоматолога для профилактического осмотра.
Причины возникновения
Существует множество причин заболевания, представленных ниже в таблице. Если их не устранить, периодонтит разовьется вновь, потребуется дополнительное лечение.
Причина Описание, механизм развития
Инфекция первично проникает через кариозную область эмали зуба, распространяется по дентину и проникает в пульпу. Если не проводить лечение, патогенные микроорганизмы проникнут к корням и выйдут через них в окружающие мягкие ткани. Появится гранулирующая форма (с проявлением боли), которая перейдет в гранулематозную (с отсутствием боли). Травмы Ушибы, переломы челюстно-лицевого аппарата, постоянное трение зубов друг об друга, привычка грызть посторонние предметы, постоянные травмы от протезов. Происходит сильное временное или постоянное давление зубов на окружающие мягкие ткани, они раздражаются и воспаляются. Лекарственные средства Применение препаратов в неправильной дозировке или при слишком долгом их использовании. Средство может накапливаться в мягких тканях, вызывая кистозные образования. Аллергическая реакция Развивается на лекарственные препараты, пищу, растения. Гранулемы образуются при отсутствии лечения или непрекращающемся воздействии аллергенного фактора. Эозинофилы (клетки иммунной системы) вместе с тканевой жидкостью выходят в аллергенный очаг, образуя отек и воспаление. Системные заболевания Эндокринные нарушения (сахарный диабет); заболевания, сопровождающиеся изменением метаболизма, недостаточным поступлением или усвоением витаминов, микроэлементов, минералов. Нарушается питание зуба и поступления к нему через кровь полезных веществ. Постепенно его структура некротизируется (омертвляется), образуются кисты. Вредные привычки Злоупотребление алкоголем, прием наркотических средств, курение. Разрушается верхняя структура зуба, присоединяется инфекция, которая распространяется на пульпу и десна. Стадии развития заболевания
После начала развития патологического процесса образуются капсулы, которые преобразуются в ходе течения заболевания. Новые соединительнотканные образования проходят несколько стадий развития до полного созревания.
- Процесс начинается в области вершины корня, если их несколько (у моляров) образование локализуется в месте начала разветвления. Периодонт воспаляется, его структура становится грубее. Начинают разрастаться соединительные волокна. Образуется капсула, защищающая здоровые ткани. Появляется гранулема, заполненная серозной жидкостью, патогенными микроорганизмами, лейкоцитами, участками окружающих тканей. Максимальный размер образования составляет 5-7 мм.
- Вокруг капсулы соединительнотканного образования начинает формироваться киста. Происходит деструкция (разрушение) костной ткани. Киста увеличивается в размерах, заполняется гноем. Максимальный размер патологического образования составляет 1,2 см.
- Киста преобразуется до максимальных размеров, начинает вытеснять зуб. Происходит активное разрушение костной ткани челюсти. Стенка кисты становится тонкой, появляется риск ее разрыва.
Симптоматика гранулематозного периодонтита
Симптоматика заболевания зависит от стадии развития гранулематозного образования, иммунного статуса пациента, способности его организма противостоять развитию патологического процесса.
Гранулематозная форма редко проявляется, как первичное заболевание. Изначально ему предшествует инфекция верхних структур (дентина, пульпы). В этот момент появляется острая боль и реакция на химические, термические раздражители. На этой стадии пациенту необходимо обратиться к стоматологу и пройти лечение.
Если терапия не была произведена или осуществилась не качественно, процесс от гранулирующей болезненной формы переходит в гранулематозный, который проходит бессимптомно. Поэтому человек думает, что заболевание вылечено. Редко появляется дискомфорт при жевании или выпадение пломбировочного материала.
В период обострения заболевания (острый периодонтит) или при образовании кисты начинают проявляться острые боли. Они усиливаются во время приема пищи и по ночам, особенно, если человек спит на стороне, где находится очаг воспаления. Происходит прилив крови, который усиливает давление на пораженную область.
Оксана Шийка
Стоматолог-терапевт
При осмотре стоматологом или пациентом полости рта видно увеличение десны, если киста образована на боковой области корня.
Методы лечения
Выбор метода лечения гранулематозного периодонтита определяется только стоматологом. Самостоятельная терапия исключается, она подвергнет риску здоровье и жизнь пациента. Существует два метода восстановления ткани и устранения инфекционного очага: консервативное и хирургическое. Их выбор зависит от состояния здоровья человека, его возраста, иммунного статуса, способности костной ткани к регенерации, степени разрастания патологического очага.
Для подготовки лечения заболевания должна быть устранена пульпа. Без удаления этих тканей не возможно будет провести к апикальному концу зуба лекарственное вещество.
Если в полости обнаруживается обильное гнойное содержимое, его устраняют, назначают терапию антибактериальными препаратами. Только после этого начинают лечение гранулематозных областей.
Начальная стадия гранулематозного образования
Каналы корней должны быть полностью свободны, костная ткань способна к регенерации. Полость корней расширяют, обрабатывают противомикробными средствами. Вводится препарат, который обладает повышенной кислотностью, из-за которой бактерии погибают. Ph раствора должен быть в пределах нормы для человека (не более 12 единиц), иначе произойдет разъедание собственных тканей. Вводят препарат, который нейтрализует действие кислоты. В нейтральной среде начинают развиваться клетки-предшественники костной ткани. Дополнительно вводят вещества, содержащие кальций, это способствует укреплению костной структуры.
Укрупнение гранулем, начало образования кист
Стоматологи советуют проводить удаление верхушки корня или весь зуб. Последний вариант позволяет устранить риск появления рецидива или обострения процесса, который часто сопутствует заболеванию. Резекция верхушки корня проводится под местной анестезией. Проводят разрез десневой области так, чтобы образовался лоскут. Его поднимают и удерживают для осмотра области поражения. С помощью стоматологических приборов распиливают костную ткань, образуется окно, через которое у врача появляется доступ к корню. Производят удаление пораженной области. Пломбируют остаток корня для устранения риска попадания инфекции через коронковую область. Костная ткань обрабатывается, удаляется размягченная зараженная область, закладывается лекарство для кальцификации и регенерации остеобластами (костными клетками). Десневой лоскут накладывается и зашивается.
Если зуб полностью устранят, риск рецидива заболевания отсутствует. При резекции части корня возможно появление обострения и вторичного проникновения инфекции, если причина, по которой развилась гранулема не ликвидирована.
Для профилактики возникновения периодонтита или его рецидива придерживаются следующих правил:
- периодическое посещение стоматолога для устранения , налета, ;
- лечение заболеваний полости рта (стоматит, ангина) до конца;
- проведение терапии системных болезней, которые могут дать осложнения;
- проведение послеоперационных назначений врача (полоскание рот антисептическими растворами, употребление болеутоляющих);
- во время терапии и после нее не есть горячую, холодную, твердую еду (предпочтение отдавать теплым супам, кашам);
- при появлении зубной боли сразу обращаться к стоматологу.
Заключение
Хронический гранулематозный периодонтит - заболевание с медленным течением процесса поражения. Опасно тем, что протекает бессимптомно. Человек не подозревает о болезни, поэтому не обращается за помощью к врачу. Появление гранулем опасно выпаданием зуба и проникновением инфекции в кровеносное русло. Для предотвращения появления заболевания необходимо самостоятельно следить за состоянием своих зубов, при малейшем дискомфорте записываться на прием к стоматологу. Если было проведено лечение гранулематозного периодонтита, важно полностью придерживаться рекомендаций врача после терапии. Это снизит риск послеоперационных осложнений.