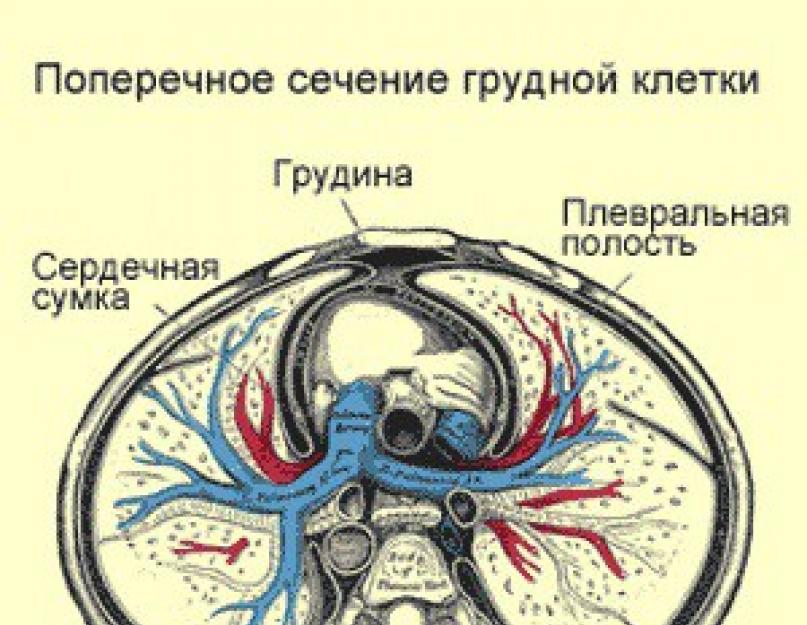
Гемоторакс — это патологическое состояние, обусловленное наличием крови в плевральной полости. Источником крови могут стать сосуды грудной стенки, легких, сердца, паренхимы легких или крупные сосуды. Хотя некоторые врачи утверждают, что показатель гематокрита менее 50 % успешно дифференцирует гемоторакс от геморрагического плеврита, большинство практикующих специалистов не согласны с таким утверждением. Гемоторакс, как правило, является следствием тупой или проникающей травмы. Гораздо реже он может стать осложнением болезни или развиваться спонтанно.
Причины развития гемоторакса и патогенез
Плевральная полость, которая находится между париетальным и висцеральным листами плевры, является, по сути, только потенциальным пространством. Кровотечение в этом пространстве может вызвать экстраплевральная или внутриплевральная травма.
- Экстраплевральная травма
Травматическое нарушение грудной клетки с вовлечением париетальной плевральной оболочки может вызвать кровотечение в плевральную полость. Наиболее вероятными источниками значительного или постоянного кровотечения из стенки грудной клетки являются межреберная и внутренняя грудная артерии. Аналогичные процессы в нетравматических случаях могут вызвать нечастые процессы болезни в пределах грудной стенки, например, костные экзостозы.
- Внутриплевральная травма
Тупая или проникающая травма с участием практически любой внутригрудной структуры может привести к гемотораксу. Массивный гемоторакс или обескровливающее кровоизлияние может возникнуть по причине травматизма и повреждения основных артериальных или венозных структур, содержащихся в грудной клетке или идущих от самого сердца. К таким сосудам можно отнести аорту и ее брахиоцефальные ветви, основные ответвления легочных артерий, верхнюю полую вену, брахиоцефальные вены, нижнюю полую вену, непарную вену и основные легочные вены.
Повреждение сердца может вызвать гемоторакс в случаях, когда между перикардом и плевральной полостью есть связь. Повреждение легочной паренхимы также чревато развитием гемоторакса, но такой феномен развивается, как правило, самопроизвольно, поскольку давление в легочных сосудах зачастую ниже. Травма легочной паренхимы чаще связана с пневмотораксом и результатами ограниченных кровоизлияний.
Гемоторакс в результате метастатического злокачественного заболевания развивается из опухолевых имплантатов, представленных потомками плевральной поверхности грудной клетки.

Заболевания грудной аорты и ее основных ветвей, таких как вновь образованные аневризмы или рассечения, составляют большой процент конкретных сосудистых аномалий, которые могут вызвать гемоторакс. Аневризмы других внутригрудных артерий , такие как внутренняя грудная артерия, были описаны как возможные причины гемоторакса, если имеет место
Разнообразие необычных врожденных аномалий легких , в том числе интра- и экстралобарные, наследственная телеангиэктазия и врожденные артериовенозные мальформаци, способны привести к гемотораксу.
Гемоторакс может возникнуть в результате патологического процесса в брюшной полости, если кровь из очага поражения может проходить через мембрану одного из хиатальных отверстий врожденного или приобретенного характера.
На тканевом уровне кровотечение в плевральную полость может происходить практически с любым нарушением тканей грудной стенки и плевры или внутригрудных структур. Физиологическая реакция на развитие гемоторакса проявляется в двух основных областях: гемодинамики и дыхания. Степень реакции гемодинамики определяется количеством и скоростью кровопотери.
Гемодинамические изменения изменяются в зависимости от количества кровотечений и быстроты кровопотери.
- Потеря крови до 750 мл (при 70-кг у человека) не должно вызывать значительного изменения гемодинамики.
- Потеря 750-1500 мл в такой же ситуации вызовет ранние симптомы шока — тахикардию, тахипноэ и уменьшение пульсового давления.
- Серьезные признаки шока с симптомами недостаточной перфузии происходят с потерей объема крови до 30 % или более 1500-2000 мл , поскольку плевральная полость человека способна вместить до 4 л крови или более. Поэтому обескровливание может происходить без внешних симптомов потери крови.
Объемное действие большого накопления крови в плевральной полости может затруднить нормальное дыхательное движение. При травматизме возможны нарушения вентиляции и оксигенации, особенно если они связаны с травмами грудной клетки.
Достаточно большие объемы крови в плевральной полости заставляют пациента испытывать одышку и могут провоцировать клиническое подтверждение тахипноэ. Объем крови, необходимый для развития этих симптомов, изменчив в зависимости от ряда факторов, в том числе органов, получивших ранение, степени серьезности травмы и основного легочного и сердечного резерва.
Одышка является распространенным симптомом в случаях гемоторакса, она развивается коварным образом, например, вторичным по отношению к метастатической болезни. Потеря крови в таких случаях не стоит так остро, лишь одышка часто преобладает среди жалоб пациента.

Кровь, которая поступает в плевральную полость, подвержена движениям диафрагмы, легких и других внутригрудных структур. Это приводит к некоторой степени дефибринации крови таким образом, что происходит ее неполное свертывание. В течение нескольких часов после прекращения кровотечения начинается лизис (растворение) сгустков, существующих в плевральной области.
Лизис красных кровяных клеток приводит к заметному увеличению концентрации белка в плевральной жидкости и увеличению осмотического давления в плевральной полости. Именно это повышенное давление производит осмотический градиент между плевральной полостью и окружающими тканями, который способствует транссудации жидкости в полость. Таким образом, незначительный и бессимптомный гемоторакс может прогрессировать в достаточно сложный симптоматический геморрагический плевральный выпот.
Два патологических состояния, связанные с более поздними стадиями гемоторакса:
- эмпиема;
- фиброторакс.
Результаты эмпиемы от бактериального загрязнения чаще характерны для нераспределенного гемоторакса. Если этот факт будет упущен и не пролечен, ситуация может привести к бактериемии и септическому шоку.
Фиброторакс развивается, если осаждения фибрина покрывают париетальную и висцеральные листы плевры. Этот процесс фиксирует легкие в одном положении, не давая им полностью расширяться. Стойкий ателектаз участков легких и снижение легочной функции являются характерными результатами этого процесса.
До сих пор наиболее распространенной причиной гемоторакса является травма. Проникающие травмы легких, сердца, крупных сосудов или грудной стенки — вот наиболее очевидные причины гемоторакса. Они могут быть случайными, умышленными или ятрогенного (лечебного) происхождения. В частности, центральный венозный катетер и дренирование плевральной полости приводят в качестве примера первичных ятрогенных причин.
Причины нетравматического или спонтанного гемоторакса
- Неоплазия (первичная или метастатическая).
- Патологические изменения крови, в том числе осложнения антикоагулянтами.
- Легочная эмболия с инфарктами.
- Плевральные спайки после спонтанного пневмоторакса.
- Буллезная эмфизема.
- Некротические инфекции.
- Туберкулез.
- Легочная артериовенозная фистула.
- Наследственная геморрагическая телеангиэктазия.
- Нелегочные внутригрудные сосудистые патологии, например, повреждения грудной аорты или аневризма внутренней грудной артерии.
- Интралобарный и экстралобарный секвестр.
- Патологии органов брюшной полости, например, киста поджелудочной железы, селезенки, аневризма артерии или гемоперитонеум.
- Менструации.
Некоторые истории болезни гемоторакса включают связанные расстройства, такие как геморрагическая болезнь новорожденных, болезнь Шенлейна-Геноха и бета-талассемия.
Врожденные пороки развития кистозного адноматоида иногда приводят к гемотораксу. Случаи массивного спонтанного гемоторакса наблюдаются при болезни фон Реклингхаузена. Спонтанное внутреннее кровотечение из грудной артерии возможно у детей с IV типом синдрома Элерса-Данло.
Классификация и основные симптомы кровотечения в плевральную полость
Некоторые особенности гемоторакса служат основой его классификации. В зависимости от этиологии болезни, различают:
- травматический (при проникающих ранениях или закрытой травме грудной клетки);
- патологический (следствие различных заболеваний);
- ятрогенный (осложнение операций, плевральных пункций, катетеризации центральных вен и т. п.).
В зависимости от объемов, поступившей крови в плевральную полость:
- малый (до 500 мл) — кровь занимает только плевральные синусы;
- средний (от 500 до 1000 мл) — кровь достигает угла лопатки;
- большой, или тотальный, (более 1000 мл) — кровь занимает почти всю плевральную полость.
В зависимости от качества кровотечения:
- с прекратившимся кровотечением в плевральную полость;
- с продолжающимся внутриплевральным кровотечением.

В зависимости от завершения процесса:
- свернувшийся гемоторакс;
- инфицированный гемоторакс.
В зависимости от области расположения кровотечения:
- апикальный (верхушечный);
- междолевой;
- наддиафрагмальный;
- паракостальный;
- парамедиастинальный.
Боль в груди и одышка являются общими симптомами гемоторакса. Клиническая картина и физические данные, связанные с расстройством в результате травматизма, широко варьируются в зависимости от некоторых моментов.
- Количества и скорости кровотечения.
- Наличия и тяжести основного заболевания легких.
- Характера и степени связанных травм и их механизмов.
Гемоторакс в сочетании с инфарктом легкого, как правило, предшествует клиническим данным, связанным с легочной эмболией. Менструальный гемоторакс является неспецифичной проблемой, связанной с грудным эндометриозом. Кровоизлияние в грудную клетку является периодическим, совпадающим с менструальным циклом пациентки.
При объективном медицинском осмотре тахипноэ является общим признаком. Можно отметить неглубокие вдохи. Результаты включают снижение ипсилатеральных звуков дыхания и тупых ударных шумов.
Если отмечается значительная системная потеря крови, возможно наличие гипотензии и тахикардии. Дыхательная недостаточность отражает как легочную недостаточность, так и геморрагический шок. Дети могут переносить травматический гемоторакс без костных переломов грудной клетки.
Гемоторакс редко является одиночным последствием при тупой травме грудной клетки. Почти всегда присутствуют травмы грудной клетки и легких.
Простые костные повреждения, состоящие из одного или нескольких переломов ребер, являются наиболее распространенными результатами травматизма грудной клетки. Незначительный гемоторакс может быть связан с переломами отдельных ребер, но часто остается незамеченным в течение физического осмотра и даже после рентгенографии грудной клетки. Такие небольшие повреждения редко нуждаются в лечении.
Комплексные травмы грудной стенки считаются те, при которых присутствует четыре и более последовательных одиночных переломов ребер. Эти типы травм связаны со значительной степенью повреждения грудной клетки, и часто являются причиной поступления больших объемов крови в пределах плевральной полости. Легочной ушиб и пневмоторакс обычно обнаруживаются параллельно.
Травмы в результате разрыва межреберных сосудов или внутренней молочной артерии могут привести к гемотораксу значительных объемов и серьезным нарушениям гемодинамики. Эти сосуды являются наиболее распространенным источником постоянного кровотечения в грудную и плевральную полости после травмы.
Поздний гемоторакс может произойти в некотором интервале после тупой травмы грудной клетки. В таких случаях первоначальная оценка, в том числе рентгенография грудной клетки, показывает как результат переломы ребер, без сопровождающей внутригрудной патологии. Тем не менее, в течение от нескольких часов до нескольких дней, гемоторакс и его симптомы проявляются в любом случае. Механизм, как полагают, заключен либо в разрыве гематомы грудной клетки в плевральную полость или смещении острых краев сломанного ребра с последующим разрушением межреберных сосудов во время дыхательных движений или кашля.
Крупные последствия гемоторакса обычно связаны с повреждением сосудистых структур. Нарушение или разрыв магистральных артериальных или венозных структур в грудной полости может привести к массовому или обескровливающему кровоизлиянию.
Гемодинамические проявления, связанные с массовым гемотораксом, сходны с таковыми при геморрагическом шоке. Симптомы могут варьироваться от легкой степени до глубокой, в зависимости от количества и скорости кровотечения в грудной полости, а также характера и тяжести сопутствующих травм.
Поскольку большие объемы крови будут сдавливать ипсилатеральную область легких, связанные с этим респираторные проявления будут включать тахипноэ и в некоторых случаях гипоксемию.
Разнообразие физических расстройств, могут позволить сосуществовать гемотораксу и тупой травме грудной клетки. Это может выглядеть в разном виде.
- Синяки.
- Боль.
- Нестабильность или крепитация при пальпации на переломах ребер.
- Деформация грудной стенки.
- Парадоксальные движения грудной стенки.
Диагностика гемоторакса

Вертикальная рентгенография грудной клетки является идеальным основным диагностическим исследованием при оценке гемоторакса. Дополнительные визуальные исследования, такие как УЗИ и компьютерная томография (КТ), иногда могут потребоваться для идентификации и количественного определения крови, которые слабо диагностируются на рентгенограмме.
В некоторых случаях нетравматического гемоторакса, особенно в результате метастатических плевральных имплантатов, пациенты могут показать признаки плеврита неясной этиологии, и гемоторакс не может быть идентифицирован, пока не будет установлен диагноз на первичные патологии.
В общем, с целью диагностики гемоторакса, могут быть использованы некоторые методы и процедуры
- Показатель гематокрита плевральной жидкости
Измерение гематокрита плевральной жидкости практически никогда не требуется у пациента с травматическим гемотораксом, но может быть эффективно для анализа кровяного выпота по нетравматическим причинам. В таких случаях плевральный выпот с разницей гематокрита более 50 % от циркулирующего гематокрита показывает гемоторакс.
- Рентгенография грудной клетки
Обычной вертикальной рентгенографии грудной клетки может быть достаточно для установления диагноза. Снимок показывает притупление в реберно-диафрагмальном угле или разделение по границам воздух-жидкость. Если пациент не может быть расположен в вертикальном положении, рентгенограмма лежачего положения может выявить верхушечные укупорки жидкости, окружающей верхние полюса легких. Боковая внелегочная плотность может свидетельствовать о жидкости в плевральной полости.
- Ультразвуковая эхография
Используется в некоторых травматологических центрах при начальной оценке гемоторакса. Даже с использованием рентгенографии грудной клетки и спиральной КТ некоторые травмы могут остаться незамеченными. В частности, у пациентов с проникающими травмами грудной клетки могут определяться серьезные травмы сердца и выпот в перикард, которые клинически порой трудно определить.
- Компьютерная томография
Грудная КТ играет определенную роль в оценке патологического состояния, особенно, если результаты рентгенографии неоднозначны или недостаточны.
Методы лечения, прогноз и возможные осложнения
При подозрении на внутриплевральное кровотечение в первую очередь должна быть выполнена рентгенография грудной клетки, желательно в вертикальном положении пациента. После подтверждения диагноза необходимо выполнить ряд неотложных хирургических процедур, поскольку кровь в плевральной полости может служить причиной геморрагического шока и дыхательной недостаточности. Кровь должна быть эффективно эвакуирована, чтобы предотвратить осложнения типа фиброторакса и эмпиемы.
Открытая хирургия на плевральной полости проводится незамедлительно
- Если объем дренированной крови из плевральной полости составил более 1000 мл крови.
- Продолжение кровотечения из груди, происходящее со скоростью 150-200 мл/ч в течение 2-4 часов.
- Как правило, необходимо переливание крови.
Поздние осложнения гемоторакса, в том числе остаточный тромбоз и сдавливание легких, требуют дополнительной хирургической обработки.
В дальнейшей терапии возможно применение ряда методов

- Торакотомия Она является процедурой выбора для хирургического исследования грудной клетки, когда развивается массивный гемоторакс или наблюдается постоянное кровотечение. Во время хирургической разведки источник кровотечения находится под контролем.
- Внутриплевральный фибринолиз в виде помещения фибринолитических агентов выступает в целях эвакуации остаточных последствий гемоторакса в случаях, при которых начальное дренирование плевральной полости является недостаточным.
Что может стать осложнением гемоторакса?
- Отек легких после эвакуации крови из плевральной полости
Является редким осложнением. Сопутствующим фактором в развитии проблемы может стать гиповолемия.
- Эмпиема
Может развиваться, если сгусток крови становится вторично инфицированным. Это может произойти из сочетанных повреждений легких или от внешних источников, таких как проникающие объекты, вызвавшие первоначальную травму.
- Фиброторакс и сдавливание легких
Может развиваться, если осаждение фибрина происходит в запекшейся массе крови. Это может привести к постоянному ателектазу и снижению легочной функции. Процедура декортикации может быть необходима, чтобы разрешить расширение легких и уменьшить риск развития эмпиемы.
Гемоторакс – скопление крови в плевральной полости (от др.-греч. αíμα – «кровь» и θώραξ – «грудь»).
В норме плевральная полость ограничена двумя листками плевры: париетальным, выстилающим изнутри стенки грудной полости и структуры средостения, и висцеральным, который покрывает легкие. В плевральной полости содержатся несколько миллилитров серозной жидкости, обеспечивающей плавное, без трения, скольжение листков плевры при дыхательных движениях легких.
При различных патологических состояниях и травмах в плевральную полость изливается кровь – от десятков миллилитров до нескольких литров (в особо тяжелых случаях). В этой ситуации говорят о формировании гемоторакса.
Описания данного патологического состояния встречаются еще на заре становления хирургии (XV–XVI века), однако первые обоснованные рекомендации по лечению гемоторакса, сформулированные Н. И. Пироговым, появились только в конце XIX века.
Причины
Наиболее часто гемоторакс носит травматический характер: кровь скапливается в плевральной полости в 60% случаев проникающих ранений грудной клетки и в 8% случаев непроникающих повреждений.
Основные причины гемоторакса:
- ножевые и огнестрельные ранения;
- тупые ушибленные раны, приводящие к разрывам кровеносных сосудов (в том числе межреберных);
- переломы ребер с повреждением тканей легких;
- туберкулез легких;
- разрыв аневризмы аорты;
- злокачественные процессы легких, плевры, органов средостения (прорастание новообразований в сосуды);
- абсцесс легкого;
- осложнения после хирургического вмешательства на органах средостения и легких;
- торакоцентез;
- заболевания свертывающей системы;
- некорректно проведенная катетеризация центральных вен;
- дренирование плевральной полости.
Если параллельно с кровотечением в плевральную полость проникает воздух, развивается гемопневмоторакс.
После излития крови в плевральную полость под воздействием факторов гемостаза происходит ее свертывание. В дальнейшем в результате активации фибринолитического звена свертывающей системы и механического воздействия, вызванного дыхательными движениями легких, свернувшаяся кровь «разворачивается», хотя иногда данный процесс не осуществляется.

Кровь, поступившая в плевральную полость, сдавливает легкое на стороне поражения, провоцируя дыхательную дисфункцию. В случае прогрессирования гемоторакса смещаются органы средостения (сердце, крупные аортальные, венозные, лимфатические и нервные стволы, трахея, бронхи и др.) в здоровую сторону, развиваются острые нарушения гемодинамики, нарастает дыхательная недостаточность из-за вовлечения в патологический процесс второго легкого.
Формы
В зависимости от определяющего критерия гемоторакс классифицируется по нескольким признакам.
По причинному фактору он бывает:
- травматическим;
- патологическим (явившимся следствием основного заболевания);
- ятрогенным (спровоцированным лечебными или диагностическими манипуляциями).
По наличию осложнений:
- инфицированным;
- неинфицированным;
- свернувшимся (если не произошло обратное «разворачивание» излившейся крови).
В соответствии с объемом внутриплеврального кровотечения:
- малым (объем кровопотери – до 500 мл, скопление крови в синусе);
- средним (объем – до 1 л, уровень крови достигает нижнего края IV ребра);
- субтотальным (объем кровопотери – до 2 л, уровень крови – до нижнего края II ребра);
- тотальным (кровопотеря – более 2 л, рентгенологически определяется тотальное затемнение плевральной полости на стороне поражения).
Наиболее часто гемоторакс носит травматический характер: кровь скапливается в плевральной полости в 60% случаев проникающих ранений грудной клетки и в 8% случаев непроникающих повреждений.
В зависимости от динамики патологического процесса:
- нарастающим;
- ненарастающим (стабильным).
Если кровь в плевральной полости скапливается на изолированном участке в пределах межплевральных спаек, говорят об ограниченном гемотораксе.
С учетом локализации ограниченный гемоторакс может быть следующих типов:
- верхушечный;
- междолевой;
- паракостальный;
- наддиафрагмальный;
- парамедиастинальный.
Если параллельно с кровотечением в плевральную полость проникает воздух, развивается гемопневмоторакс.
Признаки
При малом гемотораксе пациент достаточно активен, может чувствовать себя удовлетворительно или предъявлять жалобы на незначительную одышку, чувство дыхательного дискомфорта, кашель.
При среднем гемотораксе клиника более выражена: состояние средней степени тяжести, интенсивная одышка, усиливающаяся при физической нагрузке, заложенность в грудной клетке, интенсивный кашель.

Субтотальный и тотальный гемоторакс имеют схожие проявления, разнящиеся степенью выраженности:
- тяжелое, иногда крайне тяжелое состояние, что определяется сочетанием дыхательной недостаточности и гемодинамических нарушений вследствие не только сдавления крупных сосудов средостения, но и массивной кровопотери;
- цианотичное окрашивание кожных покровов и видимых слизистых оболочек;
- выраженная одышка при незначительной физической нагрузке, изменении положения тела, в покое;
- частый нитевидный пульс;
- резкая гипотония;
- боль в груди;
- надсадный мучительный кашель;
- вынужденное положение с возвышенным изголовьем, так как в положении лежа развивается удушье.
Диагностика
Основные диагностические мероприятия:
- объективное обследование пациента (на наличие раны, травмы, установление характерной перкуторной и аускультативной картины);
- рентгенографическое исследование;
- магнитно-резонансная или компьютерная томография (в случае необходимости);
- пункция плевральной полости с последующим исследованием пунктата на предмет инфицирования (проба Петрова);
- выполнение пробы Рувилуа – Грегуара (дифференциальная диагностика продолжающегося или остановившегося кровотечения).

Лечение
Лечение гемоторакса включает следующие мероприятия:
- обработка раны грудной клетки и наложение швов (в случае незначительного повреждения, а при вовлечении внутренних органов при массивной травме выполняется торакотомия);
- дренирование плевральной полости для удаления крови;
- восполнение объема циркулирующей крови (при массивной кровопотере);
- антибактериальная терапия (в случае инфицирования гемоторакса);
- противошоковая терапия (при необходимости).
Первые обоснованные рекомендации по лечению гемоторакса, сформулированные Н. И. Пироговым, появились только в конце XIX века.
Последствия и осложнения
Осложнения гемоторакса весьма серьезны:
- гиповолемический шок;
- острая сердечная недостаточность;
- острая дыхательная недостаточность;
- сепсис;
- летальный исход.
Гемоторакс – это кровоизлияние в плевральную полость. В основном гемоторакс наступает из-за повреждений органов и стенок грудной клетки, причем может возникнуть как при открытых, так и при закрытых травмах.
Оглавление:Причины возникновения и механизмы развития
В зависимости от причины возникновения гемоторакс бывает:
- травматически й – из-за ранения грудной клетки;
- патологический – из-за патологического процесса, который развился в стенке или органах грудной клетки;
- ятрогенный – как последствие врачебных вмешательств;
- спонтанный – при нем кровь изливается в плевральную полость самопроизвольно, причины этого явления не установлены.
Ятрогенный гемоторакс фактически является разновидностью травматического. Чаще всего он возникает:

Отдельно выделяют следующие формы гемоторакса:
- свернувшийся – наблюдается после оперативных вмешательств, когда пациенту по показаниям проводят коагулянтную терапию (она направлена на повышение сворачиваемости крови – в частности, чтобы предупредить кровотечение). Из-за приема коагулянтов кровяные выделения, которые попали в плевральную полость, сворачиваются быстрее, чем при обычном гемотораксе ;
- пневмогемоторакс – в плевральной полости накапливаются одновременно кровь и воздух. Наблюдается при травматическом разрыве легкого, расплавлении очага и ранении грудной клетки острым массивным предметом.
По факту присоединения инфекционного агента выделяют такие формы гемоторакса, как:
- неинфицированная ;
- инфицированная. Часто наблюдается при свернувшемся гемотораксе, когда происходит быстрое «оседание» инфекции на внутриплевральный сгусток крови, а это, в свою очередь, провоцирует последующий гнойный процесс – пиоторакс (гной в плевральной полости) или эмпиему плевры (гнойное разлитое поражение плевральных листов).
Список наиболее частых причин гемоторакса выглядит так:

Непосредственная причина возникновения гемоторакса – нарушение целостности стенки сосудов:
- грудной клетки;
- легкого.
Реже кровоизлияние происходит из-за травматизации сосудов органов средостения – вилочковой железы (или жировой клетчатки, которая ее замещает), той части аорты, которая находится снаружи сердечной сорочки, трахеи, пищевода, лимфатических путей, кровеносных сосудов и нервных структур. Они частично прикрыты легкими, которые при действии травмирующего фактора в основном принимают удар на себя.
Гемоторакс чаще бывает односторонний. Двустороннее поражение случается из-за выраженного травматизирующего фактора:
- на производстве (при падении с высоты);
- при несчастных случаях (в ДТП);
- во время стихийных бедствий (из-за обвалов домов);
- во время военных действий;
- при занятиях спортом (особенно силовыми методами).
Двусторонний гемоторакс в 90-95% случаев означает выраженный. К нему приводит повреждение:
- межреберных артерий;
- аорты;
- полой вены.
В этих случаях количество крови, излившейся в плевральную полость, может достигнуть двух литров и больше. Сначала кровь заполняет диафрагмальные карманы, но так как пространство плевральной полости довольно узкое, то оно заполняется быстро, кровь начинает сдавливать одно или оба легких, из-за чего те не могут нормально расправляться.
Признаки гемоторакса
Небольшое кровоизлияние в плевральную полость клинически может не проявляться . Это случается:
- при невыраженных патологических состояниях грудной стенки и органов грудной полости, когда были повреждены мелкие сосуды, и через некоторое кровотечение самопроизвольно остановилось;
- из-за более выраженной симптоматики того патологического процесса, который привел к развитию гемоторакса и своими признаками заглушает признаки кровоизлияния.
Выраженный гемоторакс проявляется:
- клиническими симптомами со стороны органов дыхания;
- общими признаками со стороны всего организма.
Признаки со стороны органов дыхания:

Общие признаки острой кровопотери, которые проявляются при гемотораксе:
- бледность а затем синюшность кожных покровов и видимых слизистых оболочек (в случае, если сдавление легкого проявляется ранее, чем последствия кровотечения, бледность может не наблюдаться, сразу фиксируется цианоз);
- усиленное потоотделение, пот на ощупь холодный;
- изменения гемодинамики (показателей, характеризующих движение крови по сосудам) – учащение сердцебиения и пульса, .
Двусторонний пневмоторакс расценивают как крайне неблагоприятное состояние. Даже если в обе плевральные полость изначально излилось небольшое количество крови, кровотечение может повториться и быть более выраженным, из-за чего излившейся кровью будут поджаты оба легких, а это приведет к декомпенсации дыхания. При массивном двухстороннем гемотораксе летальный исход может наступить буквально через несколько минут от его возникновения .
Осложнения кровоизлияния в плевральную полость
Бывают:
- ранние;
- поздние.
К ранним относятся:
- острая кровопотеря;
- компрессия (сдавливание) легких кровью, что приводит к острой дыхательной недостаточности ;
- присоединение инфекции и ее «оседание» на кровяном сгустке, который становится прекрасной питательной средой для микроорганизмов, вследствие чего наступают гнойные осложнения – пиоторакс или эмпиема плевры. Инфицирование кровяных выделений при гемотораксе расценивается как очень неблагоприятный фактор.
Поздние осложнения – это:
- образование спаек в плевральной полости, из-за которого может затрудняться движение диафрагмы. В ряде случаев образование спаек может привести к массивному зарастанию просвета плевральной полости;
- дыхательная недостаточность, которая чаще всего наступает из-за спаечного процесса в плевральной полости.
Степень выраженности осложнений зависит от того, каким выраженным было кровотечение в плевральную полость. При гемотораксе различают четыре степени кровотечения:

Небольшое, но продолжающееся кровотечение во многих случаях бывает более опасным, чем более выраженное, но остановившееся. В этом плане выделяют два вида гемоторакса:
- со стабильным течением;
- с нарастающим течением.
Диагностика
В диагностике гемоторакса опираются на симптомы – как проявления со стороны органов дыхания, так и признаки кровотечения. Но так как небольшое кровоизлияние в плевральную полость клинически может не проявляться, для уточнения диагноза используют дополнительные методы диагностики:
- инструментальные;
- лабораторные.
В свою очередь инструментальные методы бывают :
- неинвазивные (без внедрения в плевральную полость);
- инвазивные (с внедрением).
Для постановки диагноза гемоторакса наиболее информативны следующие неинвазивные методы инструментального обследования больного:
- и –графия органов грудной клетки (в первом случае их осматривают на экране рентген-аппарата, во втором – делают рентгенологический снимок);
- плевральной полости;
- томография – и ;
- с проведением (забором тканей для их последующего микроскопического исследования).
Самый доступный метод – рентгеноскопия и -графия органов грудной полости. При гемотораксе на экране или снимке можно увидеть горизонтальный уровень жидкости в плевральной полости (в ряде случаев – увеличивающееся ее количество при продолжающемся кровотечении). Клинические симптомы кровотечения помогут подтвердить, что эта жидкость является кровью.
К инвазивным методам относятся:
- плевральная пункция – грудную стенку и покрывающий ее изнутри плевральный листок прокалывают иглой, насаженной на шприц, и делают отсасывающие движения, чтобы удостовериться, что в плевральной полости имеется кровянистое содержимое;
- торакоцентез – принцип и задачи те же, что и при выполнении плевральной пункции, но для прокола грудной стенки используют более толстое, чем игла, приспособление – троакар, который представляет собой трубку с острым стилетом внутри. При прокалывании троакаром грудной стенки получается отверстие с большим диаметром, чем при пункции обычной иглой, через него уже можно вводить в плевральную полость дренажные трубки;
- торакоскопия – введение торакоскопа в плевральную полость, с помощью которого можно выявить источник кровотечения;
- реже – диагностическая торакотомия , ее выполняют, если с помощью других методов диагностики невозможно установить источник кровотечения в плевральную полость (например, при выраженном гемотораксе). Зачастую диагностическая торакотомия одним осмотром не заканчивается – найдя источник кровотечения, торакальные хирурги дальше проводят операцию с целью купирования кровотечения.
В диагностике гемоторакса используют такие лабораторные методы, как:

Неотложная помощь и лечение гемоторакса
Лечебные мероприятия при гемотораксе разделяются на:
- оказание первой помощи;
- лечение в условиях стационара.
При подозрении на гемоторакс в качестве первой помощи следует провести такие действия:
- вызвать бригаду скорой помощи;
- придать пострадавшему положение с приподнятой головой;
- к пострадавшей части грудной клетки (например, месте ранения или месте, на которое упал пострадавший) положить холодный предмет – лед, холодную воду в любой емкости (если под рукой нет подходящего пластикового пакета, воду можно налить в стеклянную банку).
Лечение больного с гемотораксом в условиях стационара разделяется на:
- консервативное;
- инвазивное.
Инвазивные методы лечения, в свою очередь, разделяются на:
- пункционные;
- оперативные.
Консервативная терапия направлена на:

При более тяжелых степенях кровотечения (в частности, с симптомами нарастающей дыхательной недостаточности) необходима срочная эвакуация кровяного содержимого из плевральной полости. Она выполняется при помощи:
- плевральной пункции;
- торакоцентеза.
Эти манипуляции проводятся в области шестого или седьмого межреберья по задней подмышечной линии. Плевральную пункцию или торакоцентез должен выполнять врач . Кровь отсасывают шприцом или медицинским отсосом, плевральную полость промывают антисептиками, затем в нее вводят противомикробные препараты, на место прокола накладывают стерильную повязку.
Если после плевральной пункции или торакоцентеза больному не становится лучше, показана срочная торакотомия. Такая операция бывает:
- простая – между ребрами выполняют разрез, через который проникают в плевральную полость. Проводится в 7 или 8 межреберье по задней подмышечной линии;
- резекционная – выполняют резекцию ребра (его частичное удаление). Длина резецированного фрагмента составляет около трех сантиметров. К этому виду торакотомии прибегают, если межреберный разрез не обеспечивает нужного доступа в плевральную полость. Больной не должен переживать по поводу резекции ребра – при удалении такого небольшого фрагмента не будет проявляться ни косметического дефекта, ни пострадает каркас грудной клетки.
 При непрекращающемся кровотечении могут провести широкое вскрытие грудной клетки
, чтобы получить техническую возможность для остановки кровотечения (перевязывания или пластики поврежденных сосудов).
При непрекращающемся кровотечении могут провести широкое вскрытие грудной клетки
, чтобы получить техническую возможность для остановки кровотечения (перевязывания или пластики поврежденных сосудов).
После остановки кровотечения плевральную полость дренируют – в нее вводят один конец дренажной трубки, другой опускают в емкость с жидкостью. Таким образом создают так называемую сифонную систему, которая позволяет крови выделятся из плевральной полости, но при этом предупреждает обратный ток в плевральную полость.
Оперативное лечение в обязательном порядке должно сопровождаться консервативным.
Профилактика
Возникновение гемоторакса предупреждают, избегая опасных ситуаций, которые могут привести к травматизации грудной клетки:
- бытовых (драки, прыжки в воду на мелководье, а также падение с высоты – особенно такие случаи учащаются во время сбора урожая с плодово-ягодных деревьев);
- производственных (обвалы в шахте);
- во время масштабных стихийных бедствий (землетрясения, торнадо, смерчи);
- во время военных действий .
Если такие травмы возникли – необходима срочная консультация торакальных хирургов, которые своевременно установят факт кровотечения в плевральную полость и прибегнут к действиям, предотвращающим скопление кровяных выделений в плевральной полости.
Настороженность в отношении гемоторакса следует проявлять и при ранениях брюшной полости.
Также профилактика гемоторакса состоит в предупреждении заболеваний, которые могут вызвать его – в первую очередь это:
- легочной ;
- злокачественные новообразования органов грудной клетки – особенно запущенные, на стадии распада.
Чтобы не вызвать ятрогенного гемоторакса, манипуляции на грудной клетке (в частности, те, которые проводятся вслепую, без визуального контроля – к ним относятся плевральная пункция и торакоцентез) необходимо выполнять крайне аккуратно и контролировать, не возникла ли травматизация структур грудной клетки с сопровождающим ее кровотечением. То же касается и торакальных оперативных вмешательств.
Для профилактики спонтанного гемоторакса следует чутко реагировать на любые патологические изменения со стороны органов дыхания и признаки внутреннего кровотечения. Оперативно зафиксировав его и предприняв кровоостанавливающие меры, можно предупредить скопление крови в плевральной полости, случившееся при беспричинном плевральном кровотечении.
Прогноз
При внутриплевральном кровотечении начиная от средней степени прогноз может быть сложный и зависит от:
- тяжести поражения грудной клетки, при котором возник гемоторакс;
- скорости и длительности кровопотери;
- своевременности диагностических и лечебных мероприятий.
Прогноз при двухстороннем гемотораксе всегда сложнее. Даже если кровотечение незначительное, оно в любую минуту может стать намного интенсивнее. Так как поражены обе половины грудной клетки, наступит декомпенсация дыхания. Также тяжесть прогноза усугубляется при свернувшейся форме гемоторакса. Самые пессимистичные прогнозы – при двустороннем травматическом свернувшемся гемотораксе с продолжающимся кровотечением. Он чаще других разновидностей гемоторакса приводит к:
- летальному исходу;
- а если пациент выжил – к затяжным осложнениям, для купирования которых требуются больше времени и больше ресурсов как со стороны организма пациента, так и со стороны медиков.
Прогноз для жизни является благоприятным, если диагностика и лечение гемоторакса были осуществлены в первые часы с момента его возникновения. После перенесенного гемоторакса прогноз для здоровья будет благоприятным в случае грамотной реабилитации пациента. Чтобы избежать поздних усложнений (образования спаек в плевральной полости, ухудшающих дыхание), пациенты должны как можно скорее приступить к:
- регулярным занятиям плаваньем;
- спортивной ходьбе;
- выполнению специальной дыхательной гимнастики.
После перенесенного гемоторакса следует настроиться на то, что восстановление будет длительным – иногда требуется не меньше года, чтобы окончательно избавиться от последствий гемоторакса.
Гемоторакс – болезнь, связанная со скоплением кровяной жидкости в листках плевры, возникает как следствие наличия кровотечения очага. Локализуется кровотечение в сосудах. Также имеет значение травмирующий фактор:
- диафрагмальная область;
- полость грудная
Есть отличие гемоторакса от . Симптомы гемоторакса значительно отличаются. Симптомы гемоторакса имеют следующий характер:
- гиповолемический синдром;
- шок геморрагического типа;
- смертельный исход
Иногда болезнь связана с пневмотораксом, в таком случае патологию называют гемопневмоторакс. Встречается патология в процентном соотношении – двадцать пять процентов. Заболевание неотложного характера, требуются следующие меры:
- диагностика;
- экстренная медицинская помощь
Гемоторакс — этиология
В этиологии заболевания играет роль травма, связанная с закрытым повреждением каркаса кожного. В таком случае название заболевания трактуется как: «гемоторакс травматический».
Травма после операции – форма самостоятельного течения. Именно в этот период возможен гемоторакс, он имеет свернувшийся вид. Угроза для здоровья пациента не существует. Гемоторакс – осложнение, хотя встречается редко.
Осложнением является явление повреждения после проведения катетеризации. Катетеризации подвергается подключичная вена. При этом повреждение сосудистое.
Роль играют различные патологии. Рассмотрим основные патологии, сопровождающие гемоторакс:
- сосудов артериальных расширение;
- патология плевры;
- хроническая патология крови
Одинаковый процесс скопления крови при любой форме гемоторакса. Основа для скопления крови следующая:
- дефект травмы;
- проницаемость сосудистая;
Локализация повреждения – основа для развития степени нарушений. Различает малого типа гемоторакс, он локализуется в легочной системе. Тотального типа гемоторакс образуется как нарушение сосудистой функции. Осложнения тотального гемоторакса следующие:
- смерть;
- расстройства гемодинамики
Свернувшегося типа гемоторакс – следствие внутри плеврального кровотечения. Явление свертываемости при этом колеблется до пяти часов, имеет значение начальный период кровотечения. При патологиях коагуляции имеется риск развития свернувшегося гемоторакса.
Симптомы и признаки гемоторакса
Признаки гемоторакса напрямую зависят от следующих факторов:
- объем крови;
- целостность ткани легких;
- структуры средостения
Жалобы отсутствуют при наличии малого гемоторакса. Иногда возможно проявление следующих признаков:
- боль тупого типа;
- нарушение дыхания
Признаки нарушения функции дыхания, выраженные при сосудистых повреждениях. При этом признаки касаются следующих состояний больного:
- боль острая;
- иррадиация в спину;
- усиление болей;
- тахикардия;
- снижение давления
Проявлением тяжелого поражения являются следующие признаки:
- астения;
- головокружение;
- обморочное состояние;
- коматозное состояние
Признак травмирующего гемоторакса – перелом, его локализация различна. Происходит смещение отломков костей. Основной признак болезни – кровохарканье. При пальпации определяются симптомы:
- резкая боль;
- подвижность каркаса легких;
- эмфизема под кожей;
- гематомы
Свернувшегося гемоторакса признаки следующие:
- неприятные ощущения;
- умеренное расстройство дыхания
Последствием гемоторакса, протекающего длительно, является:
- фебрильная лихорадка;
- интоксикация;
- проявление кашля;
- секреция бронхов
Диагноз устанавливается благодаря применению диагностических методов, которые включают следующие мероприятия:
- проведение аускультации;
- проведение перкуссии;
- проведение пальпации
Причинами патологии являются:
- травма;
- отягчающий анамнез
Симптомы заболевания следующие:
- бледность кожи;
- влажность;
- гипотермия;
- выбухания промежутков между ребрами
Перкуссия позволяет определить скопление крови, обусловленное заболеванием. Звук при этом тупой, везикулярное дыхание отсутствует. Смещение сердечной тупости – признак левостороннего гемоторакса.

Чаще исход благоприятный при данном заболевании. Прослеживаются следующие признаки:
- сгустки крови рассасываются;
- образуется плевральный шварт
Но исход зависит от направленности терапии. Правильная терапия – залог благоприятного исхода. Неблагоприятный итог болезни следующий:
- инфекционный процесс;
- плевральная эмпиема;
- шок токсический;
- смерть
Гемоторакса диагностика
Чаще используют следующие диагностические методики:
- сканер;
- ультразвук;
- рентгеноскопический способ
Методика диагностики дополнительная:
- пробы;
- торакоцентез;
- мокроты анализ;
- метод биопсии;
- исследование бронхов;
- рентген грудины
Существуют определенные позиции тела при диагностике. Различают следующие позиции:
- латеропозиция;
- положение стоя
Кровотечение внутри плевры ведет к следующим признакам:
- структуры средостения смещаются;
- визуализация купола отсутствует;
- отсутствие структуры синуса
Спаечные изменения плевральной полости – синдром, обнаруживающийся в ходе рентгеноскопии.

Ограниченного гемоторакса признаками являются:
- поражение полей легких;
- затемнение легких
Признаки, выявляющиеся при рентгенографии:
- плевральная жидкость;
- объем крови
Показатели, возникающие вследствие затемнения грудной области:
- плевральное скопление крови;
- до двух литров объем крови
На ультразвуке обнаруживается скудное скопление крови. Диагностика подразумевает проведение:
- плевроцентез;
- аспирация
Показатель инфицированного гемоторакса – положительная проба Петрова. Инфекция требует проведения:
- бактериальные исследования;
- цитология
Торакоскопия – информативная методика, при этом диагностируется малый объем крови. Торакоскопию проводят при наличии показаний:
- ранение ножевое;
- плевроцентез;
- объем крови увеличенный;
- пневмогемоторакс
Противопоказания следующие:
- геморрагический шок;
- тампонада сердца;
- процесс облитерации
Терапия гемоторакса
Врачи, занимающиеся данным заболеванием:
- хирург;
- пульмонолог;
Своевременная диагностика – показатель успешного лечения. Имеет значение экстренная помощь. Требуется раннее лечение болезни, так как возможно бактериальное размножение. Развивается анаэробная флора.

Терапия малого гемоторакса:
- антибактериальные препараты;
- противовоспалительные средства
Должен обеспечиваться контроль рентгена. Срок рассасывания гемоторакса малого – две недели или один месяц. Применяют ферментные препараты, одним из них является Химотрипсин. Используют растворы для орошения:
- стрептокиназ;
- урокиназ
Обязательно обезболивание:
- кислородная терапия;
- инфузия внутримышечная;
- анальгин;
- реополиглюкин
Требуется госпитализация, больного помещают в стационар. Проводят диагностику инструментальную, определяют вариант терапии. Больной находится в положении «полусидя».
Требуется проведение медикаментозного лечения. Медикаментозное лечение включает применение следующих препаратов:
- коргликона раствор;
- мезатона раствор
Растворитель натрия хлорид при разведении данных медикаментов. Переливание необходимо при явлениях анемии, показание – кровотечение внутри плевры. Переливают следующие компоненты крови:
- масса эритроцитов;
- кровь цельная
Мероприятия противошоковые следующие:
- новокаиновая блокада;
- кислородный доступ;
- повязка антисептическая;
- инфузии
Для переливания используют следующие растворы
- кислота аскорбиновая;
- раствор глюкозы;
- гидрокортизон;
- кальция хлорид
Требуется обработка первичная, обрабатывают грудины полость. Проводят также:
- швов наложение;
- процесс гемостаза;
- ушивание
Показания для проведения мероприятий – проба. Обязательное условие – дренажная установка. Он локализуется в межреберье. Прекращение выделения жидкости – показание для удаления дренажа.
Плевроцентез – способ, используемый при крови удалении. Локализация – подреберье седьмое, местом пунктирования является. Обязателен ультразвука контроль. Назначение пункции плевральной:
- облегчение дыхательных расстройств;
- восстановление функций дыхания
Торакотомия – метод терапии свернувшегося гемоторакса. Проводят антисептические мероприятия. Торакоскопия – это также листков плевры разделение. Направленность реабилитации после операции:
- исчезновение последствий;
- спаечного процесса профилактика
- гимнастика;
- активность двигательная;
- плавание;
- ходьба
При открытой или же закрытой травматизации грудной части тела зачастую возникает такое осложнение как травматический гемоторакс – кровоизлияние в область плевры. Кровяная жидкость скапливается внутри после разрывов легочной материи, диафрагмы либо сосудов грудной клетки. Кровоизлияние между плевральными поверхностями иногда происходит при повреждении печени, сердца, селезенки. Объём излитой крови порой достигает 2 л и более.
Обширный гемоторакс сопровождается нарушением целости межреберных кровяных каналов, чуть реже повреждается аорта или другие крупные сосуды грудной части. Легкое сдавливается, органы смещаются в здоровую сторону, состояние прогрессирует, развивается травматический шок, дыхательная недостаточность. Из-за этого и вдобавок из-за обширной потери крови патология считается опасной для жизни, пострадавшему требуется неотложная помощь.
Какие существуют причины?
Травматизация является главной причиной гемоторакса. Такое случается при огнестрельных, ножевых ранах, дорожных катастрофах, природных катаклизмах, падении с высоких мест, переломах ребер, грудины вследствие сильного удара кулаком, тупым тяжелым предметом.
Другие причины менее распространены, но всё же встречаются:
- Рак легочной ткани, плевры, средостения;
- Деструктивные формы туберкулеза;
- Аневризма (расширение, затем разрыв ) грудной аорты;
- Легочный инфаркт;
- Сбои при свертывании крови – геморрагический диатез или же коагулопатия.
- хирургической операции на органах грудной области;
- дренажа полости между плевральными листками;
- взятия плеврального экссудата в лечебных и диагностических целях;
- постановки катетера на центральных сосудах.
Таким образом, скопление крови между плевральными поверхностями происходит по трем основным причинам: травматическим, патологическим, ятрогенным.
Виды патологии
При гемотораксе классификация выделяется в зависимости от объёма излитой крови, от течения заболевания, от локализации процесса.
- Кровотечение малой степени меньше 0,5 л;
- Средней степени от 0,5 до 1,5 л;
- Субтотальный гемоторакс – количество вылитой крови доходит до 2-х л;
- Тотальный haemothorax – больше 2 литров крови, кровь постоянно пребывает, заполняет всю плевральную полость.
Нарушение бывает с нарастанием симптомов либо со стабильным состоянием.
Деление по течению патологии:
- Спонтанный – происходит нечасто, кровь вытекает в плевральную полость спонтанно по неясным причинам;
- Свернувшийся гемоторакс – развивается после вмешательства хирургов, если пациенту вводят коагуляционные медикаменты. Свертываемость повышается, попав в полость, кровь сворачивается;
- Сочетанный вид – происходит в том случае, когда в плевральной полости начинает скапливаться не только кровяная жидкость, но и воздух. При гемопневмотораксе свободный газ и геморрагический выпот приводит к тому, что плевра выделяет серозный экссудат, кровь разжижается, накапливается;
- Травматический – возникает вследствие травмирования.
- Инфицированный;
- Неинфицированный.
Односторонний гемоторакс бывает при поражении одной из долей левого или же правого легкого. Двусторонний процесс характеризуется поражением обеих легких, состояние с неблагоприятным прогнозом, смерть наступает через 2-3 минуты после возникновения.
Проявление
При гемотораксе симптомы будут зависеть от объёма кровоизлияния, от смещения органов внутри, от сдавления легочной материи. Малый haemothorax , когда кровь накапливается в синусе, сопровождается лёгкой одышкой, незначительной болью в груди, усиливающейся при кашле.
Среднее и большое кровоизлияние вызывает сильнейшую резкую боль при дыхании, покашливании, ощущения иррадиируют в спину, плечо. Развивается общая слабость, давление крови падает, растёт поверхностное дыхание. Без лечения расстройства нарастают, боль усугубляется при малом движении. Потерпевший принимает позу вынужденно – сидячее или полусидячее положение.
Признаки гемоторакса при обширном кровоизлиянии такие же, как при внутреннем кровотечении:
- Частое сердцебиение;
- Головокружение до обморока, шока;
- Холодный вязкий пот;
- Сильная боль за грудиной;
- Анемия и бледность кожи.
При перкуссии в легких простукивается тупой звук, аускультативно прослушиваются слабые дыхательные шумы, которые могут внезапно прекратиться.
Если состояние развилось после перелома ребер и грудины, зачастую случается подкожная эмфизема, имеются гематомы мягких структур, при разрыве легочной материи пострадавший испытывает кровохарканье.
Травматическое скопление кровяной жидкости совместно с переломом ребер при пальпации создает резкую боль, выявляется маневренность реберного каркаса. Можно прослушать крепитационный звук на высоте вдоха, перкуторный тон глухой.
Свернувшийся гемоторакс вызывает сильные респираторные затруднения, одышку, жгучую боль в грудной области, нарушение дыхания.
В основном все признаки такие же, как при обычном гемотораксе, дополнительно наблюдаются симптомы скопления кровяных сгустков в плевральной области:
- Плевральный дренаж не функционирует;
- Эффект от плевральной пункции отсутствует;
- Дыхательная функция легких ограничена.
Если процесс инфицировался, клиника характеризуется сильным ознобом, вялостью, слабостью, возникают все признаки общей интоксикации – у пострадавшего появляется повышенная температура, развивается такое осложнение как эмпиема плевры (при гнойных плевритах).
Гемоторакс у маленьких детей и подростков
У детей проникающие раны встречаются нечасто, поэтому разрыв крупных сосудов в детском возрасте не характерен для гемоторакса. Однако патологическое состояние может возникнуть после повреждения межреберных артерий вследствие перелома грудины, ребер после падения. При этом давление быстро снижается. У ребенка до постановки торакостомы надо обеспечить доступ в вену, так как пункция плевральной полости при гемотораксе и резкое удаление крови усугубляет положение, что иногда приводит к остановке сердечной деятельности.
Когда у малыша после травмы грудной клетки развивается гипотензия, а симптомов кровотечения нет, следует подозревать гемоторакс.
Родителям нужно быть очень внимательными, при обнаружении затрудненного дыхания, хрипов на вдохе, бледной или же синюшной кожи следует приложить на грудную область холод и экстренно вызвать медицинскую бригаду. Такого ребенка госпитализируют в медицинское учреждение и проводят соответствующую реанимацию.
Как ставится диагноз?
Диагностика гемоторакса состоит из различных тестов, используются как лабораторные, так и инструментальные методики.

Какие исследования проводятся?
Пациенту делаются наиболее целесообразные из них:
- Рентген обследование;
- Ультразвуковое сканирование;
- Магнитно-резонансные и компьютерные способы томографической терапии;
- Бронхоскопия, совмещенная с биопсией тканей;
- Цитологический метод изучения мокроты для определения атипичных клеток;
- Плевроцентез (торакоцентез ) с проколом грудной стенки специальной иглой с последующими пробами Петрова и Ривилуа-Грегуара;
- Тест Петрова – определяет прозрачность крови, наличие инфицирования;
- Тест Ривилуа-Грегуара – выявляет признаки свертывания крови.
Иногда делается пункционная биопсия плевральной области, чтобы точно определить диагноз, а также в лечебных целях. Это доступное и легкое вмешательство при многих обстоятельствах сохраняет жизнь потерпевшему.
Видеоторакоскопия
Однако самым высокоинформативным способом считают торакоскопию. Этот метод диагностического обследования полости плевры проводится с помощью оптического прибора – торакоскопа – с присоединенным аппаратом для прижигания. Устройство работает на микросхемах, имеет высокое разрешение, картинка передается на экран монитора.

В современных условиях торакоскопию применяют не только в диагностических целях, аппарат позволяет выполнять полноценные хирургические операции.
Торакоскоп вводится непосредственно через грудную клетку, процедура позволяет дать оценку органов, которые расположены в полости плевры: лёгких, перикарда, средостения. Торакоскопия с успехом заменяет торакотомию, которая предполагает вскрытие грудной клетки.
Преимущества торакоскопии:
- Оптическая техника предоставляет возможность увеличивать отдельные структуры на мониторном экране;
- Меньше травмирует пациента, не так болезненна;
- После процедуры не требуется вводить больному наркотические анальгетики;
- По протяженности занимает меньше времени;
- Последствия и послеоперационные осложнения наступают в меньшем количестве;
- Сокращается срок госпитализации;
- Нет необходимости помещать пациента в реанимацию;
- Реабилитация проходит быстрее, на теле не остаются шрамы.
Несмотря на преимущества данного метода, торакоскопия проводится только при наличии серьезных показаний: ножевое ранение грудной области с проникновением, ранение крупных вен, артерий и органов средостения, больше 1 литра крови при проведении плевроцентеза, совмещённый гемо- и пневмоторакс.
Видео
Видео - свернувшийся гемоторакс
Оказание неотложной помощи и лечение
При гемотораксе первая помощь оказывается в следующей последовательности:- Вначале нужно позвонить в скорую помощь для вызова бригады медицинских специалистов;
- Придать потерпевшему положение полусидя или лежа с приподнятым головным концом;
- К месту ранения приложить холод: бутылку с ледяной водой, замороженный пакет из холодильника, холодный металлический предмет.

Помощь при гемотораксе совместно с пневмотораксом состоит в обязательном наложении герметизирующей повязки. Следует найти любой воздухонепроницаемый материал для герметизации раны (полиэтилен, кусок клеенки, резины, кожи ). Материал через салфетку прикладывается к ране, конструкция закрепляется повязкой, лейкопластырем, скотчем.
Потерпевшему необходимо обеспечить покой, дальше дожидаться прибытия скорой помощи. При невозможности вызвать медицинскую бригаду нужно своими силами в кратчайшие сроки доставить человека в медицинский или же диагностический центр либо в любое медицинское учреждение.
Лечебные действия
При гемотораксе лечение в стационарных условиях проводится консервативными и инвазивными (пункционными, оперативными) методиками.
Консервативный способ лечения включает:
- Введение коагулянтных препаратов – для остановки кровоизлияния;
- Восстановление объема кровоциркуляции – внутривенно вводятся компоненты крови, цельная кровь, замороженная плазма, эритроцитарная масса, белковые, солевые растворы;
- Предупреждение инфицирования излитой крови в полости плевры – для этого используют антивовоспалительные средства, а также препараты, действующие на широкий спектр микроорганизмов;
- Скорейшее рассасывание излившейся крови – выполняют инъекции специальных ферментов, разрушающих белок, иногда их вводят непосредственно в полость плевры.

Тяжёлая степень гемоторакса с нарастающими симптомами дыхательной недостаточности нуждается в экстренной эвакуации кровяных сгустков.
Это можно сделать двумя способами:
- При помощи плевральной пункции;
- С помощью торакоцентеза.
Эту врачебную манипуляцию проводит подготовленный специалист, прокол делается в шестом либо в седьмом межреберьи по задней подмышечной линии. Отсос крови производится шприцем или специальным отсосом . После этого полость промывается антисептическими растворами, водят антимикробные препараты, на место прокола накладывают стерильную повязку.
Терапия свернувшегося гемоторакса заключается в ранней и полной эвакуации кровяных сгустков из плевральной области. Это достигается путем пункции или дренирования на фоне лечения антибиотиками. Фрагментарный свернувшийся гемоторакс наиболее трудно диагностировать, поэтому применяется торакоскопия для диагностики, которая переходит в лечебные мероприятия.
Торакотомия
При отсутствии результата после торакоцентеза или же плевральной пункции проводят срочное вскрытие грудной клетки.
Виды торакотомии:
- Переднебоковая лежа на спине;
- Боковая – пациент лежит на здоровой стороне;
- По заднебоковой поверхности – пациента кладут на живот.

При простой торакотомии делается разрез между седьмым и восьмым ребром. При резекционной операции выполняют частичное удаление ребра (около 3 см ) для лучшего доступа в полость. Иногда массивное кровотечение служит показанием для широкого вскрытия, это дает возможность перевязать поврежденные сосуды или сделать пластику. Иногда для остановки кровотечения применяется техника удаления легкого по Куприянову.
После торакотомии плевральная полость дренируется, диаметр дренажа 2,5 см. Дренажная трубка удаляется только тогда, когда полностью прекращается выделение кровяной жидкости из полости . Все манипуляции проводятся с обязательным соблюдением правил асептики и антисептики.
Прогноз
Успех лечения зависит от характера травмирования либо заболевания, скорости потери крови, своевременности проведения лечебных мер. При малом и среднем неинфицированном процессе прогноз благоприятный. Гемоторакс со свернувшейся кровью имеет риск развития эмпиемы. Большая кровопотеря в один момент, сдавление обоих легких ведут к гибели пациента.
Среди осложнений можно выделить плевральные сращения, которые ограничивают подвижность диафрагмы. Таким пациентам в реабилитационный период рекомендуют заниматься плаванием, делать дыхательную гимнастику.