Мастит — самое частое осложнение раннего и позднего послеродового периода. Пик заболеваемости приходится на 1-2 неделю послеродового периода. На ранних стадиях заболевание не представляет угрозы для здоровья. Однако при несвоевременном лечении и при запущенных состояниях мастит представляет серьёзную опасность не только для здоровья матери, но и для здоровья малыша. Чтобы не доводить патологию до таких состояний, необходимо вовремя начать профилактические мероприятия, ещё при появлении первых симптомов.
Выбор варианта лечения
С медицинской точки зрения выделяют несколько вариантов мастита, течение которых представляет собой переход от более лёгких форм к более тяжёлым. В зависимости от формы и тяжести заболевания подбирается консервативная терапия и решается вопрос о целесообразности хирургического вмешательства.
Воспаление ткани молочной железы проходит следующие стадии:
- Серозное воспаление (наиболее лёгкая форма).
- Инфильтративный мастит.
- Абсцедирующий мастит (формирование грануляционного вала и пиогенной капсулы вокруг воспалённого участка).
- Флегмона молочной железы (распространение воспалительного процесса на всю мягкую ткань железы).
- Гангрена молочной железы (некроз и омертвение вследствие воспаления всей ткани молочной железы).
Лёгкие формы успешно поддаются консервативной терапии (лекарственные препараты и физиотерапия). Лечение более тяжёлых форм проводится исключительно на операционном столе. Таким образом, лечение мастита ведут консервативным или оперативным способом.
Лечение серозного и инфильтративного мастита
Это самые лёгкие варианты, лечение которых проводят исключительно консервативной терапией. Она подразумевает под собой проведение следующих мероприятий и мер:
- Регулярное сцеживание молока после каждого кормления. Сцеживание может быть ручным (при помощи массажа) или при помощи молокоотсоса. Грудное вскармливание мамочки должны продолжать в обязательном порядке, от искусственных молочных смесей отказываются даже в ночное время. Кормление осуществляют по первому голодному крику ребёнка, чтобы новорожденный высосал как можно больше молока.
- Молочной железе кормящие мамы должны придать возвышенное положение. Этого можно добиться с помощью специальных повязок или ношения специальных бюстгальтеров, которые поддерживают, но не давят на грудь.
- Кормящая мама с подтвержденным диагнозом серозного мастита должна пройти курс физиотерапевтических процедур (облучение железы ультрафиолетовыми лучами) или УВЧ-терапии.
- Показано введение антибактериальных средств с целью уничтожения патогенной микрофлоры. Препараты выбора – полусинтетические пенициллины и цефалоспорины, так как считается, что их метаболиты не попадают в грудное молоко.
- Для снижения лактации и уменьшения нагрузки на молочную железу применяют препараты, регулирующие секрецию гормона пролактина. Примером такого препарата являются таблетки «Парлодел». Прием ведут по следующей схеме: первые 3 дня по полтаблетки утром и вечером, затем по две таблетки два раза в сутки. После отмены лактация восстанавливается в нормальном режиме.
Важно помнить! При невозможности приёма антибиотиков и при выраженных болях, показана новокаиновая блокада. Для этого в 100-180 мл раствора новокаина разводят антибактериальное средство, и с помощью шприца содержимое флакона вводят в клетчаточное пространство, расположенное позади железы.
Лечение абсцедирующего мастита
В данном варианте лечение начинается с хирургической операции. Для этого делается разрез размером 5-6 см в месте наибольшего покраснения и болезненности. Ареолы соска и сами соски скальпель затронуть не должен, так как велик риск некроза соска и непроизвольного истечения молока в будущем.
Разрез делается в радиальном направлении. После рассечения тканей полость абсцесса санируют, промывают, освобождают от тяжей и перемычек ручным способом. Наглухо рану не ушивают, в полость заводят дренаж и тампоны для оттока гноя и воспалительной жидкости.
В послеоперационном периоде проводится общее лечение антибактериальными средствами, дезинтоксикационная терапия. На местном уровне проводят ежедневную смену повязок с применением антисептических мазей (Левомеколь, мазь Вишневского).
После спадания полости абсцесса кормящую маму отправляют на физиотерапевтические процедуры. Кормление грудью разрешено после полной отмены антибиотиков. Перерыв в кормлении зависит от вида антибиотика, в частности, от периода его полувыведения из организма женщины.
Лечение флегмонозного мастита
Данный вариант лечения более травматичен для кормящей мамы, восстановление лактации в будущем может не произойти, что представляет большую угрозу.
Лечение гангренозного мастита
При гангрене проводят ампутацию молочной железы по жизненным показаниям. Это довольно редкий вариант мастита, приводящий к экстренному удалению одной из грудей у кормящей мамы. Дальнейшее лечение проводят по общим правилам: показана детоксикация, антибиотикотерапия и иммунокоррекция. Вопрос о продолжении лактации решается индивидуально. После операции требуется косметическое замещение дефекта груди.
Видео от Елены Малышевой: Принципы лечения и основы профилактики мастита
Профилактика мастита у кормящих мам
Лучшее средство лечения – это профилактика. Защититься от заболевания молодым мамам можно и нужно. Для профилактики устраняются, по возможности, все факторы, которые могут повлечь за собой развитие мастита.
Основные меры по профилактике:
- Разработка сосков и их подготовка к кормлению на последних месяцах беременности. Данный метод профилактики позволяет снизить риск травмирования ареол и самих сосков во время кормления грудью. С этой же целью кормящим мамам показано ношение исключительно натурального хлопчатобумажного белья, которое не оставляет микротрещин после использования.
- Ещё один способ профилактики – гигиена молочной железы. Перед каждым кормлением грудь моют слабым мыльным раствором и сушат мягким махровым полотенцем. Ежедневно ареолы и соски обрабатывают антисептическими мазями для заживления трещин и других повреждений.
- Правильный режим вскармливания – основное правило профилактики. Новорожденного кормят по первому голодному крику, а не в техническом режиме (по часам). Так младенец больше высосет молока и выработает голодный рефлекс.
- Также для профилактики показано ежедневное сцеживание молока после каждого вскармливания, даже ночью, из той груди, откуда недавно кушал младенец.
- Для повышения сопротивляемости организма кормящей матери инфекциям, показана коррекция режима дня и рациона питания. Мама должна достаточно спать и отдыхать, кушать разнообразную пищу, максимально обогащенную витаминами и минеральными веществами. С этой же целью для профилактики мастита рекомендуются ежедневные прогулки на свежем воздухе и лёгкая гимнастика.
- При подготовке к беременности, во время вынашивания ребёнка и в послеродовом периоде женщина должна следить за своим здоровьем. Для этого устраняются очаги хронической инфекции, проводится профилактика возникновения острых инфекционных заболеваний.
Около 10-15% рожавших женщин сталкиваются с проблемой послеродового мастита. Заболевание не только вызывает характерную симптоматику, но и может приводить к развитию опасных осложнений. Своевременная диагностика и лечение позволяют полностью вылечить болезнь.
Что это такое
Послеродовым (лактационным) маститом называется воспалительный процесс, локализованный в тканях молочной железы, развивающийся во время лактации (кормления грудью) в течение послеродового периоде (обычно в течение 1-го мес. после родов). У первородящих женщин заболевание наблюдается в 2 раза чаще, чем у повторнорожавших. Заболеванию подвержены такие женщины:
- не соблюдающие гигиенические правила;
- страдающие от болезней кожи;
- болеющие сахарным диабетом;
- имеющие расстройства процессов обмена веществ;
- со сниженным иммунным ответом;
- у которых роды и послеродовой период протекали с осложнениями;
- с аномалиями развития железистых протоков внутри груди или имеющие аномалии строения соска;
- имеющие трещины или ранки на сосках;
- неправильно сцеживающие молоко.
Причины появления
Развитие заболевания связано с проникновением в организм инфекционного возбудителя бактериальной природы (не путать с вирусами и простейшими). В основном таким возбудителем является бактерия золотистого стафилококка, которая легко распространяется в окружающей среде, обладает способностью к массовому заражению и устойчивая к ряду антибиотиков. Изредка вызвать заболевание способны стрептококки, кишечные палочки, протеи. Отягощает заболевание сочетание грибной и микробной инфекции.
Заражение возбудителем происходит при контакте или пользовании вещами больного или носителя бактерии. При этом лица, у которых нет проявлений заболевания, более опасны, чем те, у кого видна симптоматика. Также заразиться можно в медицинском заведении, в котором присутствует внутрибольничная инфекция, выделяющаяся устойчивостью к медицинским препаратам.
Возбудитель проникает в организм через поврежденные кожные покровы, чаще всего – трещины на сосках. Распространяется через молочные протоки, мигрируя по ним (основной путь), реже – с током крови или лимфы. Благодаря специфическому строению железы (дольчатость, наличие множества протоков, обильное кровоснабжение и значительное развитие жировой ткани) внутри создаются оптимальные условия для размножения микроба и заражения близлежащих областей. По достижению пиковой популяции бактерии «дают о себе знать» проявлением характерной симптоматики.
В 80-90% случаев появлению мастита способствует застой молока (лактостаз). Нарушение выделения молока приводит к его застою в железе. Застоявшееся молоко подвержено сворачиванию и брожению. На фоне этого молочные протоки отекают, из-за чего появляются дополнительные препятствия для оттока молока. Таким образом, в железе создаются условия для беспрепятственного размножения микробной флоры. Для развития заболевания достаточно проникновения минимального количества бактерий.
Лактостаз — предмастит
Лактостаз, являющийся фоновой патологией для развития послеродового мастита, можно назвать предмаститом. Развивается он из-за закупорки выводящих молочных канальцев, что, из-за неподготовленности протоков, часто наблюдается у перворожавщих женщин.
Страдающая от застоя молока женщина жалуется на увеличение размеров груди, появление в ней уплотненных и увеличенных долек. При этом возможно повышение температуры от 37 до 39°С. Явление связанно с проникновением молока обратно. Редко наблюдается изменение цвета кожи (покраснение, посинение) и видимый отек груди. Характерным является облегчение состояния после сцеживания молока (исчезает боль, дискомфорт, увеличенные дольки уменьшаются, снижается температура).
В том случае, если застой молока не удалось устранить в течение 3-4 дней, развивается лактационный мастит, отличающийся характерной симптоматикой и требующий скорейшего лечения.
Классификация послеродового мастита
Существует несколько разновидностей классификации маститов, учитывающих характер течения заболевания, особенности самого воспаления в органе, расположение патологического процесса в железе, выраженность клинических проявлений.
Классификация по характеру течения. Согласно ей выделяют острый и хронический маститы. При заболевание развивается быстро, в течение нескольких дней, имеет выраженную симптоматику и при адекватном лечении проходит в сроке не более 4-6 мес. Хронический мастит характеризуется слабозаметным развитием, невыраженными или отсутствующими специфическими симптомами, из-за чего пациентки редко обращаются к врачу, длительным течением (от полугода и больше).
Послеродовой мастит способен «развиваться», т. е. переходить из одной стадии в другую, что существенно меняет особенности течения воспаления. Исходя из этого, выделяют такие формы мастита:
- Серозный.
- Инфильтративный.
- Гнойный.
- Абсцедирующий.
- Инфильтративно-абсцедирующий.
- Флегмонозный.
- Гангренозный.
Следующая классификация основывается на распространённости воспалительного процесса в толще тканей (классификация по расположению). Согласно ей выделяют такие маститы:
- подкожный (локализация воспаления – подкожно, но не в области соска)
- субареолярный (процесс локализован непосредственно под кожей соска)
- интрамаммарный (поражена собственно молочная железа)
- ретромаммарный (воспаление находится в толще жировой ткани, находящейся за самой железой)
- тотальный (поражаются все ткани груди).
По выраженности клинических проявлений (симптомов) выделяют мастит с выраженной симптоматикой и скрытую форму болезни, при которой симптомы не беспокоят женщину или болезнь протекает с незначительными проявлениями, из-за чего больная не обращается за медицинской помощью.
Симптоматика по стадиям
Изначально в железе развивается серозное воспаление – серозный мастит. Начинается на 1-3 неделе (редко позже) после родов. Для него характерно повышение температуры до 39°С, озноб, признаки интоксикации (слабость, головные боли, снижение трудоспособности и др.). Больная жалуется на тяжесть, а позже и боль в груди, в сопровождении с лактостазом. Грудь незначительно увеличена, цвет ее кожи – розовый или красный. Сцеживание болезненное, не приносящее облегчения. При ощупывании в железе выявляют уплотненные болезненные дольки, не имеющие четких границ. Без лечения процесс за 2-4 дня переходит на следующий этап – инфильтрацию.
При инфильтративном мастите женщина жалуется на сильный озноб, болезненность и напряжение в груди, сильные головные боли, слабость, бессонницу, потерю аппетита. В груди определяются плотные резко болезненные участки, склонные к слиянию, без участков размягчения. Размеры груди увеличены, цвет кожи – ярко-красный или ярко-розовый. Пальпируются (ощупываются) увеличенные и болезненные подмышечные лимфоузлы. Без лечения или при его безрезультативности через несколько дней развивается гнойное воспаление.
Для гнойного мастита характерно значительное ухудшение состояния больной, подъем температуры до 39-41°С. Отмечается озноб, потливость, побледнение кожи. Молочная железа резко болезненна, увеличена и напряжена, виден выраженный ее отек и краснота. При ощупывании обнаруживают большое болезненное уплотнение. Сцеживание молока затруднено, часто в молоке присутствуют гнойные массы.
При абсцедирующей форме в толще груди или в участке ареолы обнаруживают уплотнения тестоватой консистенции с участками размягчения – абсцессы. Реже их выявляют за тканью молочной железы. На этой стадии характерны проявления гнойного воспаления.
Для инфильтративно-абсцедирующего мастита (на практике встречается чаще всего из-за подавляющего количества обращений на этой стадии) характерно наличие значительного участка уплотнения с наличием в толще большого количества мелких очагов гнойного расплавления. Клиника сходна с гнойной формой, но выражена слабее.
При флегмонозной форме поражена большая часть молочной железы, отмечается гнойное расплавление ее тканей, переход воспаления на окружающие участки. Состояние женщины – тяжелое. Температура часто подымается до 40°С и выше. Грудь значительно увеличена, отечная, красная с участками посинения (цианозом), боль резкая, нестерпимая, на коже отмечаются выступающие вены. В тяжелых случаях возможно развитие шока.
Для гангренозной формы характерно особо тяжелое течение. Состояние женщины тяжёлое или очень тяжелое, возможно нарушение сознания. Температура свыше 40°С, сердцебиение учащено, пульс слабый. Грудь значительно увеличена, резко болезненна, отмечается выраженный отек и наличие участков некроза тканей, кожа груди бледная, местами синюшная или зеленоватая, могут быть пузыри. Молоко не отделяется, сосок втянутый. Лимфоузлы резко увеличены и болезненны. Состояние потенциально опасно для жизни.
Диагностика
Постановка диагноза базируется на сборе жалоб, анамнеза (истории развития болезни, жизни больной, родов) и осмотре пациентки. При наличии характерной симптоматики постановка диагноза не составляет труда. Во время осмотра оценивается форма, состояние груди, наличие выделений, их количество и характер. На ранних стадиях мастита и при абсцедирующей форме, для уточнения локализации воспаления, может потребоваться УЗИ груди.
Также проводятся лабораторные методы исследования: анализы крови (для подтверждения воспаления, косвенного определения формы возбудителя) и мочи, исследование молока и т.д. С целью точного определения возбудителя используется метод бактериологического посева – выделения из груди сеют на питательные среды и следят за ростом микрофлоры на ней. Также возможно проведение биопсии груди.
В некоторых случаях проводят исследование гормонального фона, определяют нарушения обмена веществ, проводят диагностику скрытых инфекционных болезней, определяют состояние иммунной системы.
Методы и способы лечения
На любой стадии заболевание требует скорейшего лечения. На ранних стадиях достаточно консервативной терапии (используются медикаменты), лечение гнойных воспалений – хирургическое с применением антибиотиков.
Так для лечения серозной формы достаточно регулярного сцеживания молока (минимум раз в 3 ч.). Инфильтративная форма требует применения антибиотиков, препаратов снимающих отек, улучшающих кровоток.
Гнойная, абсцедирующая, инфильтративно-абсцедирующая, флегмонозная и гангренозная формы требуют скорейшего оперативного лечения, промывания очага растворами антибиотиков, установки дренажей и т.д. При этом при гангренозной форме для лечения может потребоваться удаление груди. После оперативного вмешательства пациентке назначается длительный прием антибиотиков, препаратов, укрепляющих иммунитет и улучшающих обмен веществ, специальная диета.
Важно! Самолечение или лечение нетрадиционными способами может навредить здоровью. Поэтому, при наличии симптомов болезни, настоятельно рекомендуем обратиться за помощью к специалисту.
Профилактика
Для предупреждения развития послеродового мастита достаточно выполнять несколько правил:
- Носить удобное белье, желательно из натуральных тканей.
- Строго придерживаться правил личной гигиены.
- Следить за состоянием груди и особенно сосков, регулярно обрабатывать их, пользоваться специальными кремами.
- Придерживаться правил кормления грудью. Таким образом, минимизируется вероятность получения травм.
- Бороться с лактостазом. Кормить ребенка следует регулярно, исходя из его потребностей. Регулярное прикладывание к груди – лучшая профилактика застоя молока. Если после кормления в груди остается молоко, необходимо его сцедить.
- Регулярный осмотр у врача и обращение за медицинской помощью при наличии подозрений на заболевание.
Заключение
Послеродовой мастит является распространенным заболеванием, часто развивающимся на фоне лактостаза. Своевременное обращение за медицинской помощью позволяет вылечить болезнь в кратчайшие сроки. Для предотвращения развития лактационного мастита необходимо придерживаться привил личной гигиены и кормления грудью.
Лечение и профилактика послеродового мастита.
Уважаемые читатели! Повторно обращаем ваше внимание на то, что применение препаратов, указанных в статье, а так же методик лечения необходимо ОБЯЗАТЕЛЬНО согласовать с вашим лечащим врачом.
1. Что такое мастит.
Маститом называют воспаление тканей молочной железы, возбудителями которого являются микроорганизмы, чаще всего - стафилококки, реже - стрептококки. Пути распространения : трещины соска - лимфогенный путь; молочные протоки - галактогенный путь. Гематогенная инфекция распространяется крайне редко. Стадии мастита : лактостазная, серозная, гнойная. Гнойный мастит делится на такие формы: 1) инфильтративно-гнойный: диффузный, узловой; 2) абсцедирующий фурункулез ареолы, абсцесс ареолы, абсцесс в толще железы, абсцесс позади железы — ретромамарний; 3) флегмонозный (гнойно-некротический); 4) гангренозный.
В большинстве случаев мастит бывает односторонним. Послеродовой мастит начинается внезапным повышением температуры тела до 39 градусов и выше, иногда ознобом. Появляются боль в молочной железе, общее недомогание, головная боль, нарушаются сон и аппетит. Молочная железа увеличивается, в глубине ее прощупывается болезненный плотный участок, который не имеет выразительных границ. Иногда над пораженным местом бывает покраснение кожи. В зависимости от локализации очага различают ретромамарний, интерстициальный и субареолярный мастит , который соответствует расположению долек молочной железы. Воспалительный процесс приводит к закупориванию протоков молочной железы и к застою молока (застойный мастит , лактостаз), но воспалительный процесс может прекратиться на этой стадии и со временем женщина выздоравливает. Иногда же он прогрессирует. В таком случае развивается инфильтративный (серозный) мастит ; если инфильтрат нагнаивается, развивается гнойный мастит . В случае нагноения общее состояние больной ухудшается, нередко появляется озноб, температура тела приобретает ремитирующий характер, боль в молочной железе усиливается, в плотном инфильтрате образовываются очаги размягчения, кожа над ними гиперемирована, с синюшным оттенком. Ход гнойного мастита бывает тяжелым и продолжительным.
Консервативное лечение проводится только при серозном мастите : при тяжелых формах показано оперативное вмешательство. Послеродовой мастит нужно начинать лечить, как только появляются первые признаки заболевания. Гигиенический уход за молочными железами, техника кормления нуждается в надзоре медперсонала. Если существует угроза возникновения трещин сосков, рекомендуется кормить при помощи специальных накладок. Важным условием лечения является опорожнение молочной железы (тщательное сцеживание). Иногда пользуются молокоотсосом.
1) Антибактериальная терапия;
2) Оптимизация репаративных процессов эпителизации трещин сосков: актовегин, солкосерил, наксол, вулнузан и др.;
3) Уменьшение продукции грудного молока: бромкриптин, лизенил, вазобрал и др.
4) Уменьшение лактостаза: окситоцин, но-шпа и др.
5) Повышение иммунологической резистентности организма: анти стафилококковый гамма-глобулин, гамма-глобулин или полиглобулин, адсорбированный стафилококковий анатоксин, гипериммунная антистафилококковая плазма и др.
6) Уменьшение явлений интоксикации: общее количество растворов должна быть ЗО мл/кг/сут. При повышении температуры на каждый градус количество вещества увеличивают на 5 мл/кг/сутки. На фоне инфузионной терапии вводят мочегонные препараты: фуросемид, верошпирон и др.
7) Уменьшение аллергического компонента - антигистаминные препараты. Для уменьшения лактостаза выполняют: электрофорез прокаина 2% раствор в 70 градусном спирте; ультразвуковое влияние на молочные железы; электромагнитные волны сантиметрового диапазона.
3. Основные принципы лечения мастита.
Успех лечения послеродовых инфекционных осложнений имеет место, если определяется ранняя и своевременная диагностика осложнения, адекватная и соответствующая возбудителю, начинается антибактериальная терапия и терапия комплексная для поддержки организма. Решающее значение имеет хирургическая санация септического очага, которым является матка.
1. Хирургическое вмешательство главного источника инфицирования - экстирпация матки с удалением маточных труб и дренированием брюшной полости. Чаще проводят нижнесерединную лапаротомию. Культю влагалища не нужно зашивать, целесообразно наложить только П-образные швы на углы маточных сосудов, что повышает эффективность. Дренирование проводят через культю влагалища, а также через два контрапертурные отверстия в передней брюшной стенке. Справа дренаж вводят из-под печеночного пространства через боковую поверхность брюшной стенки (3-4 см выше от пупка, на 10-12 см вправо от него). Слева дренаж выводят из малого таза, через боковую поверхность брюшной стенки над крылом клубковой кости сзади от ее передневерхней ости. Брюшную полость дренируют толстыми (не менее 1 см в диаметре) резиновыми или хлорвиниловыми трубками с боковыми отверстиями. Дренажные трубки на передней стенке фиксируют к коже, а в культе влагалища - непосредственно к культе и к коже большой половой губы. Боковые дренажи удаляют сразу после установления перистальтики. Дренаж, выведенный через культю влагалища, может функционировать до шести - восьми суток послеоперационного периода. Через дренажи проводят: закрытый послеоперационный лаваж, перитониальний диализ, программированную релапаротомию (выполняют ее каждые 24 часа на протяжении 6-7 суток, а потом каждые 48 часов) соответственно скорости распространения инфицирования и его стадии.
2. Антибактериальная терапия. Решающим фактором является рациональный выбор антибиотиков. Антибактериальную терапию целесообразно проводить, когда известен вид возбудителя, но это будет не раньше 48 часов. Поэтому до идентификации возбудителя назначают эмпирическую антибиотикотерапию, которая влияет на гр /+/ аэробов, гр /-/ аэробов и анаэробов.
Монотерапия
1) Цефалоспорины 1-ого поколения (цефазолин, цефалотин, цефадроксил, цефаликсин и др.) или цефалоспорины 2-ого поколения (цефаклор, цефамандол, цефокситин, цефуроксим, цефотетан и др.) соединяют с аминогликозидом и метронидазолом.
2) Аминогликозиды 2-ого поколения (гентамицин, тобрамицин) или 3-ого поколения (амикацин, нетилмецин).
3) Метронидазол (метрогил, трихазол, флагил, ефлоран).
1) Назначают только цефалоспорины 3-ого поколения (цефтриаксон, цефтазидим, цефепин, цефпиром) или только карбопенемы (тиснам, меронем). Повышение эффективности лечения больных можно выполнить, применяя эндолимфатическую антибиотикотерапию, которая дает возможность быстро создать оптимальные концентрации лечебного вещества с обеспечением максимального контакта с микроорганизмами, патогенами в местах их наибольшего накопления. Катетеризацию лимфатического сосуда нужно проводить на стопе. Сосуды обнаруживают с помощью окраски индигокармином, который вводят в первый межпальцевой промежуток на стопе. Антибиотики и препараты метронидазолу целесообразно вводить с помощью дозатора "Лшеомат" или "Инфузомат" со скоростью 0,3 мл/мин. Из антибактериальных препаратов для эндолимфатического введения отдают предпочтение амикацину (300 мг), далацину С (300 мг), бруламицину (40 мг) или гентамицину (40 мг), которые вводят с метрагилом (250 мг) (приводятся одноразовые дозы). После каждого введения катетер пломбируют гепариновой заглушкой и оставляют в лимфатическом сосуде для следующих введений. Эндолимфатическое введение антибиотиков нужно проводить дважды в устки на протяжении пяти - семи суток.
3. Инфузионная терапия:
а) регуляторы водно-солевого обмена и КЩР: лактосол, раствор калия хлорида, натрия бикарбоната, глюкозы и др.;
б) плазмозаменители - реополиглюкин, инфузол, стабизол, альбумин, свежезамороженная плазма, нативная плазма и др.;
Соотношение коллоидов к кристалоидам как 1:2 или 1:3.
4. Повышение резистентности к возбудителю. Много исследований на современном этапе указывают, что при похожей степени тяжести возможны разнообразные по характеру нарушения иммунитета. Поэтому стандартного метода имунокорекции и имуномодуляции не существует. Их можно проводить только на основе лабораторных исследований.
5. Антигистаминные препараты : супрастин, димедрол и др.
6. Гормональная терапия - вводят глюкокортикоиди в больших дозах: гидрокортизон, преднизолон.
7. Кардиотонические и кардиостимулирующие препараты : сердечные глюкозиды, d-адреномиметики, кокарбоксилаза и др.
8. Форсирование диуреза : лазикс, манитол.
9. Антикоагулянтная терапия .
10. Спазмолитические вещества .
11. Витаминотерапия - витамин. Е, витамины группы В. При интенсивной терапии вследствие назначения больших доз терапевтических препаратов кормление новорожденных грудью на время лечения нужно прекратить.
4. Средства профилактики:
Направления и мероприятия до родов:
Повышение сопротивляемости организма женщины;
Санация эндогенных источников инфекции;
Обучение будущей матери правилам кормления ребребенка и подготовки молочных желез к кормлению.
Направления и мероприятия после родов:
Предотвращение возникновения трещин сосков, их лечение;
Профилактика мастита является достаточно важной проблемой послеродового периода, поскольку каждая пятая женщина перенесла состояние лактостаза и мастита в первый год грудного вскармливания. Для выработки тактики предупреждения развития этой патологии важно четко понимать причины и механизм развития воспалительных заболеваний молочных желез в период лактации.
Читайте в этой статье
Причины возникновения мастита у молодых мам
По печатным работам разных авторов, мастит поражает от 3% до 10% кормящих женщин. Подобный разброс статистических данных является следствием отсутствия четких критериев заболевания. Разные медицинские школы вкладывают в понятие “мастит” достаточно расплывчатую клиническую картину – от отека и болей в молочной железе до гнойного абсцесса и сепсиса. Некоторые авторы даже изобрели термин “пуерперальный мастит” и относят сюда любые воспалительные процессы в молочных железах в период беременности, лактации и отлучения ребенка от груди.
Ведущие специалисты совершенно четко разделяют лактостаз, который может не перейти в мастит, и лактационный мастит, характеризующийся гнойными воспалительными процессами в молочных железах.
Однако эти патологические процессы достаточно взаимосвязаны, поэтому меры профилактики мастита также в первую очередь распространяются на возникновение клиники лактостаза.
Предотвращение лактостаза
Одной из основных причин возникновения лактостаза и мастита является механическое повреждение соска и ареолы. Сюда относят ссадины, трещины и язвы сосков, непроходимость молочных протоков в области соска и т.д. Обычно подобные патологические процессы являются следствием неправильного прикладывания младенца к груди, нарушением техники кормления и отсутствием правильного ухода за молочными железами.
При возникновении болевого синдрома и отека соска и всей груди успешное грудное вскармливание остается под большим вопросом. По данным различных авторов, первые увеличивают угрозу прекращения кормления ребенка грудью в 12 — 15 раз. Травма сосков и ареолы возникает у трети всех кормящих в первый месяц лактации.
При подобных процессах высока вероятность проникновения патогенных микробов и бактерий в молочную железу через трещины и раны соска. Это приводит к развитию гнойного воспаления молочной железы, что может потребовать специфического и даже оперативного лечения.
Меры профилактики мастита тут выходят на первый план, так как в большинстве случаев микроорганизмы переходят в организм женщины от медицинского персонала или родственников. Но и личная гигиена играет значительную роль в развитии патологического процесса. Отсутствие тщательного ухода, обработки рук может привести к инфицированию соска или ротика младенца, и, как результат, — ко вторичному инфекционному поражению молочной железы.
Справедливости ради следует отметить, что мать редко является источником инфицирования ребенка, так как антитела к микробам матери уже переданы в организм младенца с плацентарным кровотоком. Кроме того, с молоком ребенок при каждом кормлении получает новую порцию антител.
Патогенная микрофлора
Стоит также сказать несколько слов о микробной флоре кормящих женщин. Роль внешней инфекции в развитии мастита до сих пор не определена. По данным исследований, количество патогенных микроорганизмов в молоке женщины практически не зависит от проводимой антибактериальной терапии, при этом возникновение воспалительного процесса в молочной железе не связанно с наличием бактерий в организме женщины. Проводятся исследования по изучению влияния стафилококков и грибов на возникновение мастита. В любом случае, соблюдение норм личной гигиены в период грудного кормления является отличной профилактикой возникновения мастита.
Что нужно знать о механизме возникновения мастита у кормящей женщины
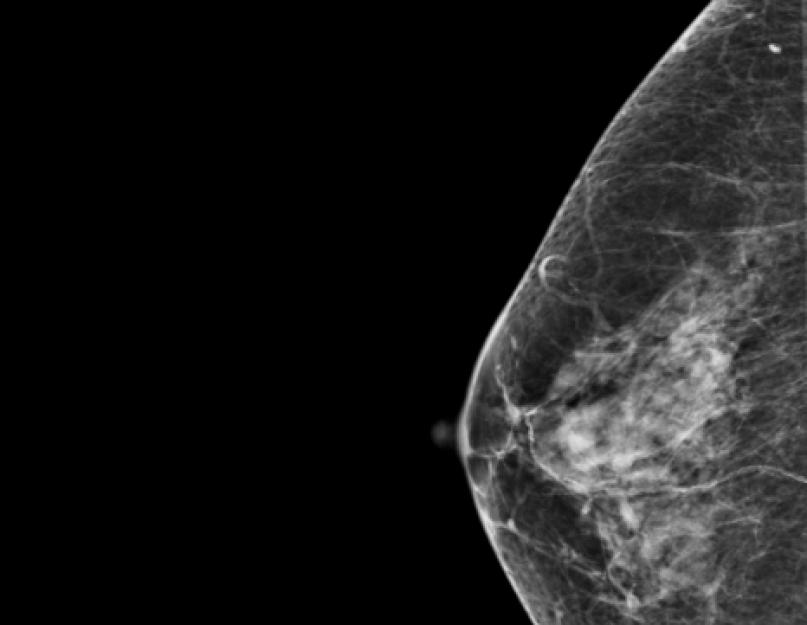
 Мастит на маммограме
Мастит на маммограме
Патологические процессы в молочной железе развиваются по типу каскадной реакции. Любая трещина или эрозия соска, возникшие вследствие нарушения техники кормления ребенка, вызывают отек груди и болевой синдром. Именно боль препятствует полному опорожнению молочной железы младенцем. Помимо болевого синдрома, причинами возникновения застоя в молочных железах могут стать:
- механическое сдавливание женской груди узким нижним бельем;
- провисание молочной железы под собственным весом;
- привычка женщины спать на животе;
- плохое сцеживание всех четырех квадрантов грудной железы и вялый аппетит ребенка;
- неправильное положение матери и младенца во время грудного вскармливания;
- патологически повышенная лактация.
Плохое опорожнение молочной железы приводит к застою в молочных альвеолах. Застой молока способствует повышению давления внутри молочных протоков и приводит к выбросу в ткани молочной железы различных ферментов, которые способствуют возникновению асептического воспаления в женской груди с наличием отека и выраженного болевого синдрома (мастита).
Этот процесс еще больше усложняет отток молока из участков молочной железы, вовлеченной в процесс. Молоко у женщины становится вязким и густым, жидкая составляющая переходит в клеточное пространство, а процентное содержание калия и натрия резко повышается.
Лактостаз переходит в мастит в течение 3-5 дней. Если к процессу воспаления молочной железы присоединяется инфекционный фактор, высока вероятность развития гнойного мастита с участками абсцесса ткани женской груди.
Профилактика мастита
Поскольку основной причиной развития мастита при кормлении ребенка является лактостаз, самым важным этапом профилактики будет частое и эффективное опорожнение молочных желез. Для этого первые несколько сеансов кормления должны проходить под контролем медицинского работника, который укажет женщине на основные ошибки при грудном вскармливании и определит причину возможного возникновения лактостаза.
Сцеживание
Одновременно медсестра или врач обучают молодую маму приемам , так как проводить процедуру требуется один раз в 2 часа. Самой распространенной ошибкой персонала лечебных учреждений является отсутствие просветительной работы по грудному вскармливанию. Медики предпочитают самостоятельно провести однократное сцеживание, не затрудняя себя разъяснительной работой. Неумение женщины правильно сцедить грудь и приводит к возникновению маститов.
Техника сцеживания не должна приносить боли женщине, поскольку болевые ощущения во время процесса свидетельствуют об ошибках выполнения опорожнения молочной железы. Частота проведения этого процесса также должна быть согласована с лечащим врачом, так как слишком интенсивное сцеживание приводит к гиперлактации и излишкам молока в молочной железе, что само по себе является .
Подобные проблемы выходят на первый план, если лактостаз возникает в домашних условиях. При этом родственники кормящей мамы лечат застой в молочных железах массажем груди и согревающими компрессами, что в большинстве случаев приводит к возникновению гнойного мастита и, как результат, оперативному вмешательству.
С первого дня после родов необходимо объяснить молодой маме, как правильно прикладывать ребенка к груди в разных позициях, механизм безопасного опорожнения молочных желез, технику сцеживания. Требуется довести до сведения кормящей женщины необходимость придерживаться гигиенических правил обработки рук и молочных желез, режима питания и отдыха. Специалисты должны помочь кормящей матери подобрать подходящее нижнее белье и рекомендовать максимально избегать различных .
Врач женской консультации еще во время беременности должен рассказать женщине о возможном появлении лактостаза или мастита, эти сведения помогут молодой маме и ее семье не испугаться проявлений застоя в молочных железах, а своими действиями не допустить перехода простого лактостаза в гнойный мастит.
Мировая практика свидетельствует, что при наличии соответствующих знаний про лактостаз и мастит, доверительные отношения женщины со своим лечащим врачом и квалифицированной и своевременной помощи роженице в первые несколько дней после родов, явления застоя в молочных железах встречаются крайне редко, а их проявления совместными усилиями врач и женщина счастливо преодолевают.
Главной профилактикой мастита в период кормления грудью должна стать санитарно-просветительная работа медицинского персонала с беременными женщинами и молодыми матерями. Основную роль по обучению профилактики мастита берут на себя женская консультация, родильный дом и патронажная сестра на первом этапе нахождения женщины дома. Преемственность в работе данных служб является главной профилактикой мастита.
Мастит (заболевание, которое также называют «грудницей») чаще всего развивается у женщин в лактационный период. Однако бывает так, что маститом страдают нерожавшие женщины, а в редких случаях — даже мужчины. Данный недуг характеризуется воспалительным процессом в молочной железе. Если сразу не предпринять мер по лечению, можно дотянуть до оперативного вмешательства.
В 90 % случаев мастит диагностируется у кормящих мамочек. Статистика указывает на то, что заболевание возникает у 16 % молодых мам и у 74 % первородок. Чтобы не попасть в это число, необходимо знать о методах профилактики мастита. Разберемся подробнее, что это за болезнь, и что нужно предпринимать, чтобы ее избежать.
Причины мастита
Более распространен лактационный мастит. Об этиологии, лечении, профилактике этого недуга должно быть известно каждой женщине. Чаще всего причиной воспаления молочной железы служит инфекция. В 90 % случаев возбудитель — золотистый стафилококк, также вызывают мастит стрептококк, кишечная палочка. Возбудитель легко проникает в молочную железу через трещины в сосках, а также через очаги, которые присутствуют при тонзиллите хронической формы или пиелонефрите. При здоровой иммунной системе организм легко справляется с незначительными инфекциями. Однако при снижении иммунитета сил на борьбу с возбудителями нет. Роды для организма — это сильный стресс, все силы направлены на восстановление. Немудрено, что очень часто после родов у женщин развивается мастит, когда даже малейшее проникновение возбудителя вызывает воспаление. Профилактику и лечение мастита очень важно проводить своевременно, чтобы не было осложнений.
Проникшая извне инфекция распространяется по молочной железе, по лимфатическим протокам. Есть вероятность попадания возбудителей с лимфой и кровью из удаленных инфекционных очагов, например тех, что локализуются в органах мочеполовой системы.
Для развития заболевания в молочной железе очень часто создаются благоприятные условия, в частности, это случается тогда, когда происходит застой молока — лактостаз. Застоявшееся молоко в грудных протоках — отличная среда для размножения бактерий, ведь оно содержит столько питательных веществ.
В каких случаях возникает лактостаз? Если ребенок не высасывает из груди все молоко, а мамочка не сцеживается, оно застаивается, в результате на протяжении 3-4 дней зреет благоприятная среда для развития патогенной микрофлоры, и начинается мастит. Высока вероятность заболевания у женщин с сосками неправильной формы, а также у тех, кто не соблюдает гигиену и игнорирует профилактику мастита.
Рассматриваемый нами недуг зачастую сопровождают ожирение, сахарный диабет, инфекционные заболевания, трудный восстановительный период после родов.
Лактационный мастит
Лактационный мастит, возникающий у кормящих матерей, имеет несколько стадий, причем одна может переходить в другую. Чтобы этого избежать, нужно вовремя проводить профилактику и лечение мастита.
Первый этап — серозный . Температура тела у женщины резко повышается, грудь значительно увеличивается и опухает. При касаниях возникают боли. Если не начать своевременное лечение, недуг перейдет в острую форму. Тогда температура достигает 39 градусов, возникает сильный озноб, налицо признаки интоксикации (головная боль, недомогание). Грудь тяжелая, цвет покровов становится красным, женщину мучают постоянные боли. Сцеживание молока доставляет сильный дискомфорт, при этом облегчения процедура не приносит.

Если не остановить развитие заболевания, перерастает в инфильтративный . На этом этапе больную лихорадит, грудь еще больше опухает, боли не прекращаются, даже если не дотрагиваться до груди. Состояние организма очень тяжелое. Женщина страдает бессоницей, отсутствием аппетита, головные боли усиливаются, общая слабость еще более выражена. При анализе крови обнаруживается повышенный уровень лейкоцитов. Также присоединяются боли в подмышках (в лимфатических узлах). Вот что ожидает тех, кто несерьезно относится к профилактике лактационных маститов. При инфильтративной стадии необходимо прекратить кормление ребенка, так как в молоке может накапливаться гной.
Третья стадия мастита — гнойная . Температура может достигнуть 40-41 градусов. Появляется потливость, полностью отсутствует аппетит. Грудь еще более отекает и болит. Сцеживание становится очень болезненным, молоко при этом выходит в минимальных порциях с примесью гноя.
Хуже этого состояния может быть только абсцедирующий мастит. Начинается абсцесс ореолы и фурункулез, на груди образуются гнойные полости.
Также мастит может перерасти в флегмонозную стадию, когда ткани молочной железы буквально расплавляются, поражаются соседние ткани. На этой стадии часто возникает септический шок.
Чтобы избежать подобных проявлений, необходимо вовремя предпринимать необходимые меры. Диагностика и профилактика маститов играют важную роль в сохранении здоровья женщин.
Нелактационный мастит
Данный вид заболевания встречается довольно-таки редко - только в 5% случаев. Причиной нелактационного мастита может стать травма, сдавливание молочных желез, какие-либо гормональные сбои, произошедшие в организме. Недуг в свою очередь подразделяется на фиброзно-кистозный, плазмоклеточный, острый нелактационный. Профилактика мастита в данных случаях будет отличаться от мер, предпринимаемых при лактационном.
Плазмоклеточный мастит диагностируется довольно редко. Чаще его можно наблюдать у женщин, которые много рожали. Симптомы напоминают рак молочной железы, но нагноения отсутствуют.
Фиброзно-клеточный мастит встречается у женщин от 30 до 60 лет. Основная причина заболевания — сбой в работе эндокринной системы. Боль ощущается в обеих молочных железах, при этом воспаление бывает редко.
Острый нелактационный мастит может быть вызван повреждениями жировой ткани груди. Иногда недуг развивается у женщин, которые резко сменили климатические условия.

Срочные меры при выявлении мастита
Часто воспалительные процессы в груди происходят из-за застоя молока, поэтому первым действием при профилактике и лечении мастита является сцеживание до последней капли. При лактостазе не следует прекращать кормления грудью, оно помогает оттоку из молочных желез, а также сокращает объемы застоев. Если инфекция отсутствует, после сцеживания происходит рассасывание застоя. Женщина чувствует облегчение, начальные симптомы мастита исчезают.
Если произошло инфицирование, недуг нужно лечить только под наблюдением врача, обычной профилактики мастита будет недостаточно. Только хирург способен отличить мастит от лактостаза и определить гнойную форму. Чаще всего женщине назначаются антибиотики, курс физиолечения, при этом грудное вскармливание приходится прервать. Если выявлена гнойная форма мастита, физиотерапевтические процедуры должны быть отменены. Срочно требуется хирургическое вмешательство. Гнойник вскрывается, очищается и промывается. В дальнейшем лечится как открытая гнойная рана. Чтобы не допускать подобных неприятностей, гораздо проще узнать, какие меры профилактики мастита существуют, и придерживаться всех рекомендаций.

Медикаментозное лечение
Мастит — довольно серьезное заболевание, но, несмотря на это, при своевременном вмешательстве лечение проходит весьма успешно и быстро. Проведение профилактики мастита позволит избежать недуга, но если все же вы заметили первые признаки заболевания, немедленно обращайтесь к доктору - он примет решение о способах лечения.
Диагностика включает в себя посев молока на проверку стерильности и общий анализ крови. Лечение начинают, не дожидаясь результатов анализов (они помогут в дальнейших мероприятиях). До полного выздоровления от грудного кормления лучше на время отказаться, ведь в организм ребенка могут проникнуть с молоком возбудители инфекции, а также компоненты лечебного препарата.
Основой в лечении любого мастита является антибактериальная терапия. Доктор должен подобрать именно тот препарат, который оказывает максимально негативное воздействие на возбудителя. Концентрация действующего вещества в тканях должна быть высокой, тогда лечение будет наиболее эффективным. Препараты могут вводиться внутривенно, внутримышечно, допустимо использование таблеток. В зависимости от стадии и формы заболевания курс лечения может продлиться от 5 до 14 дней. Все это время молоко необходимо сцеживать каждые три часа. Помогут препараты, снижающие лактацию. Лечение мастита и профилактика заболевания очень быстро приносят положительные результаты. Если симптомы исчезли раньше прохождения полного курса, не прекращайте прием лекарства, иначе возможен рецидив. В случае когда терапия не принесла облегчения, и мастит переходит в более сложную стадию, возможно, потребуется хирургическое вмешательство.

Профилактика послеродового мастита
Избежать коварного мастита — не такая уж сложная задача. Прежде всего каждая женщина во время беременности и кормления ребенка грудью должна соблюдать элементарные правила гигиены. Также к профилактическим мерам можно отнести:
- регулярное сцеживание при лактации (важно не давать молоку застаиваться в протоках);
- незамедлительное лечение любых повреждений, которые появились на груди, особое внимание уделяется соскам;
- срочное обращение к доктору при любых подозрениях на мастит;
- полноценный сон и сбалансированное питание;
- избегание стрессовых ситуаций, волнений, которые негативным образом сказываются на защитных реакциях организма, иммунитете.
Профилактика маститов в послеродовом периоде — основа здоровья кормящей матери.
При первых симптомах облегчить состояние помогут средства народной медицины, но не затягивайте с походом к врачу. В зависимости от стадии болезни борьба с маститом займет не более 1-2 недель.

Гигиена
Основные меры профилактики послеродового лактационного мастита в основном сводятся к предупреждению образования различных трещин сосков, своевременному лечению микротравм. Очень важно вовремя сцеживать до конца молоко и соблюдать правила личной гигиены. Ежедневно необходимо правильно обмывать грудь, для этого нужно использовать теплую воду с мылом. Ареолу и соски рекомендуется протирать раствором соды (1 ч. л. на стакан кипяченой воды).
Чтобы предотвратить попадание в организм ребенка микроорганизмов, первые капли молока нужно сцедить.
Также профилактика послеродового мастита подразумевает использование разных защитных средств. Обязательно после каждого кормления необходимо смазывать ими соски - это поможет предупредить развитие ранок и трещин. Перед кормлением при помощи детского мыла и воды защитное средство нужно тщательно удалить. Можно использовать народные средства, которые помогают быстро заживлять трещины на сосках.
Правильное кормление и сцеживание
При профилактике мастита большой упор делается на правильный процесс грудного вскармливания. Чтобы процесс кормления продолжался столько времени, сколько это необходимо ребенку, при этом не вызывал неприятных ощущений, меняйте положение крохи. Нужно при этом следить, чтобы давление на ареолу и сосок распределялось равномерно, были задействованы все участки. Прикладывайте малыша правильно к груди. В том случае, если после кормления ребенок не выпускает грудь, прижимает, можно слегка зажать его носик - он сам вытолкнет сосок.
Затем, следуя требованиям профилактики мастита после родов, обязательно нужно сцедить остатки молока до последней капли. Если железы загрубели, рекомендуется использовать молокоотсос.
Как правильно сцедить молоко вручную
Руки обязательно нужно вымыть детским мылом. Сверху от ареолы расположите большой палец, снизу - безымянный и указательный, отступив примерно 3 см от соска. Уверенными, но аккуратными движениями грудь нужно сжать пальцами, немного вдавливая внутрь, после этого пальцы направить вперед, к соску. В этот момент должно появиться молоко. Движения эти повторять до полного облегчения в молочной железе. Не нужно себя жалеть, уверенно нажимайте на грудь. В первый раз возможны болевые ощущения. Если процесс происходит правильно, молоко брызжет струйками, а не выделяется каплями. Следите за техникой движений, пальцы не должны зажимать сосок - это его травмирует. Если кожа сильно увлажняется, протрите ее сухой пеленкой или салфеткой. Каждой молодой маме еще в роддоме доктор должен рассказать о технике сцеживания. Если все-таки есть какие-то вопросы, не стесняйтесь их задавать своему гинекологу.
Сцеживание при помощи молокоотсоса
Современные молокоотсосы - отличные помощники молодым мамочкам. С их помощью легко и просто можно сцедить лишнее молоко из груди. На рынке представлено множество моделей, выбрать подходящую именно вам не составит большого труда. Подготовка к процедуре будет такой же, как к ручному сцеживанию. Прибор должен быть стерильным. К каждому молокоотсосу всегда прилагается инструкция по использованию.
Какими будут основные правила по технике сцеживания? Воронку прибора всегда нужно располагать таким образом, чтобы сосок оказался посередине. Кожа должна быть сухой, чтобы обеспечить создание вакуума при плотном прилегании. Далее действия зависят от модели прибора: нужно нажимать ручку поршня, сжимать грушу или помпу (в ручных молокоотсосах) или включить кнопку (в электроприборе). ПРи эксплуатации ручных моделей требуется постоянная механическая работа - ритмичные нажатия помпы, ручки или груши. Электроприборы откачивают молоко сами, но здесь необходимо контролировать процесс и отрегулировать прибор под себя. Поток молока должен быть активным, равномерным.
В конце сцеживания струйка постепенно переходит в капельки. Грудь должна стать легкой и пустой. Сам процесс сцеживания не должен вызывать дискомфорта. Это возможно только в первые минуты при использовании механической груши, помпы. После процедуры сцеживания обязательно сразу же нужно простерилизовать молокоотсос.
Оставьте грудь открытой ненадолго, пусть остатки молока просохнут на воздухе. Белье меняйте ежедневно, используйте гигиенические вкладыши для кормящих, которые вставляются в бюстгальтер. Если в груди чувствуется уплотнение, аккуратно массируйте грудь, «разгоняйте» его.

Берегите грудь!
Чтобы не стать жертвой послеродового мастита, профилактику нужно проводить обязательно, а все правила соблюдать неукоснительно. Обязательно держите грудь в тепле. При маститах и лактостазе даже небольшое переохлаждение способствует развитию различных осложнений. Не рекомендуется перетягивать или перебинтовывать грудь. При затрудненном кровообращении застойные явления только нарастают. Современные медики утверждают, что кормить ребенка не нужно по часам, лучше это делать по требованию. Так риски возникновения лактостаза и мастита значительно уменьшаются. При кормлениях по часам молоко застаивается в протоках. Свободное кормление улучшает качество жизни как матери, так и ребенка. Мама здорова, а малыш всегда спокоен и сыт. Придерживаясь рекомендаций по профилактике маститов у женщин, можно избежать коварного заболевания и радоваться материнству и возможности выкармливать здорового малыша.

Народные рецепты для лечения мастита
Если все-таки мастит или лактостаз начал проявлять себя, облегчить симптомы заболевания помогут народные средства. Однако это не освобождает вас от похода к доктору, одними бабушкиными средствами здесь не обойтись, необходимо уничтожить возбудителя.
Какими средствами и народными рецептами при данных патологиях пользовались наши предки: Перечислим наиболее популярные способы:
- Облегчают состояние больной при лактостазе и мастите медовые лепешки. Готовят их из равных пропорций меда и муки. Они помогают рассасывать уплотнения.
- Уменьшит жар, облегчит состояние свежий лист капусты, лопуха или мать-и-мачехи. Листья предварительно необходимо обдать кипятком. Можно нанести мед или сметану. После этого зафиксировать компресс на груди плотной повязкой, не рекомендуется использовать пленку. Воспаленное место должно дышать.
- Рекомендуется прикладывать к больному месту чайный гриб, а сверху накрывать бумагой. Компресс нужно делать перед сном в течение недели.
- Помогает от мастита печеный лук с медом, его также прикладывают в качестве компресса. Можно использовать инжир: перед применением его распаривают в молоке.
- Для растирания груди приготовьте настойку из японской софоры: в соотношении ½ залейте бобы растения водкой. Настаивать нужно три дня в темном месте. Настойку процедить, она готова к применению.
- Облегчит состояние кашица из рисового крахмала. Интенсивно помешивая, разведите крахмал в воде до консистенции сметаны. Средство наносится на марлю и прикладывается к больному участку на три часа. Можно также использовать кашицу из картофельного крахмала и растительного масла.
- Натрите яблоко на терке, добавьте мягкого сливочного масла. Смесь нанесите на грудь, прикройте марлей.
- Обычную марлевую салфетку, сложенную в несколько слоев, пропитайте соком каланхоэ и приложите к больному участку.
- Помогает мазь, приготовленная из сухого чистотела и топленого масла. Чайную ложку измельченной травы смешайте с двумя ложками масла.
- Для компресса можно использовать мякоть тыквы. Она отваривается в молоке. Когда смесь загустеет, сделайте из нее компресс, сверху посыпьте сахаром и накройте салфеткой.
«Бабушкины рецепты» помогут только облегчить состояние, но проблемы не решат, нужно об этом помнить. При малейших подозрениях на мастит необходимо обратиться к доктору и начать медикаментозное лечение!