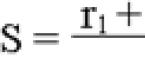Сбалансированный рацион - важное слагаемое лечения органов желудочно-кишечного тракта. Правильное питание при хроническом панкреатите поджелудочной железы - основа терапии. Качество, количество и специфика пищевых продуктов определяют ее эффективность. Об особенностях лечебной диеты читайте далее.
В зоне ответственности поджелудочной железы находится множество функций.
Задачи, возложенные на этот орган, можно разделить на 2 категории:
- Выработка пищеварительного сока, который при попадании в кишечник расщепляет белки, жиры и углеводы. Этот процесс сопровождается образованием аминокислот и витаминов, поступающих в кровеносную систему и снабжающих организм питательными веществами.
- Производство гормонов. Инсулин минимизирует количество глюкозы в крови. Глюкагон, наоборот, активирует механизм образования этого элемента. Соматостатин замедляет выброс желчи и продукцию гормонов.
Благодаря этой железе переваривается пища, что усиливает ее значимость для человеческого организма.
Симптоматика панкреатита
Воспалительные процессы поджелудочной железы протекают в 2-х формах: острой и хронической.
Острая характеризуется негативными изменениями в функционировании органа. Однако при правильно подобранном лечении этот процесс является обратимым. При хронической форме обострения сменяются ремиссией и наоборот. Постепенно происходит уменьшение активности железы.
Первая стадия болезни может длиться до 10 лет. Пациент испытывает болезненные ощущения в области железы, но внешних изменений не наблюдается. На 2-м этапе ухудшается перистальтика кишечника, и снижается масса тела. Боль, по сравнению с первой фазой, не столь явно выражена. Осложнения болезни происходят на любом этапе.
Хронический панкреатит - патология поджелудочной железы, чреватая нарушением секреторной функции.
При обострении болезни в организме происходят следующие процессы:
- увеличивается уровень кислотности, что приводит к изжоге;
- концентрация ферментов, провоцирующая самопереваривание тканей внутри поджелудочной, причиняет сильную боль справа от пупка;
- в результате накопления токсинов происходит интоксикация;
- появляются диспепсические проявления в виде тошноты, вздутия живота и рвоты;
- вследствие уменьшения выработки инсулина в крови повышается уровень сахара, что приводит к частому мочеиспусканию и постоянному чувству жажды;
- наблюдается пожелтение кожных покровов и склер.
За последние десятилетия хроническим панкреатитом стало болеть в 2 раза больше пациентов. Заболевание возникает по разным причинам, среди которых лидируют несбалансированное питание и болезни печени. Независимо от формы панкреатита, лечебная диета считается одной из основных рекомендаций.
Для диагностирования хронического панкреатита назначается анализ ферментов и биопсия железы, УЗИ и РХПГ. Один из основных методы лечения заключается в приеме медицинских средств и грамотно подобранной диете.
Особенности питания при хроническом панкреатите поджелудочной железы
Грамотно составленный рацион дает возможность пациентам свести к минимуму риск обострения болезни. Основа лечебной диеты заключается в корректном отношении к органам пищеварения благодаря исключению ряда продуктов из пищевой линейки и специальному способу приготовления еды.
Правила питания:
- Кушать необходимо 5 раз в день маленькими порциями.
- Приемы пищи каждый день должны проходить в одно и то же время.
- Следует покупать только продукты натурального происхождения.
- Чтобы сохранить максимум питательных веществ, блюда необходимо готовить на пару.
- Употреблять пищу нужно только в полужидком или перетертом виде.
- Полный отказ от алкогольных напитков.
- Ограничить количество жирной пищи до 80 гр. жиров в день в виде сливочного либо растительного масла.
- Ежедневно необходимо съедать до 115 гр. белка, содержащегося в нежирных сортах мяса и рыбе.
- Желательно воздержаться от употребления сладостей.
При острой форме заболевания необходимо голодать в течение 48 часов, употребляя только негазированную минеральную воду.
Рекомендованные продукты при хроническом панкреатите
Диета достаточно демократичная. В рамках лечебного питания предусмотрено употребление множества продуктов, позволяющих не лишать еду гастрономической изюминки.
| Продукт | Особенности употребления |
|---|---|
| Рыба | Нежирные сорта. Селедку, икру и консервы нужно исключить. |
| Мясо | Говядина и птица. Сосиски и колбасные изделия не приветствуются. |
| Яйца | Подходят для приготовления омлета. |
| Молочная продукция | Обезжиренный творог. Твердые сорта сыра нужно ограничить. |
| Крупы | Пшеничная, гречневая, рисовая и овсяная. Необходимо отказаться от перловой и пшеничной каши. |
| Овощи | Цветная капуста, картофель, брокколи, морковь, сладкий перец, помидоры, салат, тыква, кабачки, цуккини. Рекомендовано умеренное потребление свеклы. |
| Фрукты и ягоды | Бананы, черешня, груша, земляника, киви, гранат, апельсины, арбуз, лимоны, клубника и мандарины. Ограничить присутствие на столе яблок, кураги, смородины, изюма, малины, винограда, абрикоса, ежевики, персиков, сливы, крыжовника и вишни. |
Помимо перечисленных продуктов разрешены следующие блюда:
- овощные супы на курином бульоне. Окрошка не рекомендована;
- пшеничный хлеб 1 дня выдержи, сухари и вермишель. Ржаной хлеб и домашняя выпечка не желательны;
- зефир и пастила. Мед, сахар, мармелад и шоколад в больших количествах противопоказаны;
Из напитков разрешены черный и зеленый чай, отвар шиповника и негазированная минеральная вода. Кофе, соки и морсы принесут больше вреда, чем пользы.
Запрещенные продукты
В запретный список попадают продукты, стимулирующие панкреатическую секрецию.
К таковым принадлежат:
- мясо утки, гуся, баранина и свинина;
- острые специи;
- сырые или жареные яйца;
- жирный творог;
- кукурузная крупа;
- свежий хлеб;
- изделия из слоеного теста;
- бобовые;
- кондитерские изделия;
- маргарин;
- соленья и копченья;
- любые алкогольные напитки, включая пиво;
- кислые соки;
- холодные шипучие напитки.
Несмотря на ограничения, нужно соблюдать баланс белков, жиров и углеводов. Рацион должен состоять из растительной пищи и животного белка.
Лечебная диета
После приступа желательно отказаться от употребления пищи на несколько дней. Сделать это просто, поскольку при острой форме заболевания наблюдается потеря аппетита.
2-дневное голодание необходимо для того, чтобы стабилизировать деятельность органов ЖКТ. Во время поступления пищи в организм, поджелудочная начинает вырабатывать необходимые для переваривания пищи ферменты. Однако при обострении ферментам свойственно агрессивное поведение, которое приводит к дискомфорту в брюшной полости.
Негазированная минеральная вода в количестве 2 л в день будет приостанавливать выработку панкреатического сока. Благодаря воде токсины будут выходить из организма и уменьшатся болевые ощущения. На третий день разрешено употребление пищи.
Нижеприведенная диета рассчитана на 2 дня. Объем порций - приблизительный.
Таблица 2. Первый день диеты
| Прием пищи | Разрешенные блюда |
|---|---|
| Завтрак | |
| Второй завтрак | |
| Обед | |
| Полдник | |
| Ужин |
Таблица 2. Второй день диеты
| Прием пищи | Разрешенные блюда |
|---|---|
| Завтрак | |
| Второй завтрак | |
| Обед | |
| Полдник | |
| Ужин |
Здоровье зависит от того, насколько строго пациент придерживается диеты. Помимо первых 2-х дней выхода из голодания, соблюдать режим питания необходимо от 6 месяцев до 1 года. Любые отклонения от рекомендаций чреваты резким ухудшением самочувствия.
Диета при ремиссии болезни
Диетологи советуют довести количество жиров до нормы потребления здорового человека. Углеводы по-прежнему остаются на минимальном уровне. Запрет на жирную пищу и выпечку не актуален на этой стадии, но в черном списке остаются спиртные напитки, острые приправы и укус. Несмотря на кажущуюся вседозволенность, не следует вводить в рацион большое количество жирного мяса.
На стадии ремиссии расширяется диапазон методов приготовления еды. Кроме парового способа можно готовить продукты в тушеном и запеченном виде. Число приемов пищи - 5 раз в день, температура блюд - до 60°C.
В качестве источников белков животного происхождения могут быть использованы говядина, нежирная свинина, телятина, и курятина. Жирная свинина, гусь и утка не желательны.
Рецепты разрешенных блюд
Несмотря на множество запретов, диета может быть вкусной. Следует проявить немного фантазии и придерживаться правила приготовления пищи на пару.
Таблица 4. Рецепты допустимых блюд
| Блюдо | Ингредиенты | Способ приготовления |
|---|---|---|
| Мясной пудинг | 1. Подготовить мясо к готовке, удалив сухожилия и жир, и отварить. 2. Пропустить говядину через мясорубку и добавить в полученную смесь предварительно сваренную крупу манки, взбитый белок и сырой желток. 3. Тщательно перемешать «тесто» и положить его в смазанную растительным маслом форму. 4. Готовить на пару в течение 30 минут. |
|
| Банановый торт | 1. Смешать желатин с водой и остудить. 2. Добавить в полученную смесь йогурт и размешать. 3. Приготовить формочку, постелив на дно фольгу. 4. Торт выкладывать слоями, чередуя печенье, смесь йогурта с желатином и фрукты. 5. Верхний слой украсить дольками банана. 6. Поместить торт в холодильник для застывания. |
|
| Вермишелевая запеканка | 1. Сварить и охладить вермишель. 2. Смешать вермишель с предварительно перетертым творогом с добавлением взбитого в молоке яйца и сахара. 3. Смазать форму растительным маслом. 4. Выложить полученную смесь, заполнив форму до краев. 5. Запекать в духовке в течение 30 минут до образования коричневой корочки. |
Для предотвращения обострения и профилактики хронического панкреатита не достаточно придерживаться диеты. Следует регулярно посещать лечащего врача и один раз в 6 месяцев сдавать необходимые анализы.
Видео - Что можно есть при панкреатите
Диета при панкреатите поджелудочной железы как таковая начинается не раньше, чем с 4 дня (до этого только полное голодание).
По общепринятой классификации диет, которая применяется в лечебных учреждениях, правильное питание при панкреатите – это диета № 5 Пенза. Пищу необходимо принимать небольшими порциями 5-6 раз в день, исключив перекусы в промежутках между основными приемами.
Суть диеты – отказ от всех продуктов, усиливающих кислотообразование в желудке и провоцирующих активную работу ферментов поджелудочной железы. После обострения заболевания врачи настоятельно рекомендуют соблюдать диету на протяжении длительного времени – не менее 8 месяцев.
Правильная диета при панкреатите на каждый день имеет важное значение для предотвращения болевых приступов, или хотя бы снижения уровня их остроты.
- При остром панкреатите или при обострении хронической формы вся пища должна быть протертой, разваренной или приготовленной на пару , что обеспечивает максимальное щажение желудка.
- Лучше готовить еду на пару
– так она сохраняет питательные вещества и не причиняет организму вред.
Принимать пищу следует небольшими порциями примерно 5-6 раз в день. - Не допускается переедания , т.к. это создает не только повышенную нагрузку на поджелудочную железу, но и на весь пищеварительный тракт в целом.
- Не употреблять холодные или горячие блюда , еда должна быть теплой. Оптимальная температура 20 – 50°.
Питание при панкреатите поджелудочной железы должно быть питательным, содержать повышенное количество белков, но сниженное количество жиров и углеводов (в частности сахара) для предупреждения перерождения печени в жировой гепатоз и развитие сахарного диабета.
Запрещенные продукты
Необходимо исключить из своего рациона или даже отказаться навсегда от следующего:
- жирное;
- жаренное;
- соленья;
- кислые соки;
- консервы;
- колбасы;
- копчености;
- шоколад;
- кондитерские изделия;
- алкоголь;
- острые специи и приправы.
Следите, что бы рацион питания был разнообразным и включал в себя как растительную пищу, так и животный белок.

Следует обратить внимание на таких продукты:
- Некислый творог, твердые сорта сыра.
- Супы вегетарианские крупяные и овощные, протертые, с картофелем, кабачками, тыквой, морковью, с вермишелью, манной, гречневой, овсяной крупой. В суп добавляют 5г сливочного масла или 10г сметаны.
- Блюда из нежирного мяса и птицы, приготовленные на пару, запеченные в духовке, фрикадельки, тефтели и мясные запеканки.
- Несладкие запеченные яблоки, кисель или компот из фруктов.
- Подсушенный белый хлеб или сухарики, сухое печенье.
- Каши разваренные (гречневая, овсяная, манная, рисовая) или протертые, сваренные на воде или на молоке пополам с водой, вермишель отварная.
- Слабо заваренный чай с молоком или шиповник в отваре, немного подслащенный.
Важно также не переедать, сокращая суточный объем пищи до 2,5 килограмма с учетом выпитой жидкости. Пищу принимают часто и маленькими порциями. Следование всем правилам питания при панкреатите может существенно повысить эффективность терапии в целом.

Питание при обострении панкреатита
При обострении хронической формы панкреатита первые 1-2 дня – голодная диета, больному разрешается только пить по 1-2 стакана отвара шиповника 0,8-1 литр щелочной минеральной воды типа боржоми (по 1 стакану 4-5 раз в день). Всего жидкости дают по 200мл 6 раз в день. В тяжелых случаях – пить также не разрешается, питание только внутривенно капельно.
Через два дня на следующую неделю вводится специальное питание при панкреатите – диета № 5п, которая включает в себя несколько вариантов. Ее цель уменьшить образование кислоты желудочного сока и дать возможность поджелудочной железе сконцентрировать все силы на процессе борьбы за выживание.
Примерное меню на неделю при панкреатите
Чтобы не было так сложно привыкать к новому образу питания, мы приготовили для вас примерное меню на неделю при панкреатите поджелудочной железы.
Пример №1
- Завтрак. Мясо (курица или говядина) на пару. Чай или отвар шиповника.
- Второй завтрак. Овсянка на молоке. Отвар или настой шиповника.
- Обед. Суп-пюре из моркови и тыквы. Рыба, приготовленная на пару. Чай.
- Полдник. 1 баночка детского питания.
- Ужин. Овощное рагу из кабачков и моркови. Кусок отварной курицы. Компот из сухофруктов.
- На ночь. Стакан кефира
Пример №2
- Завтрак. Мясные котлеты, приготовленные на пару или омлет из белков двух яиц. Можете также позавтракать творожным пудингом или отварной рыбой.
- Второй завтрак. Домашний творог – 150 грамм. Кружка чая с молоком
- Обед. Вегетарианский протертый суп из картофеля с небольшим добавлением сметаны. Мясные котлеты, приготовленные на пару.
- Полдник. Омлет из белков 2 яиц или 30 грамм сыра. Стакан отвара шиповник.
- Ужин. Мясной рулет, фаршированный омлетом, состоящий из 100 г мяса и 10 г хлеба; мясные фрикадельки на пару; отварная курица – примерно 80-90 грамм. Кружка чая с молоком
- На ночь. Обезжиренный творог, не содержащий сахара – 100 грамм. Стакан фруктового киселя.
Пример №3
- Завтрак: галеты с сыром.
- Второй завтрак: омлет на пару, хлеб с чаем.
- Обед: гречневая каша, отварной кабачок, творог.
- Полдник: тертое яблоко.
- Ужин: овсянка, свекольный салат, запеченное яблоко.

Пример №4
- Завтрак: отварная говядина, овсяная каша на молоке, чай.
- Второй завтрак: омлет, печеное яблоко, отвар шиповника.
- Обед: овощной суп, суфле из говядины, макароны, желе из сладких ягод, компот.
- Полдник: творог и чай.
- Ужин: суфле рыбное, чай.
Пример №5
- Завтрак: 200 г овсянки, ломтик белого хлеба, минеральная вода без газа.
- Второй завтрак: 100 г творожного пудинга, 100г яблочного пюре, чай.
- Обед: 400 мл овощного супа-пюре, 200 г тыквенной каши, 200 г творога.
- Ужин: 100г мясного рулета, 100 г творожной запеканки, 200 мл киселя.
Пример №6
- Завтрак. Картофельное пюре (200г) с мясными тефтелями (105 г), перетертая молочная рисовая каша (200 г), чай.
- Обед. Суп-пюре из картофеля и моркови (250 г), гренка, 110 г мясного суфле на пару, каша гречневая (200 г), компот.
- Полдник. 110 г омлета из белков на пару.
- Ужин. Рыбный рулет на пару (250 г), чай.
- На ночь. Стакан простокваши.
Пример №7
- Завтрак. Овсяная каша (300 г), мясное суфле (110 г), чай.
- Второй завтрак. Творог (100 г).
- Обед. Овсяный перетертый суп (250 г), мясные паровые котлеты (110 г) с пюре из моркови и картофеля (200 г) и молочным соусом, печеное яблоко.
- Полдник. Белковый омлет.
- Ужин. Мясные фрикадельки (110 г) под молочным соусом с морковным пюре (150 г), чай.
- На ночь. Стакан кефира.
Для удобства разрешённые продукты можно комбинировать, или менять местами. Тогда ваше меню на неделю станет более разнообразным.
Панкреатит – распространенное заболевание, успешного результата лечения можно добиться при условии соблюдения специальной диеты. Какие же основные аспекты вопроса питания при этом заболевании? Давайте, рассмотрим подробнее…
Панкреатит – распространенное заболевание, успешного результата лечения можно добиться при условии соблюдения специальной диеты. Основные правила, которых рекомендуется придерживаться:
- отдавать предпочтение продуктам с большим содержанием белка, свести к минимуму или исключить полностью углеводы и жиры, особенно сахар, в составе которого 99% углеводов, категорически не допускается употребление жареного и продуктов с грубой клетчаткой;
- рекомендуется принимать витамины;
- принимать пищу следует 5-6 раз в течение дня, небольшими порциями.
При обострении в течение двух судок необходимо придерживаться жесткой диеты, можно пить исключительно минеральную воду и шиповник, употребление жидкости также ограничено: не более 1,5 литров равными порциями — 5-6 раз в день.
Начиная с третьего дня, можно постепенно вводить низкокалорийные продукты, при этом следует воздерживаться от соленых, жирных, повышающих секрецию желудочного сока, блюд, которые стимулируют газообразование в кишечнике.
Допускается прием жидкой пищи с содержанием углеводов, готовить необходимо без добавления соли, разделить на 8 порций, употреблять которые можно через одинаковые промежутки. Положительное действие на организм оказывают соки, отвар черной шиповника и черной смородины, мед, клюквенный морс (содержащие витамины).
Объем жидкости, употребляемый в течение дня не должен превышать 2,5 л.
Очень важно точно рассчитывать калории, на пятый день показатель должен не должен превышать 800. Рацион пополняется растительными и молочными белками (15 г), углеводами (200 г), от употребления жиров следует по-прежнему воздерживаться.
На седьмые сутки калорийность пищи повышается до 1000 в день. Постепенно, в зависимости от состояния больного, вводят белки (в пределах 50 г), углеводы (в пределах 250 г), жиры (10 г). Идеальным вариантом завтрака считается рисовая или манная каша, сваренная на воде, с небольшим количеством фруктов и сахара. Второй завтрак может включать морковное или картофельное пюре жидкой консистенции, немного рыбы и мяса нежирных сортов (в пределах 50 г).
Полезная статья? Поделись ссылкойВконтакте
Одноклассники
Для обеда можно приготовить 150 г овощного бульона, картофельное пюре с отварным диетическим мясом или рыбой, на десерт – протертое яблоко. На полдник следует употреблять нежирный творог с добавлением сахара. Перед сном для утоления чувства голода можно выпить стакан воды с 1 ч.л. меда или кефира.
10-15 сутки диеты

Минимум жиров, только легкая и «правильная» еда!
Меню можно расписать следующим образом:
- белки – 60 г;
- жиры — 20 г;
- углеводы – 300 г.
Блюда подавать в протертом состоянии без добавления соли, дневную норму разделить на несколько приемов. Начиная с 16 дня, число калорий постепенно увеличивается:
- жиры – 40 г;
- углеводы – 450 г;
- белки – 100 г.
- увеличивается прием витаминов.
После исчезновения симптомов острого периода, рекомендуется ввести в рацион вегетарианские супы, нежирные сорта рыбы и мяса, овощи, крупы, свежие кисломолочные продукты, мед, варенье, соки. Положительное действие перед сном оказывают простокваша и кефир, вода с добавлением меда.
Категорически запрещается употреблять жареное, копченое, сало, сметану, сдобу, чеснок, лук.
При протекании панкреатита в острой форме диету необходимо соблюдать в течение 6-12 месяцев, в зависимости от индивидуальных особенностей пациента. Самочувствие пациента зависит от соблюдения диеты, срывы могут привести к резкому ухудшению состояния. Кроме этого употребление запрещенных продуктов отражается на функционировании поджелудочной железы.
Хронический панкреатит. Каким должно быть питание?
Традиционно хроническая форма проявляется на форме острого заболевания. Однако известны случаи, когда хроническое заболевание сопровождает гепатит, цирроз печени, патологии двенадцатиперстной кишки, алкоголизм, аллергию и т.д.
Соблюдение рекомендаций относительно правил питания является основой нормального состояния больного. Число калорий должно быть пропорционально физической нагрузке. Пищу следует разделить на 6 приемов, особое внимание уделять продуктам, оказывающим слабительное действие. Строго следует контролировать количество белка, обеспечивающего восстановительные процессы организма, рекомендуемая норма – 130 г в день (30 % — растительного происхождения).
Больному хроническим панкреатитом рекомендуется употреблять нежирную телятину и свинину, курицу, кролика, индейку. Запрещены: гусь, утка, жирная свинина, баранина. При частых болях все блюда готовят исключительно на пару или варят, нельзя запекать и тушить.
Очень важно обеспечить наличие в рационе низкого содержания жиров, от которых зависит полноценная работа печени, что особенно важно для больных панкреатитом. Предпочтение следует отдавать домашнему творогу, содержание жиров в котором во многом выигрывает, сравнительно с магазинным.
Молоко в чистом виде плохо усваивается, его можно добавлять в каши, супы. Любителям молока, которые его нормально переносят, можно выпивать не более 0,5 стакана в день. Кисломолочные продукты легко усваиваются и переносятся. В течение острого периода нельзя употреблять сыр, особенно острый. Вареные яйца не соответствуют требованиям диеты, можно готовить на пару омлеты, запеканки с добавлением белка.

Диета — основа здоровья поджелудочной железы!
Допустимые продукты, содержащие растительные белки:
- вчерашний хлеб;
- овсянка, гречка, манка;
- макаронные изделия.
Употреблять жиры можно в количестве 70 г (80 % — растительного происхождения), в сочетании с другими продуктами. Сливочное масло лучше не употреблять в чистом виде, добавлять в каши, растительное добавляют при условии нормальной переносимости. Категорически запрещено употреблять кулинарные жиры:
- свиной и говяжий;
- маргарин.
Очень важно на всех этапах болезни контролировать содержание в блюдах углеводов, их количество не должно превышать 350 г, можно позволить себе достаточно разнообразное меню с их содержанием:
- варенье;
- сиропы;
- сахар.
Можно смело употреблять в пищу манку, сухари, перловку, гречку, макаронные изделие, главное условие – небольшие порции. Относительно выбора овощного меню, также можно позволить себе разнообразие:
- свекла;
- картофель;
- морковь;
- кабачки;
- патиссоны;
- тыкву.
Овощные и мясные блюда готовят на пару или варят. Очень полезно есть протертые овощи с добавлением отвара различных круп.

Тыквенный суп-пюре при панкреатите
Фруктовое меню должно содержать минимальное количество кислоты. Спелые сладкие плоды употребляют в свежем виде, но предпочтение стоит отдавать запеканкам и компотом с их содержанием. Одним из наиболее полезных напитком, рекомендуемых медиками является компот из сухофруктов.
Соусы также могут разнообразить питания. При условии минимального содержания соли, отсутствия зажарки.
Есть необходимо медленно, таким образом значительно проще предотвратить переедание, объем пищи, употребляемой в течение суток, не должен превышать 2,5 кг (с учетом жидкости). Необходимо привыкать к маленьким порциям, употреблять пищу необходимо через одинаковые промежутки времени.
От соблюдения диеты зависит конечный результат назначенной терапии, пренебрежительное отношение к питанию не позволяет добиться улучшения самочувствия. В качестве примера можно привести следующее меню, корректировать которое можно в зависимости от личных предпочтений.
- Первый завтрак: овсяная каша с добавлением молока, некрепкий чай, кусочек отварного мяса.
- Второй завтрак: паровой омлет, шиповник.
- Обед: вегетарианский суп, паровая котлета, пюре, компот.
- Полдник: кисломолочные продукты.
- Ужин: паровая рыба, пюре
- Перед сном: стакан кефира.
Конечно, на первый взгляд такое питание может показаться очень «бедным», но только придерживаясь правил и ограничений, можно восстановить функциональность такого важного органа, как поджелудочная железа.
Какой должна быть диета при панкреатите, расскажет видео:
Панкреатит – это воспаление поджелудочной железы. При обострении заболевания человек испытывает сильные боли в животе, в его организме происходит гиперактивация ферментов, которые становятся агрессивными к окружающей среде: разъедают стенки сосудов, переваривают ткани поджелудочной железы, а если оказываются в крови, то нападают на близлежащие органы. Заболевание нередко приводит к снижению иммунитета, ожирению, риску образования недоброкачественных опухолей, поэтому питание при панкреатите – это постоянная диета, входящая в жизнь человека навсегда.
Лечебное питание при хроническом панкреатите и холецистите
Панкреатит – это проблемы с поджелудочной железой, а холецистит – заболевание желчного пузыря. По симптоматике эти заболевания схожи, да и диета у них одинакова. Питание при панкреатите или холецистите напрямую зависит от стадии болезни. При хронической болезни главная цель, которую нужно достичь при питании – это покой поджелудочной железы и желчного пузыря, поэтому диета предусматривает полный отказ от:
- Алкоголя.
- Соленого.
- Жареного.
- Копченого.
- Острого.
- Консервов.
- Шоколада.
- Колбасы.
Когда панкреатит находится в хронической стадии, врачи рекомендуют больному следующие блюда:
- мясо, рыбу на пару;
- вегетарианские первые блюда;
- каши и тушеные овощи;
- фрукты с кислотностью минимальной;
- творог;
- минеральную воду без газа, кисель.

Правильное питание при остром панкреатите или обострении хронического
При обострении хронической формы холецистита или панкреатита два первых дня показано голодание. Разрешается только выпивать 5-6 раз в день около 200 мл щелочной минеральной воды или отвара шиповника. Если обострение слишком сильное, то питье запрещено, а вводится питание внутривенно. Через два дня на следующую неделю вводится специальное питание при панкреатите – диета № 5п, которая включает в себя несколько вариантов. Примерное меню диеты №5п:
- Завтрак первый: паровой омлет без желтков, овсяная каша, которую следует протереть, чай.
- Завтрак второй: нежирный творог, отвар шиповника.
- Обед: отварное мясо, рисовый суп, пшеничный сухарь, фруктовое желе.
- Полдник: яблоки печеные.
- Ужин: морковное суфле на пару, вареная морская рыба, чай.
- Ужин второй: отвар шиповника.

Особенности диетического питания после приступа
Диета является главным способом лечения панкреатита, поэтому после приступа больной сдает анализы, чтобы проконтролировать ферменты поджелудочной железы, а потом, в зависимости от их состояния, врач назначает диетическое питание. По мере снижения ферментов диета расширяется и уже на 3 сутки разрешено принимать пищу от 4 до 6 раз в день небольшими порциями, чтобы не провоцировать новый приступ панкреатита и не перегрузить поджелудочную железу. На фото показано, где находится поджелудочная железа:

Что же показано после приступа?
- Вареное, печеное, еда на пару. Рыба должна быть только нежирных сортов, например, осетр, карп, толстолобик или сом.
- Из мясных продуктов выбирайте нежирные сорта: курица, кролик, индюк, говядина. Жирное мясо раздражает брюшную полость, провоцируя болевые ощущения.
- Пить разрешается некрепкий чай, свежевыжатые соки, кефир. Но соки обязательно следует разводить водой, чтобы не спровоцировать новый приступ.
Диетическое питание после приступа панкреатита должно быть богато белками, которые необходимы желудку, поэтому врачи рекомендуют вводить в ежедневный рацион такие продукты, как обезжиренный творог, одно куриное яйцо в неделю, твердый сыр с низким содержанием жира, картофельное пюре, компоты, нежирное молоко, йогурты. В рационе должно быть много зелени, свежих овощей, фруктов, мало сахара, соли. Такое питание позволит больному после приступа панкреатита быстрее войти в привычный ритм жизни.

Режим детского питания при панкреатите
Хотя и принято считать, что панкреатит – это взрослая болезнь, дети болеют им не реже. Гастроэнтерологи бьют тревогу, все чаще с хроническим панкреатитом обращаются к врачам малыши. Питание ребенка при таком опасном диагнозе сочетает в себе два главных постулата: пища должна быть теплой, а кормление – в несколько приемов. Питание должно быть щадящим: следует сократить количество углеводов, а увеличить употребление белка. Пищу ребенку давать желательно в протертом виде, особенно при обострении панкреатита.
При заболевании детям нельзя давать:
- Рыбные, мясные или грибные бульоны.
- Консервы, маринады, специи.
- Жирное, острое, жареное, копченое.
- Свежие фрукты, щавель, соки, ягоды.
- Продукты, содержащие повышенный белок.
- Газированные напитки.
- Крепкий кофе, чай.
- Сливочные, макаронные изделия.
- Свежий хлеб.

Детям при панкреатите разрешено:
- Нежирные кисломолочные продукты.
- Разведенное водой молоко.
- Овощные пюре, супы.
- Овсяную, гречневую кашу.
- Омлет, котлеты на пару.
- Нежирную рыбу, мясо.
Во избежание развития этого опасного заболевания, в качестве меры предотвращения появления гастрита, ребенка нужно с первых лет жизни приучать к правильному питанию, не допускать переедание, максимально сократить количество сладостей, газировок, фастфуда, чипсов и и другой вредной еды. Регулярно проводите профилактику глистов и соблюдайте правильный режим питания. Каким должен быть рацион ребенка, чтобы у него не возникло проблем с желчным пузырем, узнаем от доктора Комаровского из приведенного ниже видео:
Продукты питания, которые можно включить в рацион
При панкреатите или холецистите в дневном рационе питания должны содержаться:
- Углеводы, не более 200 г.
- Жиры, не более 60 г, белки 150 г, из них растительные – 30%, а животные – 70%.
Основной фактор развития этих заболеваний – неправильное питание, поэтому диеты следует придерживаться не 3-4 месяца, а всю жизнь, чтобы не спровоцировать более серьезные недуги. Питание должно быть дробным, то есть нужно кушать через каждые два или три часа маленькими порциями. Рекомендовано за сутки употребить не более 3 кг продуктов питания и не менее 2 литров воды.
Правильные продукты не только ослабят панкреатит, переведут его в стадию ремиссии, но и будут отличной мерой профилактики дальнейшего его развития. Продукты питания, которые врачи рекомендуют включать в рацион при панкреатите:
- Виноград.
- Травяные отвары.
- Овощи, приготовленные на пару.
- Нежирные молокопродукты.
- Некислые фрукты.
- Жидкие каши: овсяная, гречневая, манная, рисовая.
- Паровые омлеты из яичных белков.
- Запеченные груши и яблоки.
- Нерафинированное масло растительное.
- Натуральный йогурт без каких-либо добавок, лучше приготовленный в домашних условиях.
- Томаты.
- Овощные супы.
- Черствый хлеб.
- Нежирное мясо и рыбу.
Рецепты диетического питания при панкреатите поджелудочной железы
Если есть определенная фантазия и желание, то соблюдать правильное питание при панкреатите легко. Особенно сейчас, когда современные технологии облегчили нам жизнь, а в магазинах приобрести пароварки, йогуртницы, мультиварки и остальную современную технику для полезного питания уже не проблема. Для больных хроническим панкреатитом актуальны вкусные мясные салаты с овощами, различные пудинги и суфле. Предлагаем на ваше усмотрение пару несложных вкусных рецептов:
- Тыквенная каша – полезное блюдо при панкреатите.
Для ее приготовления нужно взять спелую, сладкую тыкву, срезать кожуру, нарезать крупными кубиками и залить в кастрюле водой, чтобы она полностью покрывала овощ. Следует проварить тыкву около 20 минут, а затем добавить 7 столовых ложек промытого риса, смешать и варить до готовности. Затем в тыквенно-рисовую кашу следует добавить стакан молока, довести до кипения. Если размешать кашу до однородной массы, то выйдет очень легкое и вкусное блюдо.

- Суп-пюре из цветной капусты – вкусное блюдо при панкреатите.
Для него потребуется средняя цветная капуста, разобранная предварительно на соцветия, которые смешиваются с нарезанным репчатым луком и морковью. Овощи варятся в воде и молоке, смешанными 1:1 до готовности, а затем взбиваются на блендере, солятся немного, посыпаются твердым сыром, натертым на терке. Наш нежный супчик готов! Будьте здоровы!

Хронический панкреатит – недуг, сопровождающийся различными этиологическими факторами. К самым распространенным причинам его развития относится воспаление слизистой поджелудочной железы. Диетическое питание при хроническом панкреатите просто необходимо. При помощи правильно составленного рациона возможна стабилизация заболевания и улучшение качества жизни. Если пациент следует всем рекомендациям своего лечащего доктора по поводу питания, частота обострения заболевания снижается в два раза и уменьшается вероятность осложнений.
Почему необходимо соблюдать диету
Соблюдать диету при панкреатите очень важно.
Поджелудочная железа вырабатывает пищеварительный сок, без которого невозможна нормальная работа всего организма. Благодаря пищеварительному соку происходит химическая переработка поступившей в организм пищи для ее более легкой усвояемости. В результате этого процесса сложные вещества превращаются в простые соединения, которые затем поступают в кровь.
То есть все питательные вещества, необходимые организму для регенерации клеток, обменных процессов образуются в кишечнике из переработанных желудочным соком веществ. Еще одной функцией поджелудочной железы является выработка инсулина и липокаина. Эти вещества нормализуют углеводный обмен и предотвращают ожирение внутренних органов.
При хроническом панкреатите поджелудочная железа воспалена. Причиной тому во многих случаях является злоупотребление жареной и жирной едой а также алкоголем и газированными напитками. В зависимости от течения заболевания (его острой или хронической формы) зависит выбор диеты. Так, например, при обострении заболевания необходимо придерживаться более строгой диеты. У больных панкреатитом происходят нарушения пищеварительного процесса:
- Нарушается кислотная среда в кишечнике, количество вырабатываемой кислоты увеличивается. Вследствие этого больной чувствует рези и жжение.
- Накопившиеся в железе пищеварительные ферменты нарушают целостность тканей. При этом больной чувствует сильные и резкие боли в животе.
- В связи с нарушением обменных процессов в организме скапливаются токсины.
- При нарушении выработки инсулина возникает сахарная болезнь.
О хроническом панкреатите и его симптомах и лечении, расскажет видеоматериал:
В стадии обострения
При болевых приступах больным рекомендуется делать холодные компрессы на живот и давать обильное питье. Пить в эти дни лучше негазированную минеральную воду, например, нарзан или боржоми. Жидкость снижает болевые ощущения, притормаживает выработку желудочного сока, выводит токсичные вещества. Больного с обострением хронического панкреатита, как правило, госпитализируют.
В стационаре ему назначается специальное лечебное питание. В первые 24 часа больному показано воздержание от какой-либо пищи. На третьи сутки разрешаются овощные бульоны, безмолочные жидкие каши, кисели, отварная курица. Показана диета с набором продуктов, которые не повредят механическим или биохимическим способом слизистые кишечника. Оптимальный состав продуктов:
- Содержание основных компонентов белков, углеводов и липидов.
- Высокое содержание жирорастворимых и водорастворимых витаминов.
- Избегать продуктов, способных раздражать слизистую. Например, различные приправы.
- Категорически запрещены острые, соленые, копченые блюда.
Приготовление блюд:
- На пару
- Варка
- Запекание без масл
Консистенция:
- Пюреобразная
- Измельченная
- Протертая
- Белок: общий – 100 г., животного происхождения – 50 г.
- Жиры – 90 г., из них растительных не менее 40 г.
- Углеводы – 300 г., легкоусвояемых до 40 г.
- Дневная норма 2500 кило калорий.
- Супы овощные
- Отварная или приготовленная на пару рыба
- Отварная курица или говядина
- Творог
- Пудинг
- Крупяные каши
- Сметана
- Алкоголь
- Фрукты
- Жареные блюда
- Маринованные продукты
В стадии ремиссии

Суточная норма калорий 2700 килокалорий.
На этом этапе заболевания рекомендуется другой рацион в отличие от диеты во время острой стадии заболевания: необходимо повысить употребление продуктов богатых протеином, норму жиров и ограничить количество углеводов.
Рекомендовано:
- Жиры и углеводы, содержащиеся в крупах.
- Низкое употребление меда, сахара и сдобы.
- Еду можно немного подсолить.
- Белок общий – 130 г, животный 60 г.
- Жиров до 100 г, растительного происхождения – 40 г.
- Углеводов рекомендовано до 400 г, легкоусвояемых – 50 г.
- Энергетическая норма 2700 килокалорий.
В рацион больного хроническим панкреатитом принято включать:
- Говядину
- Кролика
- Курицу
- Индейку
Рыбные и мясные блюда необходимы с низким жировым содержанием – это поможет больному избежать изменений в печени, которые характерны при хроническом панкреатите. Молоко в чистом виде не рекомендуется, можно добавлять его в небольших количествах в каши и овощные пюре. Желательно отдавать предпочтение кисломолочным продуктам, таким как творог, кефир.
Творог лучше употреблять домашний, он более качественный и свежий. Сыры не рекомендуется употреблять в острой стадии, во время ремиссии можно съедать небольшой кусочек свежего неострого сыра. Необходимо исключить вареные яйца. Этот продукт можно употреблять только в виде омлета, приготовленного на пару или в качестве добавки к другим блюдам.
Углеводы на столе больного могут присутствовать в виде безмолочного риса, сухариков, макарон, гречневой и овсяной каши. Нельзя употреблять в пищу блюда, содержащие бобовые. Жиры должны попадать в организм больного в виде сливочного и растительного масел, добавленных в небольшом количестве в готовые блюда. Нельзя есть пищу, содержащую маргарин, кулинарный жир, животные жиры (гусиный, свиной).
Блюда и напитки
Что можно есть при хроническом панкреатите?
В качестве первых блюд больным панкреатитом рекомендуются:
- Крупяные супы
- Овощные супы и бульоны
- Куриный суп
- Вторые блюда могут подаваться в виде:
- Отварного мяса
- Паровой рыбы
- Омлетов
- Запеченные морковь и свекла
- Кисели
- Пудинги
- Фруктовые пюре
- Овощные соки
- Соки с мякотью
- Компоты
- Морсы из ягод
- Травяные чаи
- Специальные белковые напитки
Про овощи
Предпочтительней готовить овощи на пару или отваривать. Разрешены картофель, морковь, кабачки. Требуется исключить редис, репу, щавель, чеснок и лук.
Помидоры

Томатный сок — продукт очень ценный для организма.
Употребление этих овощей больными с диагнозом панкреатит несет двоякий характер: клетчатка, содержащаяся в помидорах, помогает работе поджелудочной железы, выводя ненужный холестерин из организма.
Свежий томатный сок из качественных и зрелых плодов – продукт очень ценный для организма. Он стимулирует работу железы и особенно полезен в сочетании со свежевыжатым морковным соком. Но этот продукт помимо полезных свойств является желчегонным средством. Избыточная выработка желчи во время острой стадии заболевания может усугубить ситуацию.
Поэтому томатный сок показан больным хроническим панкреатитом во время стадии ремиссии.
Огурцы
Эти овощи состоят в большинстве из воды, но в то же время содержат огромное количество витаминов и минералов. Диетологи не только одобряют употребление огурцов больными, они назначают специальную огуречную диету для пациентов с хроническим панкреатитом.
В этой диете предусмотрено съедать по килограмму огурцов ежедневно в течение недели. Происходит разгрузка организма и насыщение его питательными элементами. Следует учитывать, что выбрав огуречную диету, необходимо проверить плоды на содержание в них нитратов, чтобы избежать отравления.
Капуста
Относительно капусты многие врачи категоричны. Сырая белокочанная капуста при хроническом панкреатите запрещена, однако, в вареном виде ее употребление допускается. Цветная, пекинская капуста или брокколи также разрешены в вареном виде или тушеном без масла. Что касается квашеной капусты, она недопустима совсем, так как способна разрушить слизистую поджелудочной.
Морская капуста – незаменимый источник йода, но она по-своему уникальна. Для жителей Востока морская капуста полезна, так как их организм приспособлен к ее усвоению. Что касается европейцев, то, увы, их ферменты не способны усвоить все питательные вещества морской капусты. Кроме того, употребление этого морепродукта может вызвать повторный приступ панкреатита.
Про фрукты
Любые фрукты при обострении хронического панкреатита нельзя употреблять. Только спустя две недели после обострения заболевания возможно позволить себе некоторые разрешенные фрукты. Полный отказ от фруктов возможен, но тогда необходимо восполнять свой рацион витаминами и клетчаткой, которыми они богаты из других продуктов. Рекомендовано употреблять фрукты в виде свежевыжатых и разбавленных водой соков, пюре. Также можно есть запеченные в фольге или обработанные паром фрукты. К разрешенным относятся:
- Бананы
- Зеленые яблоки
- Арбузы
- Ананасы
Запрещены:
- Манго
- Алыча
- Слива
- Груша
- Любые цитрусовые
- Категорически не рекомендована жирная пища и копченые блюда, также высокобелковые продукты.
- Рыба и мясо
К таким продуктам относятся жирные сорта мяса:
- Утятина
- Свинина
- Гусятина

Молочные продукты не очень полезный продукт при болезни — панкреатит.
Блюда из мяса в виде котлет, колбас, тушенки и консервов вызовут новый приступ и не принесут организму больного никакой пользы. Рыба должна быть нежирной. Не рекомендованные виды рыбы:
- Осетровые (стерлядь, белуга, севрюга)
- Лососевые (семга, кета)
- Скумбрия
- Сельдь
- Бульоны
Наваристые, жирные бульоны, которые принято приносить в больницу сразу после приступов панкреатита – это самое большое зло для больного. Именно мясные бульоны на косточке содержат большое количество вредных жиров, которые так губительны для воспаленной поджелудочной железы.
Молочные и кисломолочные ароматизированные продукты
Продукты, носящие название йогуртов, в большинстве своем содержат множество консервантов и красителей. Эти кисломолочные продукты не принесут никакой пользы, а наоборот, содержащиеся в нем добавки повредят воспаленную слизистую поджелудочной. Не рекомендуется также употреблять глазированные сырки, творожки с различными пищевыми добавками, мороженое.
В мороженом не содержится никаких полезных компонентов. В его составе жиры, консерванты, пальмовое масло, сухое молоко или сливки. Во время приготовления этого всеми любимого десерта происходит химическая переработка продуктов.
Напитки
К напиткам нужно относиться также осторожно, как и к твердой пище. Исключить нужно газированные напитки, включая минеральную воду. Они вызывают повышенное газообразование, раздражение и боли в животе. Кофе, какао, крепкий чай содержат большое количество кофеина и тонина, не рекомендованные людям с диагнозом панкреатит. Многие отдают предпочтение напиткам с цикорием, надеясь на их высокую пользу. К сожалению, больным панкреатитом этот напиток тоже противопоказан.
- Продукты нужно выбирать свежие и натуральные.
- Еда не должна быть горячей или холодной.
- Питаться лучше в одно и то же время.
- Питаться необходимо не менее пяти раз в сутки в малых дозах (до 300 г). Это необходимо для облегчения работы поджелудочной железы.
- Питание должно быть разнообразным
Больным панкреатитом следует придерживаться основных рекомендаций по питанию. Не исключено лечебное голодание, особенно в дни обострения заболевания. Немаловажно также правильное совмещение продуктов: лучше не сочетать в одном блюде углеводы и жиры. Предпочтение нужно отдавать жидкой пище. Необходимо тщательно изучать состав приобретенных готовых продуктов. Следует не забывать про психологический настрой, с его помощью можно достичь успехов в лечении любого заболевания.
Воспаление поджелудочной железы - распространенное заболевание: им страдают около 9 миллионов человек во всем мире. Чаще всего панкреатит развивается в самом расцвете сил - в возрасте от 30 до 40 лет. Почему воспаляется поджелудочная железа, как лечат панкреатит, и каким образом нужно изменить характер питания?
Воспаление поджелудочной железы: причины и следствия
Чаще всего воспаление поджелудочной железы, или панкреатит развивается вследствие злоупотребления алкоголем или желчнокаменной болезни. Реже причинами воспалительного процесса становятся травмы, инфекции (в том числе цитомегаловирус, гепатит В, вирус простого герпеса, микоплазмоз , сальмонеллез, лептоспироз), опухоли и другие патологии. Кроме того, установлено, что острый панкреатит может развиваться и вследствие высокого уровня липидов или кальция в крови. Риски увеличивает и курение.
Вероятность развития панкреатита повышается также при лечении некоторыми лекарственными препаратами, в частности, статинами (снижающими уровень холестерина в крови), ингибиторами АПФ (гипотензивными), оральными контрацептивами, вальпроевой кислотой и другими.
Существует два вида панкреатита: острый и хронический.
Для острого воспаления характерны ярко выраженные симптомы:
- Сильная боль в левом подреберье, отдающая в поясницу или опоясывающая
- Лихорадка
- Тошнота, рвота.
Панкреатит в хронической стадии, симптомы и лечение
Симптомы и лечение хронического панкреатита определяются причиной возникновения и наличием сопутствующих заболеваний. Хронический панкреатит редко бывает самостоятельным заболеванием, обычно воспаление затрагивает и соседние органы: желудок, желчный пузырь и двенадцатиперстную кишку. При хроническом холецистите и панкреатите симптомы могут быть похожи. Больных беспокоят периодические боли различной интенсивности, отдающие в спину, тошнота. Снижается аппетит, и бывает непереносимость жирной пищи. Возникает нарушение стула с чередованием поноса и запора. Может быть потеря веса. Лечение начинают с назначения диеты для нормализации пищеварения. Показана диета 5 при панкреатите и холецистите. Также применяют обезболивающие и ферментные препараты.
Диета при хроническом панкреатите в стадии ремиссии

Питание при хроническом панкреатите должно уменьшать нагрузку на поджелудочную железу, но вместе с тем обеспечивать достаточным количеством калорий и витаминов. При панкреатите и холецистите вне обострения назначают диету стол 5б по Певзнеру.
Ее основные принципы:
- Пища принимается только в теплом виде.
- Из рациона полностью исключаются продукты, раздражающие слизистые оболочки желудка и кишечника, а также чрезмерно стимулирующие поджелудочную железу.
- Механического щажения нет, но рекомендовано тщательно пережевывать пищу.
- Питание рекомендовано дробное – 5-6 приемов. Нельзя допускать больших перерывов между едой, нужны минимум два перекуса.
- Новые продукты вводятся постепенно.
- В дневном рационе обязательно должна быть белковая пища. В день нужно белка 150 г. Из этого количества 60% должны быть белки животного происхождения.
- Животные жиры резко ограничиваются.
- При приготовлении пищи разрешается отваривать, запекать, тушить, варить на пару. Жареное есть нельзя.
- Небольшими порциями в меню можно вводить салаты из свежих овощей и фруктов под контролем самочувствия.
- Ограничения на количества: соли 10 г, сахара 30 г, масло сливочное 5 г, сметана и сливки 10% - столовая ложка.
Разрешенные блюда и продукты

Чтобы успешно лечить хронический панкреатит, симптомы которого могут прогрессировать при отклонении от правильного питания, нужно составлять меню только из разрешенных блюд и продуктов:
- Каши из гречки, овсянки, риса, манной, булгура, киноа. Каши готовятся полувязкие с добавлением молока, масло сливочное только в готовое блюдо, можно добавлять запаренные сухофрукты, творог. Используются для первых блюд, запеканок, суфле и пудингов.
- Макаронные изделия добавляют в супы или запеканки, отваривают. Соусы к ним только нежирные – молочные, с адыгейским или другим мягким сыром.
- Белый хлеб черствый или подсушенный, сухари. Галетное печенье, сушки.
- Сладости можно в небольших количествах добавлять в творог и каши. Допускается варенье, джемы, сиропы из фруктов или ягод. В день можно съесть столовую ложку меда.
- Овощи используются для супа, пюре и запеканки. Разрешены отварные морковь, молодые кабачки, цветная капуста, брокколи, свекла, картофель, спаржевая фасоль и зеленый горошек. Можно готовить салат из свежей натертой моркови, огурцов и зелени. Помидоры вводить в меню с осторожностью, также, как и баклажаны и белокочанную капусту.
- Фрукты спелые и сладкие, без кожуры – яблоки, сливы, бананы, абрикосы, виноград. Можно готовить соки, разбавляя наполовину водой, муссы, желе, кисель или компот.
- Молочные блюда должны быть свежими, низкой жирности. Кисломолочные напитки (кефир, йогурт, простокваша и ряженка) должны быть в меню обязательно каждый день. Творог можно добавлять в запеканки и суфле. Разрешаются мягкие, несоленые и неострые сыры.
- Мясные блюда можно готовить из кролика, говядины или телятины. Лучше использовать перекрученное на мясорубке, освобожденное от жира и сухожилий. Допускается запекание или тушение кусочками в виде бефстроганов и рагу.
- Для приготовления блюд из курицы или индейки кожу и жир удаляют. Можно запекать, отваривать и тушить.
- Отварная рыба и блюда из рыбного фарша обычно хорошо переносятся. Диетический стол № 5б включает рыбу нежирных сортов – щука, судак, камбала, карп, лещ, сом и тунец.
- Яйца используются для приготовления блюд, омлетов или всмятку. В день можно не больше одного яйца курицы или 2 перепелиных.
- При приготовлении бульонов первый навар от мяса и рыбы нужно сливать. Лучше включать в рацион вегетарианские супы с овощами и крупами.
Что исключается из питания

При уменьшении боли и переходе из острого в хронический панкреатит, диету можно расширить, но есть продукты, которые лучше не употреблять никогда:
- Алкоголь в любом виде.
- Все жареные, жирные или острые блюда.
- Маринады и соленья, копченые продукты.
- Любые консервы с сахаром, уксусом, красителями и ароматизаторами.
- Черный хлеб и с отрубями.
- Торты, пирожные, конфеты и шоколад.
- Какао и кофе.
- Наваристые бульоны из мяса, рыбы или грибов, холодец.
- Свинину, баранину, гуся и утку.
- Колбасы, сосиски, сардельки.
- Полуфабрикаты промышленного приготовления.
- Субпродукты – свиную печень, мозги, почки.
- Кислые фрукты, ягоды и соки.
- Все соусы с перцем, горчицей, уксусом, майонез, кетчуп, хрен.
- Редис, дайкон, щавель.
Ориентировочное меню на неделю и рецепты блюд

Для того чтобы составить меню на неделю при холецистите и панкреатите вне обострения, можно воспользоваться такой таблицей:
| День недели | Рацион |
| Понедельник | На завтрак: манная каша на разбавленном молоке, яблоко тушеное, зеленый чай. Перекус: тыквенная запеканка с курагой, йогурт. На обед: суп куриный с овсяными хлопьями, салат из отварной свеклы, моркови, картофеля и зеленого горошка. Полдник: хлеб с адыгейским сыром и кисель из отвара сухофруктов. На ужин: рыба отварная, рис с цветной капустой, компот. Перед сном: кефир с печеньем |
| Вторник | На завтрак: каша из овсяных хлопьев с тыквенным пюре, цикорий. Перекус: абрикосы. На обед: овощной суп с вермишелью, картофельный рулет с куриным фаршем, салат из тертого огурца, сметаны и зелени. На полдник: запеканка из творога с изюмом, чай. На ужин: рыбные котлеты, гречневая каша, салат из отварной моркови с зеленью, компот. Перед сном: йогурт с сухариками |
| Среда | На завтрак: морковные котлеты со сметаной, кисель. Перекус: творог с йогуртом. На обед: суп с рыбными фрикадельками, запеканка овощная. На полдник: рисовая каша с яблоками и курагой. На ужин: бефстроганов из индейки в молочном соусе, пюре из картофеля и цветной капусты, компот. Перед сном: ряженка с сушками |
| Четверг | На завтрак: ленивые вареники с клубничным сиропом, чай зеленый. Перекус: хлеб с адыгейским сыром, яблоки печеные. На обед: суп рисовый, отварная курица с морковью и укропом. На полдник: омлет с отварной спаржевой фасолью, компот. На ужин: щука фаршированная, салат из свежей моркови, цикорий. Перед сном: кефир с галетным печеньем |
| Пятница | На завтрак: тыквенная каша с манной крупой и кисель из отвара сухофруктов. Перекус: запеканка творожная с сухофруктами. На обед: суп – пюре из брокколи и цветной капусты, тефтели куриные, гречневая каша. На полдник: яблочный мусс, галетное печенье и цикорий. На ужин: кабачки фаршированные мясом и рисом, компот |
| Суббота | На завтрак: рисовая запеканка с тыквой и курагой, чай зеленый. Перекус: яблоки, фаршированные творогом, кисель. На обед: суп из патиссонов и моркови, отварная индейка в молочном соусе, гречневая каша. На полдник: салат из свеклы и чернослива, компот. На ужин: тефтели рыбные, отварная цветная капуста с морковью и зеленью, цикорий. Перед сном: простокваша с сухариками |
| Воскресенье | На завтрак: гречневая каша с бананом, йогурт. Перекус: салат из свежей моркови и изюма, цикорий. На обед: суп с фрикадельками из кролика, вермишель с сыром и зеленью, отварная свекла. На полдник: шарлотка яблочная с малиновым джемом, чай зеленый. На ужин: рыба тушеная с морковью, картофель отварной с укропом, компот. Перед сном: кефир и печенье |
Щука фаршированная.
Ингредиенты:
- Щука 500 г.
- Хлеб 150г.
- Молоко 100 мл.
- Яйцо.
- Соль 4 г.
- Сливочное масло 5 г.
- Петрушка 10г.
Приготовление:
- Кожу со щуки снять после кругового надреза вокруг головы.
- Филе отделить от костей.
- Хлеб замочить в молоке и вместе с филе пропустить через мясорубку.
- В фарш добавить яйцо и соль.
- Начинить кожу и зашить. Щуку с фаршем завернуть в марлю.
- Готовить на паровой бане 40 минут.
- При подаче полить сливочным растопленным маслом и украсить зеленью.
Шарлотка яблочная с малиновым джемом.
Ингредиенты:
- Хлеб 100г (белый).
- Яблоки 250 г.
- Яйцо ½.
- Сахар 20 г.
- Малиновый джем 30 г.
- Яблоки почистить и нарезать тонкими дольками. Проварить 10 минут со столовой ложкой воды на маленьком огне.
- Молоко смешать с сахаром и взбитым яйцом.
- Хлеб нарезать ломтиками и обмакнув в молоко выложить на дно формы.
- На хлеб сверху положить тушеные яблоки и запечь в духовке 15 минут.
- Сверху украсить малиновым джемом.