В последние годы частота послеродового мастита несколько уменьшилась. Однако течение заболевания характеризуется большим числом гнойных форм, резистентностью к лечению, обширностью поражения молочных желез, тенденцией к генерализации. При мастите у родильниц часто инфицируются новорожденные.
В этиологии мастита ведущее место занимает патогенный стафилококк.
Клиническая картина и диагностика. Особую роль в возникновении мастита играет так называемый патологический лактостаз, который заключается в задержке отделения молока. Лактостаз сопровождается повышением температуры тела до 38-38,5 °С, равномерным нагрубанием и болезненностью молочных желез. Общее самочувствие родильницы изменяется мало. Эти явления возникают со 2-х по 6-е сутки после родов. В молоке выявляется большое число патогенных стафилококков.
При лактостазе целесообразно применять антибиотики - полусинтетические пенициллины или цефалоспорины; ультрафиолетовое облучение, согревающий компресс на 3-4 ч; временно прекратить кормление грудью и сцеживать молоко молокоотсосом.
После лечения следует повторить бактериологическое исследование молока и решить вопрос о возобновлении грудного кормления. При лактостазе не следует ограничивать прием жидкости, а также использовать мочегонные и слабительные средства.
Лактостаз можно рассматривать как латентную стадию мастита.
Классификация мастита:
1. Серозный (начинающийся).
2. Инфильтративный.
3. Гнойный:
А) инфильтративно-гнойный: диффузный, узловой;
Б) абсцедирующий: фурункулез ареолы, абсцесс ареолы, абсцесс в толще железы, абсцесс позади железы (ретромаммарный);
В) флегмонозный, гнойно-некротический;
Г) гангренозный.
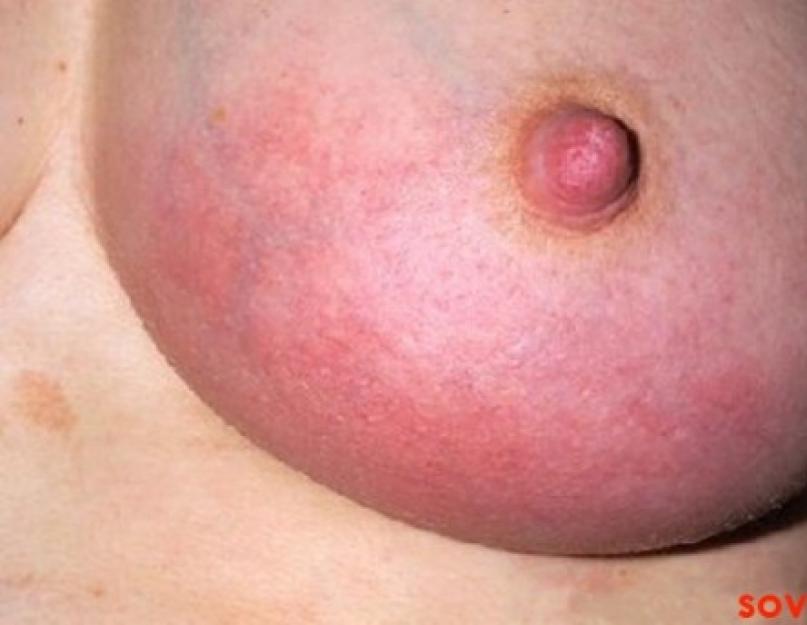
Мастит, как правило, начинается остро. Температура тела повышается до 38,5-39 °С, лихорадочное состояние сопровождается ознобом или познабливанием, отмечаются слабость, головные боли. В молочной железе появляются боли, кожа в области поражения гиперемирована, железа несколько увеличивается в объеме. Пальпаторно в толще железы определяются уплотненные участки. Серозная форма мастита при недостаточном или безуспешном лечении в течение 1-3 дней переходит в инфильтративную.
Состояние больной при инфильтративной форме мастита остается прежним: продолжается лихорадка, нарушаются сон, аппетит. Более выражены изменения молочной железы: гиперемия ограничивается одним из ее квадрантов, под измененным участком кожи пальпируется плотный, малоподвижный инфильтрат, иногда отмечается увеличение регионарных подмышечных лимфатических узлов. Переход в гнойную стадию мастита наблюдается через 5-10 дней. Нередко отмечается более быстрая динамика процесса: нагноение происходит через 4-5 дней.
Стадия нагноения характеризуется более тяжелой клинической картиной: высокой температурой тела (39 °С и выше), повторным ознобом, потерей аппетита, плохим сном, увеличением и болезненностью подмышечных лимфатических узлов.
При флегмонозном мастите возможна генерализация инфекции с переходом в сепсис. Особенно опасно возникновение септического шока, в связи с чем необходимы раннее выявление больных с артериальной гипо-тензией и проведение профилактики септического шока.
Наряду с типичным течением лактационного мастита в последние годы наблюдаются стертые и атипично протекающие формы заболевания, характеризующиеся относительно легкими клиническими симптомами при выраженных анатомических изменениях. Инфильтративный мастит может протекать с субфебрильной температурой, без озноба. Это затрудняет диагностику и определяет недостаточность терапевтических мероприятий.
Диагностика послеродового мастита не представляет особых трудностей. Заболевание начинается в послеродовом периоде, характерные жалобы и клинические проявления позволяют поставить правильный диагноз. Только в случае атипично протекающего мастита диагноз затруднителен. Из лабораторных методов исследования наиболее информативен клинический анализ крови (лейкоцитоз, нейтрофилез, увеличение СОЭ).
Существенную помощь в диагностике мастита оказывает УЗИ. При серозном мастите с помощью эхографии выявляют затушеванность рисунка альвеолярного дерева и лактостаз. Для начальной инфильтративной стадии мастита характерны участки гомогенной структуры с зоной воспаления вокруг и лактостазом. При УЗИ молочной железы, пораженной гнойным маститом, чаще всего обнаруживают расширенные протоки и альвеолы, окруженные зоной инфильтрации, - "пчелиные соты". УЗИ позволяет легко диагностировать абсцедирующую форму мастита, при этом выявляют полость с неровными краями и перемычками, окруженную зоной инфильтрации.
При мастите грудное вскармливание временно прекращают. При тяжелом мастите в ряде случаев следует прибегать к подавлению, реже - к торможению лактации. Показаниями к подавлению лактации у больных с маститом в случае его тяжелого течения и резистентности к проводимой терапии являются: а) быстро прогрессирующий процесс - переход серозной стадии в инфильтративную в течение 1-3 дней, несмотря на активное комплексное лечение; б) гнойный мастит с тенденцией к образованию новых очагов после хирургического вмешательства; в) вялотекущий, резистентный к терапии гнойный мастит (после оперативного лечения); г) флегмонозный и гангренозный мастит; д) мастит при инфекционных заболеваниях других органов и систем. С целью подавления лактации применяют парлодел.
Лечение. При послеродовом мастите лечение должно быть комплексным, и начинать его следует как можно раньше. Основным компонентом комплексной терапии являются антибиотики.
Широкий антимикробный спектр действия может быть достигнут при использовании сочетания препаратов: метициллина или оксациллина с канамицином, ампициллином или карбенициллином. Широким спектром антибактериального действия обладают комбинированный препарат ампиокс, а также цефалоспорины (цепорин, кефзол). При комбинированной антибиотикотерапии обеспечивается высокий лечебный эффект.
В некоторых случаях среди возбудителей гнойного мастита могут быть анаэробы, в частности бактероиды, которые чувствительны к линкомицину, клиндамицину, эритромицину, рифампицину и левомицетину. Большинство штаммов чувствительно к метронидазолу, некоторые - к бензилпеницил-лину.
Целесообразно сочетанное применение антибиотиков и поливалентного стафилококкового бактериофага, которые, обладая принципиально различными механизмами действия на микроорганизмы, могут дополнять друг друга, повышая тем самым лечебный эффект. В первые 3-4 дня доза бактериофага составляет 20-60 мл, затем ее снижают. В среднем на курс лечения необходимо 150-300 мл бактериофага.
В комплексном лечении больных с маститом важное место занимают средства, повышающие специфическую иммунную реактивность и неспецифическую защиту организма. Для этого применяют ряд средств. Эффективен антистафилококковый гамма-глобулин по 5 мл (100 ME) через день внутримышечно, на курс - 3-5 инъекций. Применяют антистафилококковую плазму (по 100-200 мл внутривенно), адсорбированный стафилококковый анатоксин (по 1 мл с интервалом 3-4 дня, на курс 3 инъекции). Показаны переливание плазмы по 150-300 мл, введение гамма-глобулина или полиглобулина по 3 мл внутримышечно через день, на курс 4-6 инъекций.
Гидратациейную терапию необходимо проводить всем больным с инфильтративным и гнойным маститом, при серозном - в случае наличия интоксикации. Для гидратацией ной терапии используют растворы на дек-страновой основе: реополиглюкин, реомакродекс, полифер; синтетические коллоидные растворы: гемодез, полидез; белковые препараты: альбумин, аминопептид, гидролизин, аминокровин, желатиноль. Применяют также растворы глюкозы, изотонический раствор натрия хлорида, 4 % раствор кальция хлорида, 4-5 % раствор натрия гидрокарбоната.
Кроме того, используют антигистаминные препараты: супрастин, димедрол, дипразин; анаболические стероидные гормоны: неробол, ретаболил. При резистентных к терапии формах, а также при склонности больной к артериальной гипотензии и септическому шоку показаны глюкокортикоиды. Преднизолон, гидрокортизон назначают одновременно с антибиотиками.
Физические методы лечения следует применять дифференцированно в зависимости от формы мастита. При серозном мастите используют микроволны дециметрового или сантиметрового диапазона, ультразвук, УФ-лучи; при инфильтративном мастите - те же физические факторы, но с увеличением тепловой нагрузки. При гнойном мастите (после хирургического вмешательства) вначале используют электрическое поле УВЧ в слаботепловой дозе, в дальнейшем УФ-лучи в субэритемной, затем - в слабоэритемной дозе.
При серозном и инфильтративном мастите целесообразно применять масляно-мазевые компрессы.
При гнойном мастите показано оперативное лечение. Своевременное и правильное выполнение операции позволяет предупредить распространение процесса на другие участки молочной железы, в значительной степени способствует сохранению железистой ткани и достижению благоприятного косметического результата.
ПМ (послеродовый мастит) – это заболевание, которое характеризуется возникновением воспалительного процесса бактериальной этиологии в молочной железе в послеродовый период. Инфицирование молочной железы связано с процессом лактации.
Эпидемиология послеродового мастита
Сегодня ПМ возникает, как правило, в домашних условиях, после выписки, через 2-5 недель. Процент заболеваемости ПМ не велик. Из общего числа родов всего от 3 до 9%. Гнойный мастит занимает от 2 до 10%. А мастит у женщин , который развивается во время вынашивания ребенка, практически не дает о себе знать.
В преобладающем большинстве случаев страдает только одна молочная железа . Более 50% эпизодов связаны с правосторонним маститом. Остальной процент приходится на левостороннее поражение, а оставшиеся, это примерно 10%, затрагивают обе молочные железы.
Возбудителями ПМ являются:
- Staphylococcus aureos (70–85%);
- Streptococcus A и B;
- Enterobacter spp.;
- Escherichia spp.;
- Pseudomonas aerugenosa;
- Klebsiella spp..
В 85-90% случаев высевается золотистый стафилококк. Он выступает либо в единственном варианте, либо в компании с другими патогенными микроорганизмами.
Стадии развития ПМ
Послеродовый маститвызывается:
- Лактостазом;
- Трещинами на сосках;
- Аномалиями развития сосков (втянутые, добавочные, плоские);
- Изменениями в структуре молочных желез (большие размеры молочных желез, мастопатия, наличие добавочных желез, рубцовые изменения);
- В анамнезе наличием гнойного мастита;
- Снижением иммунитета;
- Маммопластикой;
- Гипергалактиями и гипогалактиями;
- Нарушением гигиенических норм ухода за молочной железой и вскармливанием.
Симптомы мастита
Развитие патологического лактостаза, начинается уже на 2-7 сутки с начала лактации. Изменений в общем состоянии пациентки не наблюдается. Зато температура тела повышается до 38,5 градусов. При пальпации отмечается нагрубание и болезненность всей площади молочной железы.
Серозный послеродовый мастит у женщин характеризуется острым началом. Температура в этой стадии может повышаться до 39 С и сопровождаться ознобом. Появляется головная боль, слабость, усиливаются болевые ощущения в молочной железе, особенно при кормлении.
Позже пораженная грудь слегка увеличивается. Кожные покровы в зоне поражения немного краснеют. При пальпации в молочной железе могут прощупываться некоторые уплотнения плотно-эластической консистенции, с небольшой степенью болезненности.
 Инфильтративный ПМ продолжает вызывать лихорадку. Инфильтрат в молочной железе становится плотным, малоподдатливым и возможен вариант увеличения лимфатического узла в подмышечной области.
Инфильтративный ПМ продолжает вызывать лихорадку. Инфильтрат в молочной железе становится плотным, малоподдатливым и возможен вариант увеличения лимфатического узла в подмышечной области.
Длительность данной стадии зависит от возбудителя, проводимой терапии и иммунной устойчивости. Общее время, необходимое для купирования инфильтративной стадии, варьируется от 5 до 10 дней.
Гнойный послеродовый маститпротекает с повышением температуры тела не ниже 39 o С. Также отмечается нарушение сна и аппетита, ухудшение общего состояния, . В этой стадии визуально можно наблюдать изменение формы молочной железы в соответствии с локализацией и объемом поражения. Кожные покровы в зоне поражения становятся резко гиперемированными, а грудь болезненной при пальпации. Увеличиваются и становятся болезненными подмышечные лимфоузлы.
В большинстве случаев стадия гнойного мастита носит инфильтративно-гнойный характер. Диффузный вариант развития гнойного мастита заключается в пропитывании тканей гнойным компонентом без развития абсцесса. Узловая форма протекает с развитием изолированного инфильтрата округлой формы, так же без образования абсцесса.
Реже можно встретить абсцедирующий мастит. Флегмонозная форма абсцедирующего мастита развивается с появлением обширного гнойно-диффузного поражения молочной железы. Протекает флегмонозный ПМ тяжело с температурным повышением до 40С, учащением ознобов и ухудшением общего состояния.
Гангренозный ПМ. Данная форма ПМ крайне редка и тяжела. Клиническая картина предыдущих форм дополняется ярко выраженной интоксикацией: гипертермией, обезвоживанием, тахипноэ и тахикардией.
Встречаются и перемежающиеся, смежные, формы ПМ. Для них характерна смазанная, не четко выраженная картина, с отсутствием отдельных симптомов и некоторым несоответствием клиники с истинной картиной. Это усугубляется несвоевременным выявлением заболевания, и, соответственно, поздним принятием мер.
Факторы, сопутствующие септикопиемии на почве ПМ
- Высокая изменчивость возбудителя;
- Иммунная неустойчивость;
- Поздняя диагностика;
- Неправильное лечение
Диагностика мастита у женщин
- Общий анализ крови: лейкоцитарный сдвиг влево, повышение числа лейкоцитов, увеличение СОЭ;
- Бактериологическое исследование молока: степень обсемененности, чувствительность к АБ.
- УЗИ: структура молочной железы неоднородна, молочные протоки имеют вид эхонегативных образований диаметром 0,1-0,3 см:
- При серозном мастите отмечается отек и утолщение железистой ткани, выявляются участки повышенной эхогенности, нечеткость контуров груди.
- Инфильтративный ПМ имеет зоны пониженной эхогенности в глубинне инфильтрата.
- Инфильтративно-гнойный ПМ характеризуется ячеистым строением инфильтрата.
- Гнойный ПМ. Отмечается появление высокой звукопроводимости в зонах с пониженной эхогенностью.

Послеродовый мастит у женщин : лечение
Основной задачей лечения ПМ является нейтрализация возбудителя. Далее проводится купирование симптомов. Приводятся в норму лабораторные показатели и функциональные нарушения. А также важная роль отводится профилактическим мероприятиям.
Важно знать, что вскармливание грудью в период болезни и лечения строго воспрещается. Возобновление вскармливания или его прекращение обсуждается и решается в индивидуальном порядке.
Физиотерапия при ПМ включает в себя: ультразвук, УФ-лучи, УВЧ.
Часто врачи прибегают к прекращению или приостановлению лактации. Для торможения используют бромокриптин и каберголин.
Из общего списка антибактериальных применяются: , макролиды, цефалоспорины, аминогликозиды (), линкозамиды.
Иммунитет усиливается приемом антистафилококковых гаммаглобулинов, нормального человеческого иммуноглобулина и т.д..
Также применяют противогрибковые препараты, такие как Флуконазол и Нистатин.
Мастит у женщин при гнойном ПМ в обязательном порядке лечат хирургическим путем. Производится широкое вскрытие гнойника с минимальной травматизацией молочных протоков. Иссечение тканей происходит в случае флегмонозного или гангренозного мастита.
Правила комплексной терапии:

Профилактические мероприятия
Соблюдение санэпид. режима в стационаре и личная гигиена роженицы – вот основные профилактические базы. Для этого беременных женщин в дородовый период обучают правилам ухода за молочными железами и правилам вскармливания и сцеживания. Также проводится профилактика лактостаза.
Все мамы и бабушки многократно предупреждают свое чадо, чтобы те тщательно следили за грудью во время лактации: не ходить с открытым декольте, не быть на ветру и т.п. На самом деле причины возникновения заболевания кроются немного в других вещах. А основной симптом – боли в молочной железе и повышение температуры. Как защитить себя от патологии и как предотвратить мастит после родов в «критические периоды»?
Читайте в этой статье
Причины появления
Мастит – воспаление тканей молочной железы. Для того, чтобы появилось заболевание, необходимо сочетание двух условий:
- застой молока в груди,
- наличие возбудителя инфекции в тканях.
Застой молока
Основной фактор для провоцирования застоя молока – плохое сцеживание или неправильное кормление.
В идеале женщина должна кормить по требованию малыша, тогда количество продуцируемого молока будут соответствовать потребностям, лактостаза не происходить. Если же молодая мама практикует сцеживание, то вероятность застоя молока в какой-то дольке увеличивается. Особенно страдают глубокие ткани, где чаще всего и возникает мастит.
Также застой молока может спровоцировать ношение неудобного, не по размеру белья. Поэтому к выбору следует подойти тщательно, а ночной отдых лучше проводить вообще без него.
К лактостазу могут приводить перенесенные ранее воспалительные заболевания молочных желез, в том числе мастит. А также случаи, когда выполнялись какие-либо оперативные вмешательства на органе, например, по поводу фибромиомы. Травмы и ушибы молочных желез как в анамнезе, так и во время лактации, могут стать причиной нарушения проходимости протоков.
Провоцировать застой молока может постоянное преимущественное кормление из одной груди, при этом во второй оно будет накапливаться.
Следует обратиться внимание, что часто мастит развивается на 3 — 5 сутки, что связано с активным прибытием молока. Поэтому крайне важно знать, как правильно кормить кроху и следить за грудью.
Иногда четкий провоцирующий фактор сложно найти, но его всегда можно определить, если более тщательно проанализировать ситуацию.

Наличие патогена в тканях молочных желез
Если застоя молока не будет, то патогенные микроорганизмы не успеют создать необходимые условия для своего размножения, секрет просто выйдет из протоков. В условиях же бактерии начинают изменять свойства окружающих тканей и жидкости под свои потребности, формируя тем самым комфортные условия для увеличения своего количества.
Откуда же попадают патогены в грудное молоко? Есть несколько вариантов:
Дело в том, что женщина после родов всегда имеет сниженные защитные силы организма. Это обусловлено психоэмоциональными переживаниями, стрессом, ночными недосыпаниями, кровопотерей и т.п. Поэтому даже незначительная инфекция, которая в обычных условиях вряд ли бы вызвала мастит, начинает активно проявляться.
Смотрите на видео о мастите после родов:
Симптомы патологии
Практически всегда женщина самостоятельно обращает внимание, что в груди произошли какие-то изменения, если она внимательно к себе относится. Первые симптомы лактостаза она также обнаружит, но не всегда знает, что это опасно.
До возникновения мастита всегда появляется застой молока, который также клинически себя проявляет. Симптомы следующие:
- ощущение болезненности и тяжести в груди;
- четко определяется уплотненная долька, чувствительная при пальпации;
- кожа над ее поверхностью не изменена, обычного цвета и температуры наощупь;
- температура тела и общее самочувствие хорошее.
При этом если женщина попробует дать крохе именно грудь с подозрением на лактостаз, после кормления она заметит значительное улучшение состояния. А вскоре оно пройдет.
Если же стадия застоя молока замечена не была, то клиническая картина более яркая, причем соответствует стадии заболевания. Краткое описание можно представить в следующем виде:
| Стадия | Симптомы |
| Инфильтративная стадия | Общее самочувствие при этом начинает страдать, появляются первые признаки интоксикации — в пределах 37 — 38 градусов, слабость, вялость, головная боль и т.п. В груди без труда можно определить уплотненную и болезненную группу долек. Кожа над ними ярко-красная, а температура наощупь повышена. Если в эту стадию мастита предложить грудь крохе, он может взять или уже отказаться. Сцеживание приносит облегчение, но не на долгое время. Уже на этой стадии можно обнаружить болезненные и увеличенные подмышечные лимфатические узлы. |
| Гнойная стадия | Характеризуется активным воспалительным процессом. Симптомы интоксикации выражены: температура до 39 градусов, слабость, тошнота, головокружение, появляются озноб и потливость и т.п. Грудь резко болезненна при любом дотрагивании, часто отечна. Не всегда четко удается определить место воспаленной группы долек и протоков.
Вены под кожей молочной железы могут также воспаляться: они утолщаются, а покров над ними краснеет. Самостоятельное сцеживание невозможно, а малыш категорически отказывается от сосания. Из соска могут выделяться гнойные (желтоватые, зеленоватые) выделения. |
| Абсцедирующая стадия | Характеризуется тем, что в месте воспаления формируется ограниченный очаг. При этом ко всем симптомам предыдущей стадии присоединяется острая пульсирующая боль в груди. Там формируется абсцесс, а полость заполнена гноем. Лечение на этой стадии только оперативное. |
| Флегмонозная стадия | Формируется в результате распространения воспаления на все подлежащие ткани: подкожную жировую клетчатку, мышцы грудной клетки. Состояние женщины при этом крайне тяжелое, она может быть даже в бреду. Температура высокая, молочные железы чрезмерно болезненны. |
| Гангренозная стадия | Характеризуется тем, что происходит тромбоз сосудов молочной железы и отмирание ее тканей. Лечение – удаление груди. При неэффективной терапии может развиваться флегмона. |
Чаще всего приходится сталкиваться с лактостазом, инфильтративной, абсцедирующей стадиями. Это только благодаря тому, что лечение мастита после родов в большинстве случаев своевременное и квалифицированное.
Флегмонозная и гангренозная – наиболее тяжелые, не исключены серьезные осложнения и летальные исходы
Что запрещено делать при подозрении на мастит
Часто женщины, заметив у себя признаки лактостаза и мастита, начинают использовать все знакомые им методы для лечения состояния, не углубляясь в суть методик. Лучше обратиться вовремя к врачу, который назначит наиболее действенную и эффективную в данной ситуации терапию. Самолечение иногда приводит к плачевным последствиям. Основные ошибки при застое молока и мастите, которые не следует делать:
- Чрезмерное и болезненное сцеживание. Это приводит к дополнительной травматизации, не решая основной проблемы.
- Не следует ограничивать количество прикладываний к груди из-за боязни навредить малышу или вследствие боли. Наоборот, чем чаще женщина будет кормить кроху (если он не отказывается, конечно), тем меньше вероятность прогрессирования недуга. Не следует и взрослым пытаться отсосать молоко, это приведет только к травматизации соска.
- Прогревание или длительные компрессы, особенно с различными спиртосодержащими растворами могут способствовать быстрейшему прогрессированию болезни.
- Также не следует самостоятельно принимать таблетки, уменьшающие выработку молока или антибиотики.
Лечение мастита
Наиболее достоверно, как лечить мастит после родов в конкретной ситуации, может сказать только врач после осмотра и обследования.
Терапия лактостаза включает следующее:
- Необходимо как можно чаще прикладывать малыша, чтобы он помог ликвидировать застой молока. Если есть возможность, можно воспользоваться услугами опытной акушерки по сцеживанию.
- Теплый (не горячий) душ и спазмолитики накануне помогут протокам несколько расшириться, это улучшит отток.
Если симптомы усугубляются или не проходят в течение одного-двух дней, следует обратиться за медицинской помощью.
Препараты для лечения
Чтобы остановить прогрессирование мастита или после операции способствовать заживлению, необходимо выполнить два условия – устранить застой молока и уменьшить количество микробов до безобидной их концентрации.
Сразу следует сказать, что стадия абсцесса, гангрены и флегмоны требует срочного оперативного вмешательства. При этом создаются условия для оттока воспалительного экссудата, как правило, это гной. Затем схема терапии включает все те препараты, которые изначально используются при инфильтративной стадии. К ним относятся следующие лекарства:
- Антибактериальные препараты. Следует назначать их с учетом того, кормит на данный момент женщина грудью или нет (возможно только в инфильтративной стадии). Чаще всего это цефалоспорины, метронидазол и некоторые другие лекарства.
- Анальгетики, спазмолитические, нестероидные противовоспалительные средства помогают вернуть «мироощущение» — снять симптомы интоксикации и боль.
- Препараты для угнетения лактации назначаются только в случае, когда по-другому справиться с патологией не удается. Это бромокриптин, парлодел и другие.
- Окситоцин , он способствует сокращению протоков молочной железы. Это значительно улучшает общее самочувствие женщин.
Народные методы
Способы нетрадиционной медицины следует использовать только по назначению врача. Только лечение народными способами вряд ли поможет справиться с недугом, а вот в сочетании с основной терапией – это дельное подспорье. К наиболее действенным можно отнести следующие:
- Прикладывание холодного или после воздействия горячей воды капустного листа. Своеобразные компрессы следует делать на несколько часов, оптимально на ночь.
- Листья мать-и-мачехи также после обработки кипятком необходимо прикладывать на болезненный участок груди на 20 — 30 минут несколько раз в день.
- Также можно сделать примочку из листьев ольхи и мяты. Предварительно высушенные и измельченные листья следует размочить в воде и в марле прикладывать к больному месту.
Профилактика мастита
Как и любое другое заболевание, мастит легче предупредить, нежели лечить. Поэтому каждой женщине следует знать основные рекомендации по грудному вскармливанию. К правилам, как избежать мастита после родов, относятся:
- Необходимо научиться правильно прикладывать малыша к груди. Это поможет максимально и равномерно освобождать дольки от молока, а также станет профилактикой трещин сосков.
- В случае появления ранок на ареоле следует тщательно за ними следить и лечить. Помогают мази с заживляющим эффектом, например, «Бипантен» и подобные.
- Следует правильно подбирать белье для лактации, лучше специальное для удобного и беспрепятственного кормления.
- Сцеживать молоко лучше только в случае крайней необходимости, а не постоянно.
- Перед кормлением полезно мягко поглаживать грудь от периферии к центру, способствуя поступлению молока от дальних долек.
- Не следует сдавливать молочные железы, например, во время сна на животе. Это вызовет сдавление протоков и застой молока.
- Нужно оберегаться от травм, чрезмерного переохлаждения, сквозняков.
- Соблюдать гигиену, в том числе молочных желез. Для этого вполне хватить один-два раза в день принимать душ и менять белье.
- Полезно пройти курсы или консультацию у опытной акушерки еще до родов.
Мастит – серьезная патология, которая в 90% случаев связана с послеродовым периодом и грудным вскармливанием. Во многом развитие заболевания зависит от женщины, поэтому каждой маме следует знать основные правила профилактики патологии. Наиболее действенное и безопасное лечение может назначить специалист, поэтому при появлении жалоб необходимо незамедлительно к нему обратиться. Самолечение может усугубить заболевание и привести к необходимости операции.
Послеродовым маститом – принято называть острое воспалительное заболевание внутренних тканей молочной железы, строго бактериального характера.
Название послеродовый мастит четко поясняет суть проблемы, и особенность недуга, который развивается после успешной родовой деятельности.
Чаще всего эта форма мастита (его еще могут называть лактационный мастит груди) развивается сразу после родов (буквально, после двух недельного периода затишья), и бывает, связан с процессом налаживания лактации.
Многие тут же захотят уточнить – разве мастит не может развиваться у не рожавших женщин? И мы конечно поясним.
Несомненно, мастит может развиваться у женщин вне периода лактации и родов. Более того, воспаление молочной железы может наблюдаться у новорожденных, детей, подростков и даже взрослых, обоих полов.
Но, тогда речь пойдет вовсе не о заболевании, называемом послеродовой мастит, а о совсем иных формах недуга, которым обязательно будут посвящены иные публикации.
Как правило, мастит у не рожавших существенно отличается от лактационного заболевания, как этиологией так и симптоматикой.
Однако вернемся к проблемам с так называемым послеродовым маститом, данное заболевание помимо развития впервые недели после родов может возникать:
- В периоды после молочных кризов у кормящей матери в (когда новорожденный находящийся на грудном вскармливании достигает возраста трех и шести месяцев). Это состояние, когда в груди кормящей женщины, после небольшого (кризового) частичного перерыва лактации, активно начинает прибывать молоко.
- В период после полного прекращения грудного кормления. Если женщина неправильно, непродуманно прерывает грудное вскармливание, после такого прекращения кормления молоко может не прекращать вырабатываться молочной железой. Тогда у женщин, собственно, и возникает послеродовой мастит.
- Вне зависимости от временных кирзовых лактационных периодов, после образования трещин сосков или иных травм груди.
Хочется сказать пару слов о сегодняшней эпидемиологии состояния, называемого послеродовой мастит. Лактационный мастит преимущественно может возникать у первородящих женщин, не имеющих опыта налаживания кормления, которые на момент родов, достигли возраста старше тридцати лет.
Отметим, что у 90% все больных маститом поражается только одна из молочных желез, хотя двухсторонний мастит так же встречается в природе, но гораздо реже.
Как классифицируют и диагностируют послеродовые формы мастита?
Как правило, послеродовой или лактационный мастит стараются классифицировать строго по стадиям развития.
- На первой стадии развивается так называемый патологический лактостаз (или же латентной стадии мастит).
- Вторая стадия представляет собой серозное воспаление.
- Третьей стадией развития воспаления, называют инфильтративный мастит.
И четвертая стадия, развивающаяся после первых трех – это гнойный либо даже гангренозный лактационный мастит. Который в сою очередь может быть:
Инфильтративно-гнойным (как диффузным, так и узловым).
Абсцедирующим (после фурункулеза ареолы, после абсцесса ареолы, после абсцесса в толще самой железы, либо после развития ретромаммарного абсцесса).
И флегмонозным (иными словами гнойно-некротическим).
Женщинам, успешно пережившим процесс родов (сложных или простых) важно знать и всегда помнить, о возможности развития мастита в период налаживания кормления малыша.
Но, самое главное, что должны понимать такие женщины – это то, что диагностировать ту или иную форму послеродового мастита невозможно в домашних условиях.

Коварство данного недуга в период кормления в том, что симптоматика может быть сходной с иными как менее, так и более опасными заболеваниями молочной железы.
Больные обычно могут жаловаться на озноб, сильную слабость, частые головные боли, существенные нарушение сна, или аппетита. Часто в период кормления женщины ощущают боли непосредственно в молочной железе, так же может происходить заметное увеличение размеров груди.
Период после родов и сам по себе не может считаться легким, но чтобы не усложнить его для себя, при первых же недомоганиях или болях в груди после родов, следует обратиться за консультацией к врачу.
Помните, очень важно диагностировать проблему на ранних стадиях и тогда, станет вполне возможно предотвратить развитие наиболее сложных и опасных форм лактационного мастита.
Е. Малышева: В последнее время я получаю много писем от моих постоянных зрительниц о проблемах с грудью: МАСТИТЕ, ЛАКТОСТАЗЕ, ФИБРОАДЕНОМЕ. Чтобы полностью избавиться от этих проблем, советую ознакомиться с моей новой методикой на основе натуральных ингредиентов...
Диагноз лактационного воспаления молочной железы обычно ставят при простом визуальном и физикальном осмотре, при сборе анамнеза (с учетом характера родов).
Иногда медикам для подтверждения диагноза требуется стандартный клинический анализ крови, УЗИ и бактериологическое исследование грудного молока.
При лабораторно-инструментальных исследованиях при послеродовом мастите медики наблюдают:
- В общем анализе крови: явный лейкоцитоз, сдвиг так называемой лейкоцитарной формулы влево, и существенное нарастание (СОЭ) или скорости оседания эритроцитов, что свидетельствует о воспалительном процессе.
- На УЗИ молочной железы будет наблюдаться некоторая стушеванность тканевого рисунка. Могут быть заметны участки, так называемой гомогенной структуры, с зонами воспаления. В более тяжелых стадиях, на УЗИ заметны расширенные протоки и увеличенные альвеолы, с конкретными зонами инфильтрации.
Иногда (хотя и крайне редко) мастит, связанный с процессом родов и лактации необходимо дифференцировать с той же мастопатией, либо с раковой опухолью молочной железы.
Как обычно лечат послеродовый мастит
Лечение мастита, связанного с процессом родов и кормления имеет вполне определенные цели. А именно, это:
- Первичное обнаружение возбудителя.
- Максимально быстрое купирование симптомов самого заболевания.
- Нормализация стандартных лабораторных показателей и устранение имеющихся функциональных нарушений. (Налаживание кормления после родов).
- И конечно, профилактика рецидивов или осложнений данного заболевания, в период прекращения кормления, либо в период всех последующих родов.
В некоторых, наименее сложных случаях лечение мастита, связанного с процессом родов может происходить без госпитализации. Хотя сегодня все больше медиков склоняются к тому, чтобы сделать основным показанием к госпитализации, даже появление минимальных клинических и соответственно лабораторных признаков развития мастита, связанного с процессом родов.
Немедикаментозное лечение лактационного мастита обычно требует срочного прекращения грудного вскармливания. Такое требование прекращения кормлений малыша связано, прежде всего, с опасностью инфицирования ребенка, а так же, с необходимостью освобождения пораженной груди от молока.

Медикаментозное лечение послеродового мастита обычно заключается в использовании довольно мощной антибактериальной терапии.
Часто, лечение включает лекарства тормозящие или даже полностью подавляющие лактацию. Боле того, допустим, лечение гнойных форм лактационного воспаления всегда требует применения таких лекарств.
Основное медикаментозное лечение мастита, а в частности, антибактериальная терапия включает в себя использование так называемых препаратов выбора – это могут быть пенициллины (оксациллин и пр.), цефалоспорины (желательно I или III поколений, тот же цефазолин или цефотаксим, и пр.).
Не менее часто лечение мастита требует использование лекарственных средств, повышающих специфическую (иммунную) реактивность, а так же неспецифическую защиту женского организма.
К сожалению, часто встречаются запущенные формы лактационного воспаления молочной железы (резвившиеся, вследствие неправильного или не своевременного лечения), которые требуют исключительно хирургической коррекции состояния здоровья.
Как правило, хирургическое лечение, так называемого послеродового воспаления груди требуется при большинстве гнойных вариантов недуга. При таком лечении опытные хирурги вскрывают очаг воспаления и проводят его последующее дренирование. Далее, пациентам так же требуется антибактериальная терапия и поддерживающее лечение.
Вам все еще кажется, что вылечить свой организм полностью невозможно?
Как же можно их выявить?
- нервозность, нарушение сна и аппетита;
- аллергия (слезящиеся глаза, высыпания, насморк);
- частые головные боли, запоры или понос;
- частые простуды, ангину, заложенность носа;
- боли в суставах и мышцах;
- хроническую усталость (Вы быстро устаете, чем бы ни занимались);
- темные круги, мешки под глазами.
Возбудителем мастита чаще всего является микроб золотистый стафилококк, который характеризуется высокой вирулентностью и устойчивостью ко многим антибактериальным препаратам. Значительно реже возбудителями заболевания могут быть также некоторые виды стрептококков, кишечная палочка, протей, грибы в составе смешанной инфекции.
Послеродовой мастит – это воспаление тканей молочной железы, возникшее в послеродовом периоде на фоне лактации. Факторами риска возникновения послеродового мастита являются: недостаточное соблюдение личной гигиены; наличие сопутствующих заболеваний (пиодермия кожных покровов, нарушение жирового обмена, сахарный диабет); сниженная иммунологическая реактивность организма; осложненное течение родов; осложненное течение послеродового периода (раневая инфекция, замедленная инволюция матки, тромбофлебиты); недостаточность млечных протоков в молочной железе; аномалии развития сосков; трещины сосков; неправильное сцеживание молока.
Источником инфекции являются носители возбудителей инфекционных заболеваний и больные со стертыми формами патологии гнойно-воспалительного характера из числа окружающих, так как перечисленные возбудители заболевания распространяются через предметы ухода, белье и т.п. Важная роль в возникновении мастита принадлежит госпитальной инфекции.
Входными воротами для инфекции чаще всего служат трещины сосков . Распространение возбудителей инфекции происходит интраканаликулярно при кормлении грудью и сцеживании молока, а также гематогенным и лимфогенным путями из эндогенных очагов воспаления.
Особенности строения молочной железы, а именно ее дольчатость, обилие жировой клетчатки, большое количество альвеол, синусов, широкая сеть молочных протоков и лимфатических сосудов создают хорошие условия для распространения воспалительного процесса на соседние участки.
В подавляющем большинстве случаев маститу предшествует лактостаз (застой молока), который является основным пусковым механизмом в развитии воспалительного процесса в молочной железе. При наличии возбудителей инфекции молоко в молочных ходах сворачивается, наблюдается отек стенок протоков, что еще больше способствует застою молока. При этом микроорганизмы, попадая в ткань молочной железы, и обусловливают развитие мастита.
По характеру течения различают острый и хронический послеродовой мастит. В зависимости от особенностей воспалительного процесса мастит может быть серозным (начинающимся), инфильтративным и гнойным. В зависимости от расположения очага воспаления мастит может быть подкожным, субареолярным, интрамаммарным, ретромаммарным и тотальным, когда поражаются все отделы молочной железы.
Особенностями клинического течения мастита являются: позднее начало (до 1 месяц после родов и более); увеличение количества пациенток со стертыми формами мастита, при которых клинические проявления заболевания не соответствуют истинной тяжести процесса; преобладание инфильтративно-гнойной формы мастита; затяжное и длительное течение гнойных форм заболевания.
Лактостаз (застой молока), обусловленный закупоркой выводящих протоков, в первую очередь способствует развитию воспалительного процесса в молочной железе. В этой связи мастит в подавляющем большинстве случаев возникает у первородящих. При лактостазе молочная железа увеличивается в объеме, определяются ее плотные увеличенные дольки. Температура тела может повышаться до 38–40°С. Это объясняется повреждением молочных протоков и всасыванием молока. Отсутствуют покраснение кожи и отечность ткани железы, которые обычно появляются при воспалении. После сцеживания молочной железы при лактостазе боли исчезают, определяются небольшого размера безболезненные дольки с четкими контурами, температура тела снижается. В случае уже развившегося на фоне лактостаза мастита после сцеживания в тканях молочной железы продолжает определяться плотный болезненный инфильтрат, сохраняется высокая температура тела, самочувствие больных не улучшается. Если лактостаз не устранен в течение 3–4 сут, то возникает мастит, так как при лактостазе количество микробных клеток в молочных протоках увеличивается в несколько раз и вследствие этого реальна угроза быстрого прогрессирования воспаления.
Серозный мастит. Заболевание начинается остро, на 2-3-4 неделе послеродового периода и, как правило, уже после выписки родильницы из родильного дома. Температура тела повышается до 38-390 С, сопровождается ознобом. Появляются симптомы интоксикации (общая слабость, разбитость, головная боль). Пациентку беспокоит сначала чувство тяжести, а затем боль в молочной железе, что сопровождается застоем молока. Молочная железа несколько увеличивается в объеме, кожа её гиперемирована. Сцеживание молока болезненное и не приносит облегчения. В пораженной молочной железе выявляется болезненность и умеренная инфильтрация без четких границ. При неадекватном лечении и прогрессировании воспалительного процесса серозный мастит в течение 2-3 дней переходит в инфильтративную форму.
Инфильтративный мастит. Пациентку беспокоят сильные ознобы, чувство напряжения и боль в молочной железе, головная боль, бессонница, слабость, потеря аппетита. В молочной железе определяется резко болезненный инфильтрат без очагов размягчения. Железа увеличена в размерах, с покрасневшей над ней кожей. Отмечается увеличение и болезненность подмышечных лимфатических узлов. В клиническом анализе крови наблюдается увеличение количества лейкоцитов и СОЭ. При неэффективном или несвоевременном лечении через 3–4 дня от начала заболевания воспалительный процесс приобретает гнойный характер.
Гнойный мастит. Состояние больных существенно ухудшается: нарастает слабость, снижается аппетит, нарушается сон. Температура тела чаще в пределах 38–40°С. Появляются озноб, потливость, отмечается бледность кожных покровов. Усиливаются боли в молочной железе, которая напряжена, увеличена, выражена отечность и покраснение кожи молочной железы. В ткани молочной железы определяется болезненный инфильтрат. Молоко сцеживается с трудом, небольшими порциями, часто в нем обнаруживается гной.
Абсцедирующая форма мастита. Преобладающими вариантами являются фурункулез и абсцесс ореолы, реже встречают интрамаммарный и ретромаммарный абсцессы, представляющие собой гнойные полости, ограниченные соединительно-тканной капсулой. В клиническом анализе крови имеет место увеличение количества лейкоцитов и СОЭ, имеет место умеренная анемия.
Флегмонозная форма мастита. Процесс захватывает большую часть железы с расплавлением ее ткани и переходом на окружающую клетчатку и кожу. Общее состояние родильницы в таких случаях тяжелое. Температура достигает 400 С. Имеют место ознобы и выраженная интоксикация. Молочная железа резко увеличивается в объеме, кожа ее отечная, покрасневшая, с участками цианоза. Наблюдается резкое расширение подкожной венозной сети. Молочная железа пастозная, резко болезненная. В клиническом анализе крови отмечается увеличение количества лейкоцитов и СОЭ, нарастающая анемия, палочкоядерный сдвиг в лейкоцитарной формуле. Флегмонозный мастит может сопровождаться септическим шоком.
Гангренозная форма мастита. Протекает особенно тяжело с выраженной интоксикацией и некрозом молочной железы. Общее состояние больной тяжелое, кожа бледная, слизистые сухие. Пациентка жалуется на отсутствие аппетита, головную боль, бессонницу. Температура тела достигает 40 Со, пульс учащен (110-120 уд/мин), слабого наполнения. Молочная железа увеличена в размерах, болезненна, отечна; кожа над ней от бледно-зеленого до синюшно-багрового цвета, в некоторых местах с участками некроза и образованием пузырей, сосок втянутый, молока нет. Регионарные лимфатические узлы увеличены и болезненны при пальпации. В клиническом анализе крови отмечается выраженное увеличение лейкоцитов и СОЭ, отмечается токсическая зернистость нейтрофилов и снижение гемоглобина. При выраженных симптомах воспаления диагностика мастита не вызывает затруднений и, прежде всего, основывается на характерных жалобах пациентки и результатах объективного обследования с оценкой клинической картины. Недооценка симптомов, характерных для гнойного процесса, приводит к неоправданно длительному консервативному лечению этой формы мастита. В результате нерациональной антибактериальной терапии при абсцедирующем или инфильтративно-абсцедирующем мастите возникает реальная опасность развития стертой формы заболевания, когда клинические проявления не соответствуют истинной тяжести воспалительного процесса.
При инфильтративно-абсцедирующем мастите , который встречается более чем в половине случаев, инфильтрат состоит из множества мелких гнойных полостей. В этой связи при диагностической пункции инфильтрата редко удается получить гной. Диагностическая ценность пункции значительно повышается при стертой форме абсцедирующего мастита.
В качестве дополнительных исследований проводят клинический анализ крови, эхографию (УЗИ) молочных желез. При ультразвуковом исследовании обычно выявляют гомогенную массу инфильтрата в определенном участке исследуемой молочной железы. При формировании гнойного мастита появляется очаг разрежения, вокруг которого усиливается тень инфильтрата. В последующем на этом месте выявляется полость с неровными краями и перемычками.
До начала лечения, во время и после окончания антибактериальной терапии необходимо проводить бактериологическое исследование молока и отделяемого из молочной железы с определением чувствительности выделенной микрофлоры к антибиотикам. Лечение проводят с учетом формы мастита. Проведение только консервативной терапии возможно при наличии лактостаза, серозного и инфильтративного мастита.
При продолжительности заболевания более 3 суток консервативное лечение возможно только при следующих условиях: удовлетворительное состояние пациентки; нормальная температура тела; инфильтрат занимает не более одного квадранта железы; местные признаки гнойного воспаления отсутствуют; результаты пункции инфильтрата отрицательные; показатели общего анализа крови не изменены. При отсутствии положительной динамики процесса не более чем в течение 3 суток от начала лечения показана операция с иссечением инфильтрата.
При лактостазе обязательным является сцеживание молока (возможно использование молокоотсоса). Перед сцеживанием целесообразно выполнение ретромаммарной новокаиновой блокады с последующим введением в/м 2 мл ношпы (за 20 мин) и 1 мл окситоцина (за 1–2 мин) в/м. Если имеется только лактостаз, то после опорожнения молочной железы состояние пациенток значительно улучшается. При наличии гнойного мастита признаки выраженного воспаления и инфильтрации после сцеживания сохраняются.
В рамках лечения серозного мастита обязательным является сцеживание молочных желез через каждые 3 часа. Для улучшение оттока молока и оптимизации функции молочных желез используют инъекции ношпы и окситоцина.
При переходе серозного мастита в инфильтративную форму рекомендовано подавление лактации . Аналогичные меры принимают также в тех случаях, когда имеет место:
- стремительно прогрессирующий процесс, несмотря на проводимую интенсивную терапию;
- гнойный мастит с тенденцией к образованию новых очагов после хирургического вмешательства;
- вялотекущий, резистентный к терапии гнойный мастит (после хирургического лечения);
- многоочаговый инфильтративно-гнойный и абсцедирующий мастит;
- флегмонозный и гангренозный мастит;
- мастит на фоне серьезной экстрагенитальной и акушерской патологии (пороки сердца, тяжелые формы гестоза , геморрагический и септический шок);
- любая форма мастита при рецидивирующем течении.
Прекратить лактацию при мастите можно только после ликвидации лактостаза. Прекращение лактации путем тугого бинтования молочных желез представляет опасность в связи с тем, что еще некоторое время продолжается выработка молока, что приводит опять к возникновению лактостаза, а нарушение кровообращения в молочной железе и способствует развитию тяжелых форм мастита.
В настоящее время для подавления лактации используют:
- парлодел (бромокриптин) по 1 таблетке (2,5 мг) 2 раза в день в течение 14 дней;
- достинекс по 1/2 таблетки (0,25 мг) 2 раза в день в течение 2 дней.
Кроме того, при лечении серозной и инфильтративной формы лактиационного мастита назначают также масляно-мазевые компрессы (с вазелиновым или камфорным маслом, бутадионовой мазью, мазью Вишневского), полуспиртовые компрессы 1 раз в сутки.
При положительной динамике заболевания через сутки после начала консервативной терапии назначают физиотерапевтические процедуры (микроволновая терапия дециметрового и сантиметрового диапазона; ультразвук, УФО). Важнейшим компонентом комплексной терапии лактационных маститов является применение антибиотиков, которые вводят внутримышечно или внутривенно капельно. Для повышения защитных сил организма применяют препараты, обладающие иммуностимулирующим эффектом. В комплекс лечебных мероприятий входит десенсибилизирующая антигистаминная терапия.
В лечении гнойного мастита ведущее место занимает оперативное вмешательство. Своевременное вскрытие гнойника предотвращает распространение процесса и его генерализацию. Операцию по поводу гнойного лактационного мастита выполняют под общим обезболиванием. При выборе доступа к гнойному очагу следует учитывать локализацию и распространенность процесса, анатомические и функциональные особенности молочной железы. Разрезы делают в радиальном направлении вдоль хода выводных протоков, не затрагивая сосок и околососковый кружок. При множественных абсцессах приходится прибегать к нескольким разрезам. В процессе операции удаляют гной и поврежденные некротические ткани. Полость промывают растворами антисептиков. Далее накладывают дренажно-промывную систему для постоянного капельного орошения оставшейся гнойной полости антисептиками и оттока промывной жидкости. Промывную систему удаляют из раны не ранее, чем через 5 суток после операции при исчезновении воспалительного процесса, отсутствии в промывной жидкости гноя, фибрина и некротизированных тканей, уменьшении объема полости. Швы снимают на 8–9-е сутки. Непременным условием лечения является подавление лактации.
Наряду с хирургическим вмешательством продолжают комплексную терапию, интенсивность которой зависит от клинической формы мастита, характера инфекции и состояния больной. В связи с тем, что при гнойном мастите чаще всего выявляется смешанная инфекция (ассоциации грам-положительных и грам-отрицательных микроорганизмов, анаэробной флоры) для лечения используются комбинации антибиотиков.
В комплексе лечебных мероприятий обязательно используют инфузионно-трансфузионную и дезинтоксикационную терапию. Неотъемлемыми компонентами лечения гнойного лактационного мастита являются также десенсибилизирующая и антианемическая терапия, назначение витаминов, физиотерапия.