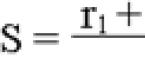Препараты стероидных гормонов были, есть и будут оставаться одной из ведущих групп лекарственных средств, применяющихся для лечения болезней суставов, ведь они обладают такими важными для ревматологического больного качествами: быстрым началом действия и мощнейшим противовоспалительным эффектом, превышающим по силе любой из .
Однако эти препараты имеют не только плюсы, но и ряд достаточно серьезных побочных эффектов, которые при неправильном применении глюкокортикоидов могут нанести здоровью больного серьезный ущерб. Именно поэтому отношение многих больных и даже врачей к данной группе лекарственных средств неоднозначное. Одни готовы принимать их постоянно, «лишь бы не болело», а другие категорически отказываются сделать хотя бы одну инъекцию в сустав, «потому что это вредно». Оба подхода в корне неверны: глюкокортикоиды, или кортикостероиды, просто необходимы в определенных клинических ситуациях и при умелом подходе к лечению ими; но в ряде случаев, конечно, можно и нужно обойтись без них.
Что такое глюкокортикоиды и каковы основные их эффекты
Глюкокортикоиды, или кортикостероиды, – это стероидные гормоны, вырабатываемые корой надпочечников: кортизон и гидрокортизон. Этим термином также называют производные гидрокортизона полусинтетического происхождения: преднизолон, дексаметазон, метилпреднизолон и другие. Именно о них и пойдет речь в данной статье.
Основными эффектами, оказываемыми кортикостероидами на организм человека, являются:
- Противовоспалительный: эти вещества угнетают образование фермента фосфолипазы-А2, вследствие чего нарушается синтез медиаторов воспаления: лейкотриенов и простагландинов; независимо от причины, вызвавшей воспаление, кортикостероиды эффективно угнетают все его фазы.
- Противоаллергические и иммунорегулирующие эффекты. Воздействуют на систему иммунитета, в низких дозах оказывая иммуностимулирующее, а в высоких – иммуносупрессивное действие; тормозят продукцию В-лимфоцитами и плазмоцитами антител, уменьшают выработку цитокинов и лимфокинов. Угнетают усиленное образование эозинофилов и разрушают уже имеющиеся клетки в крови, а также снижают выработку иммуноглобулина E, повышают гистаминсвязывающую способность крови и стабилизируют мембраны тучных клеток, что препятствует высвобождению из них гистамина и других медиаторов аллергии: все это приводит к уменьшению проявлений аллергических реакций.
- Влияют на водно-электролитный обмен. Увеличивают обратное всасывание из просвета почечных канальцев в кровь воды и натрия, способствуют выведению калия.
- Влияют на обмен . Замедляют процессы всасывания микроэлемента в кишечнике, ускоряют выход его из костей, усиливают выведение из организма с мочой.
- Воздействуют на углеводный обмен. Стимулируют в печени глюконеогенез (образование глюкозы из продуктов неуглеводной природы), уменьшают проницаемость клеточных мембран для глюкозы, чем вызывают повышение уровня глюкозы в крови и моче – гипергликемию и глюкозурию вплоть до развития стероидного .
- Влияют на обмен белка. Замедляют процессы синтеза белка и ускоряют распад его в тканях, особенно в мышцах, костях и коже. Больной худеет, кожа и мышцы его атрофируются, появляются растяжки (стрии), кровоизлияния, медленно заживают раны, развивается .
- Участвуют в процессах жирового обмена. В тканях верхних и нижних конечностей жиры преимущественно расщепляются, а в области лица, шеи, плечевого пояса, туловища – синтезируются. Подкожная жировая клетчатка перераспределяется по кушингоидному типу.
- Воздействуют на сердечно-сосудистую систему. Повышают системное артериальное давление, усиливая чувствительность сердечной мышцы и стенок артерий к адреналину и норадреналину, а также усиливают прессорный эффект ангиотензина-ІІ.
- Влияют на систему крови. Стимулируют образование тромбоцитов и эритроцитов, угнетают производство лимфоцитов, моноцитов, эозинофилов.
- Воздействуют на другие гормоны. Угнетают выработку половых гормонов и лютеинизирующего гормона гипофиза. Способствуют развитию глюкокортикоидного . Снижают чувствительность тканей к гормонам щитовидной железы, а также к соматомедину и соматотропину.
Фармакодинамика глюкокортикоидов
Быстро и полностью всасываются в тонкой кишке при приеме внутрь, достигая максимальной концентрации в крови через 30-90 минут. Прием пищи одновременно с приемом препарата процессы всасывания замедляет, но на степень его влияния не оказывает.
Время проявления эффекта от препаратов, введенных парентерально (внутримышечно или внутривенно) зависит от особенностей препарата и варьируется в пределах от 1-2 до 24-48 часов.
Попадая в кровь, кортикостероиды связываются с белками на 40-60%, подвергаются структурным изменениям в печени. Выводятся почками. При коррекция дозировок вводимого препарата не требуется.
Пути введения и показания к применению
 При выраженном воспалении сустава кортикостероиды могут вводиться непосредственно внутрь него.
При выраженном воспалении сустава кортикостероиды могут вводиться непосредственно внутрь него. Для лечения болезней суставов кортикостероиды могут применяться как системно (внутрь, внутримышечно или внутривенно), так и локально (чаще, путем внутрисуставных инъекций).
Прямыми показаниями к применению системных кортикостероидов в ревматологии являются:
- острая ревматическая лихорадка, системная и другие заболевания с выраженным суставным синдромом;
- І-ІІ степени при отсутствии эффекта от других видов лечения или ІІІ степени, особенно с системными проявлениями;
- системные .
Показаниями для введения глюкокортикоидов в сустав являются:
- ювенильный ревматоидный артрит или ревматоидный артрит у взрослых;
- острый травматический артрит;
- периартрит плечевого сустава;
- синовит коленного сустава, возникший после пластики тазобедренного сустава с противоположной стороны.
Даже при перечисленных выше состояниях кортикостероиды показаны не всегда. Назначают их в случае, если терапия НПВС в течении 2-х недель не дала положительного результата, или же когда уже развился синовит – воспаление синовиальной оболочки сустава с образованием в ней выпота (клинически данное состояние проявляется отечностью сустава, болезненностью и болью, а также ограничением активных и пассивных движений в нем).
Противопоказания к применению кортикостероидов
Абсолютных противопоказаний к применению системных препаратов данной группы не существует. Относительными противопоказаниями являются:
- язвенная бтолезнь желудка и двенадцатиперстной кишки;
- эпилепсия, психические расстройства;
- сердечная недостаточность тяжелой степени;
- выраженная .
В неотложных ситуациях глюкокортикоиды, если они показаны, вводят всем без исключения, без учета противопоказаний. Последние же следует учитывать лишь в случае планируемой длительной терапии гормонами.
Введение кортикостероидов внутрь сустава противопоказано при:
- системном или локальном инфекционном процессе;
- околосуставном остеопорозе тяжелой степени;
- чрезсуставном переломе;
- выраженной деструкции кости или деформации сустава, не поддающейся коррекции;
- сложном доступе к пораженному суставу;
Побочные эффекты глюкокортикоидов
Системное введение глюкокортикоидов, особенно в течение продолжительного времени, зачастую сопровождается множеством нежелательных реакций, развитие которых следует предвидеть и проводить профилактику соответствующими препаратами.
Итак, побочными реакциями кортикостероидов являются:
- остеопороз и возникающие на фоне этого заболевания компрессионные переломы позвонков и другие патологические переломы, а также асептический некроз головки бедренной кости;
- , улучшение аппетита;
- поражение мышц, атрофия;
- истончение кожи, растяжки и кровоизлияния на ней, угри;
- длительное заживление ран;
- частые инфекционные заболевания, смазывание их клинической картины;
- , рвота, дискомфорт, и пищевода, кровотечения, стероидные язвы органов пищеварения, ;
- психозы, нарушение сна, резкая смена настроения, синдром псевдоопухоли головного мозга;
- замедление линейного роста и задержка полового созревания у детей, вторичная аменорея, угнетение функций гипоталамо-гипофизарно-надпочечниковой системы, стероидный диабет;
- катаракта, глаукома, экзофтальм;
- задержка воды и натрия, что проявляется , снижение уровня в крови, гиперосмолярная кома;
- повышение уровня глюкозы и липидов в крови, кушингоидный синдром.
Некоторые из побочных эффектов (эмоциональная неустойчивость, нарушения сна и другие) возникают непосредственно после начала лечения, их невозможно избежать. Другие же развиваются позднее, и их возникновение можно предотвратить путем применения малых доз гормона или назначая препараты для профилактики осложнений.
Побочными эффектами локального (в сустав) введения глюкокортикоидов являются:
- остеонекроз;
- стероидная артропатия (разрушение сустава);
- разрывы сухожилий;
- жировые некрозы, липодистрофия, атрофия тканей сустава, его кальцификация;
- «постинъекционное обострение»;
- чувство жара;
- повреждение нервных стволов.
При умелом подходе к лечению, технически правильном проведении инъекции, не множественных, а единичных инъекциях, развитие побочных эффектов от введения гормона внутрь сустава маловероятно. Как правило, эти реакции развиваются в случае злоупотребления препаратами глюкокортикоидов и при введении их технически неверно.
Особенности терапии кортикостероидами
Лечение глюкокортикоидами должен назначать исключительно врач при наличии прямых показаний к нему. В период проведения терапии препаратами системного действия больной должен находиться под контролем специалиста и периодически проходить обследования с целью контроля возникновения нежелательных реакций. Обследования следующие:
- регулярное взвешивание;
- ежедневное измерение артериального давления, в случае обнаружение гипертензии – обращение к врачу с последующим приемом гипотензивных препаратов;
- анализ крови и на сахар;
- биохимический анализ крови с целью определения электролитного ее состава;
- контроль за состоянием костной и мышечной системы;
- в случае появления жалоб на боли в костях – проведение исследований крови на предмет обмена кальция, а также для подтверждения диагноза остеопороза; рекомендован профилактический прием кальцийсодержащих препаратов и витамина Д с целью предупреждения развития данного состояния;
- в случае появления жалоб со стороны пищеварительного тракта – проведение эзофагогастродуоденоскопии с целью осмотра слизистой оболочки соответствующих органов на наличие эрозий и язв; возможно профилактическое назначение антацидных препаратов;
- консультация офтальмолога с проведением соответствующих обследований;
- контроль инфекционных заболеваний.
Эффективность локальной – в полость сустава – терапии кортикостероидами у разных больных разная, но, как правило, после 1-2 инъекций наступает той или иной степени клиническое улучшение. Если же оно выражено минимально или отсутствует вовсе, локальное лечение гормонами прекращают и применяют их системно.
Чтобы повысить эффективность внутрисуставной противовоспалительной терапии, пораженным суставам на протяжении 2-3 суток после инъекции гормона необходимо обеспечить полный покой.
Чтобы не допустить попадания в сустав инфекции, врачу необходимо соблюдать все правила асептики при проведении манипуляции.
В различные суставы вводят разный объем лекарственного препарата: это зависит от объема сустава. Так, в крупные (коленные, плечевые, голеностопные) суставы вводят за 1 раз 1-2 мл, в средние (лучезапястные, локтевые) – 0.5-1 мл, а в мелкие (плюснефаланговые, межфаланговые, пястно-фаланговые) – всего лишь по 0.1-0.5 мл раствора гормона. В мелкие суставы кортикостероид вводят вперемешку с анестетиком.
При частом – более 3-4 раз в год – введении глюкокортикоида в один и тот же сустав возможно нарушение обмена веществ в суставном хряще с последующим нарушением его структуры, хондродеструкцией. При более редком введении препарата отрицательное влияние его на хрящ отсутствует.
Обзор препаратов
Рассмотрим подробнее глюкокортикоиды, применяемые для лечения болезней суставов.
Дексаметазон (Дексона, Дексаметазон)
 С целью лечения болезней суставов применяется в форме таблеток по 0.5 мг и раствора для инъекций, содержащего 4 мг действующего вещества в 1 мл.
С целью лечения болезней суставов применяется в форме таблеток по 0.5 мг и раствора для инъекций, содержащего 4 мг действующего вещества в 1 мл.
При обострении ревматоидного артрита доза препарата составляет 4-16 мг в сутки. Если требуется терапия кортикостероидами в течение длительного времени, рекомендуется вместо дексаметазона использовать преднизолон.
При пероральном приеме суточную дозу препарата следует принимать однократно, утром (это связано с циркадными ритмами), после приема пищи, запивая небольшим количеством жидкости.
Применяется также и интраартикулярно (внутрь сустава). Как правило, вводят его в некрупные суставы – по 2 мг (0.5 мл) препарата за 1 раз.
Противопоказания к применению дексаметазона аналогичны перечисленным выше, в разделе общих противопоказаний к глюкокортикоидам. Побочные эффекты те же. Функциональная недостаточность коры надпочечников развивается, как правило, через 14 и более дней ежедневного приема препарата.
Преднизолон (Преднизолон)
 При заболеваниях суставов используется в форме раствора для инъекций в ампулах, содержащих 30 мг действующего вещества в 1 мл, а также в форме таблеток по 5 мг.
При заболеваниях суставов используется в форме раствора для инъекций в ампулах, содержащих 30 мг действующего вещества в 1 мл, а также в форме таблеток по 5 мг.
Внутрь применяют независимо от приема пищи по 20-75 мг в начале лечения, в последующем – 5-25 мг (это так называемая поддерживающая доза). Отменяют препарат постепенно, в течение некоторого времени снижая дозу. В конце лечения с целью профилактики атрофии надпочечников вводят кортикотропин.
Максимальная разовая доза для взрослого пациента составляет 15 мг, суточная – 100 мг.
Продолжительность лечения индивидуальна и зависит от конкретного заболевания и тяжести его течения. Однако следует помнить, что принимать преднизолон следует в минимальной эффективной дозе в течение минимального, необходимого для достижения желаемого эффекта от лечения, времени.
Внутримышечно или внутривенно препарат вводят в неотложных ситуациях. Суточная доза для взрослого в данном случае равна 25-50 мг.
Принимают преднизолон исключительно по назначению врача и под строгим его контролем. Во время лечения им противопоказана . При беременности применяется по строгим показаниям, в период грудного вскармливания допустим прием в дозе до 5 мг в сутки, более высокие дозы могут нанести вред здоровью ребенка.
Метилпреднизолон (Медрол, Депо-медрол, Метипред, Солу-медрол, Метилпреднизолон)
 С целью лечения заболеваний суставов применяется в лекарственной форме таблеток по 4, 8, 16 и 32 мг, порошка и суспензии для инъекций в ампулах.
С целью лечения заболеваний суставов применяется в лекарственной форме таблеток по 4, 8, 16 и 32 мг, порошка и суспензии для инъекций в ампулах.
Существует 4 схемы приема метилпреднизолона:
- Непрерывная: принимают препарат ежедневно, с учетом циркадного ритма выделения кортизола в организме; при этом 2/3 рекомендованной суточной дозы принимают утром, а оставшуюся 1/3 – днем.
- Альтернирующая: двойную дозу препарата рекомендуют принимать утром 1 раз в 48 часов. При данной схеме лечения эффект от него будет тот же, а вероятность развития побочных эффектов существенно снижается. В дни, когда гормон не принимается, можно использовать НПВС. В тяжелых случаях заболевания сначала назначают непрерывную схему, а после стихания острых проявлений переходят на альтернирующую, с постепенным снижением дозы препарата. При среднетяжелом течении болезни можно начинать лечение непосредственно с альтернирующей схемы.
- Интермиттирующая: принимают метилпреднизолон в течение 3-4 дней ежедневно, затем делают короткий перерыв – еще на 4 дня. По истечении этого срока снова начинают прием препарата, и так по кругу.
- Пульс-терапия: быстрая инфузия (в течение 30 минут) сверхвысоких доз препарата: 500-1000 мг в одно введение. Курс лечения по данной схеме составляет 3 суток. Назначают такое лечение при тяжелых ревматических заболеваниях, характеризующихся высокой активностью воспалительного процесса, не поддающихся лечению по другим схемам. Преимуществами пульс-терапии являются быстрое начало действия препарата, проявляющееся эффективным уменьшением выраженности симптомов заболевания, продолжительный терапевтический эффект – до 12 месяцев, невысокий риск развития побочных эффектов, более легкое в последующем течение заболевания (особенно если данная схема лечения применяется на ранней его стадии). Несмотря на многие плюсы пульс-терапии, пациентов для ее проведения отбирают по жестким критериям, поскольку реакцию конкретного человека на введение такой большой дозы гормона невозможно предвидеть.
Рекомендованные для приема внутрь дозы составляют от 16 до 96 мг в сутки; в случае необходимости лечения в течение продолжительного времени, с целью минимизации возможных побочных эффектов, необходимо подобрать минимально эффективную дозу препарата. Можно принимать через день. Поддерживающая доза метилпреднизолона равна 4-14 мг в сутки.
При неотложных состояниях, а также в случае обострения ревматических заболеваний, метилпреднизолон вводят внутривенно струйно или капельно, а также внутримышечно. Доза – 100-500 мг за одно введение.
При наличии показаний препарат вводят интраартикулярно. Доза его в данном случае зависит от размера сустава и степени тяжести патологического процесса. Раствор вводят в синовиальное пространство, в крупный сустав – 20-80 мг, в средний – 10-40 мг, в мелкий – 4-10 мг раствора. При необходимости инъекцию можно повторить через 1-5 недель и более.
Такую лекарственную форму препарата, как депо-суспензия, вводят внутримышечно по 40-120 мг 1 раз в 1-4 недели по показаниям. Внутрь сустава – по 4-80 мг, повторяя через 1-5 недель, также по показаниям.
Противопоказан прием метилпреднизолона при системных (микозах), а также в случае индивидуальной гиперчувствительности человека к метилпреднизолону.
Побочные эффекты и особые указания аналогичны таковым, описанным в общем разделе – смотреть выше.
Триамцинолон (Полькортолон, Кеналог)
Формы выпуска для лечения болезней суставов: суспензия для инъекций, таблетки по 4 мг.
Рекомендованные для приема внутрь дозы составляют 4-16 мг в сутки, кратность приема – 2-4 раза. Когда терапевтический эффект достигнут и острые проявления заболевания уменьшились, дозу следует снизить до поддерживающей, составляющей 1 мг в сутки. Снижать дозу следует постепенно – на 2 мг в 1-2 суток.
Системно вводят глубоко в мышцу по 40 мг за 1 инъекцию. В тяжелых случаях болезни эта доза может быть увеличена вдвое. Чтобы суспензия, содержащая действующее вещество, не вытекла из инъекционного канала после того, как будет вытащена игла, следует как можно плотнее прижать стерильный ватный тампон или салфетку к месту инъекции на 1-2 минуты. Если после однократного введения препарата есть необходимость в проведении повторной инъекции, интервал между ними должен составлять минимум 1 месяц.
При введении препарата в полость мелких суставов доза его составляет 10 мг, в средние суставы – 30 мг, в суставы крупного размера – 40 мг. При необходимости введения триамцинолона параллельно в несколько суставов, общая доза лекарственного средства не должна превышать 80 мг.
Противопоказаниями к применению данного лекарственного средства являются язвенная болезнь желудка и двенадцатиперстной кишки, острый психоз в анамнезе, с метастазами, в активной форме, а также индивидуальная гиперчувствительность к компонентам препарата.
Побочные эффекты отмечаются достаточно редко, независимо от частоты и способа введения препарата. Это аллергические реакции, покраснение кожи и ощущение приливов, повышение артериального давления. При повторном введении триамцинолона в одно и то же место вокруг последнего возможна атрофия подкожной жировой клетчатки, имеющая обратимый характер. После введения в сустав иногда возникает болезненность в нем, которая через некоторое время проходит самостоятельно.
При беременности и в период кормления грудью применять не рекомендуется.
Гидрокортизон (Солу-кортеф, Гидрокортизона ацетат, Гидрокортизон)
 Химическая формула гидрокортизона
Химическая формула гидрокортизона Форма выпуска – таблетки по 10 мг, суспензия для инъекций и порошок для приготовления раствора для инъекций.
Начальная доза препарата, вводимая перорально, широко варьируется в зависимости от заболевания и степени тяжести его течения и составляет для взрослых 20-240 мг в сутки в 2-3 приема. Когда терапевтический эффект достигнут, начальную дозу постепенно, медленно снижают до поддерживающей.
Внутримышечно вводят по 125-200 мг действующего вещества. Внутрь сустава вводят в дозе от 5 до 25 мг в зависимости от его размера и степени тяжести поражения. Эффект от интраартикулярного введения гидрокортизона развивается через промежуток от 6 до 24 часов и продолжается от 2-3 дней до нескольких недель.
Противопоказания, побочные эффекты и особые указания аналогичны таковым, описанным в общем разделе данной статьи – смотреть выше.
Бетаметазон (Дипроспан, Целестон, Бетаспан, Флостерон, Лоракорт)
C целью лечения болезней суставов применяется в форме суспензии и раствора для инъекций в ампулах, содержащих 4 мг действующего вещества, а также в виде таблеток.
Суточная доза на первом этапе лечения при приеме препарата внутрь составляет 0.25-8 мг и напрямую зависит от степени тяжести заболевания. Если есть необходимость, указанная доза может быть повышена до того уровня, на котором наступит эффект. Когда положительные результаты лечения достигнуты, дозировку бетаметазона постепенно снижают до поддерживающей. Если по каким-то причинам терапию данным препаратом надо прекратить, отменять его, опять же, следует не сразу, а постепенно. Суточная доза может быть разделена на 2-3-4 приема или, если так удобно пациенту, может быть принята в один прием, утром.
Внутримышечно бетаметазон вводят в начальной дозе, рассчитанной индивидуально, в зависимости от массы тела больного – она составляет 0.02-0.125 мг на кг массы его тела и вводится 1-2 раза в день. Иногда препарат вводят внутривенно капельно, в 0.9% растворе натрия хлорида.
Интраартикулярно в крупные суставы вводят 1-2 мл, в средние – 0.5-1 мл, в мелкие – 0.25-0.5 мл раствора для инъекций. В отдельных случаях показано одновременное введение местного анестетика (как правило, лидокаина или прокаина). Продолжительность терапевтического эффекта после введения бетаметазона в сустав составляет до 4 и более недель.
Противопоказано использовать данное лекарственное средство лицам с повышенной чувствительностью к нему или другим кортикостероидам, а также страдающих системными микозами. Нельзя вводить препарат внутримышечно больным идиопатической тромбоцитопенической пурпурой.
Препарат в лекарственной форме суспензии не показан для подкожного или внутривенного введения. Введение бетаметазона внутрь сустава может сопровождаться не только выраженным местным эффектом, но и оказывать системное действие. Нельзя вводить препарат в сустав при наличии в нем инфекции: он показан только в случае асептического воспаления. Чтобы предотвратить атрофию подкожной жировой клетчатки в месте инъекции, следует вводить раствор глубоко в большой мышечный массив.
В период беременности препарат применяется по строгим показаниям. Кормление грудью при лечении средними и высокими дозами бетаметазона следует прекратить.
Заключение
В заключение хотим еще раз обратить ваше внимание на то, что данные о препаратах, приведенные выше, предназначены лишь для ознакомления. Рекомендовать лечение глюкокортикоидами должен только специалист. Бесконтрольный прием этих препаратов приведет к серьезным осложнениям. Просим вас ответственно относиться к своему здоровью и здоровью своих близких.
К какому врачу обратиться
Глюкокортикоиды при поражении суставов назначает врач-ревматолог. В некоторых случаях их применяют ортопеды. При развитии побочных эффектов кортикостероидов пациента консультирует кардиолог (при повышении давления), гастроэнтеролог (при поражении желудочно-кишечного тракта), иммунолог (при частых инфекционных заболеваниях), эндокринолог (при подозрении на развитие надпочечниковой недостаточности или, напротив, признаков передозировки гормонов надпочечников).
В организме человека постоянно протекают химические и биохимические процессы, вследствие которых вырабатываются определенные вещества. Они влияют на функциональность органов и систем, на все процессы, протекающие на клеточном уровне. Изучение подобных компонентов – гормонов, позволяет не только понимать их функционал и механизмы действия, но и применять в терапевтических целях. Гормонозаместительное лечение для многих больных оказывается единственным выходом при заболеваниях, которые не поддаются терапии посредством других лекарств. Препараты глюкокортикостероиды используются в стоматологической, гинекологической, урологической, дерматологической и других практиках. Итак, глюкокортикостероиды, что это такое?
Фармакологическое действие ГКС
Глюкокортикостероиды (другое название – глюкокортикоиды) – стероидные гормональные вещества, которые входят в подкласс кортикостероидов, вырабатываются в организме корой надпочечников. Это кортизол (обладает наибольшей биологической активностью), кортикостерон и др.
Стоит знать: глюкокортикоиды обладают мощным антистрессовым эффектом, противошоковым действием. Их концентрация в крови резко возрастает на фоне стрессовой ситуации, травмы, сопровождающейся потерей крови. Увеличение уровня гормонов в таких картинах связано с адаптацией организма к интенсивной потере крови, к шоку, последствию травмы и др. негативным воздействиям.
Влияние глюкостероидных гормонов на организм человека заключается в следующих пунктах:
- Способствуют повышению систолического и диастолического давления;
- Увеличивают восприимчивость клеточных стенок сердечной мышцы к воздействию катехоламинов;
- Предупреждают потерю восприимчивости рецепторов при высоком содержании катехоламинов;
- Стимулируют выработку лейкоцитов в организме;
- Увеличивают синтез глюкозы в печени;
- Повышают концентрацию сахара;
- Угнетают проникновение глюкозы в периферические ткани;
- Ускоряют продуцирование гликогена;
- Угнетают процесс выработки белковых веществ, их распад;
- Глюкокортикостероиды выводят кальций и калий, обеспечивают накопление в теле воды, хлора и натрия;
- Тормозят развитие аллергических реакций.
Глюкокортикоидные гормоны «контролируют» расход липидов в клетках подкожной клетчатки, влияют на восприимчивость мягких тканей к воздействию определенным гормонов. Кроме того, эти вещества воздействуют на деятельность иммунной системы – они ингибируют активность некоторых антител, но ускоряют формирование других клеток и т.д. Список свойств гормонов можно продолжать до бесконечности. Не исключается, что они принимают активное участие и в других процессах, о которых еще ничего не известно.
Итак, глюкокортикостероиды, что это? Это гормоны, которые продуцируются в организме каждого человека. У них много свойств. Но одно из наиболее ценных действий, которое обуславливает использование ГКС – это противовоспалительный эффект. ГКС угнетают активность определенных ферментных компонентов в организме, что приводит к быстрому купированию воспалительных процессов.
Гормоны предупреждают формирование отека в очаге воспаления, поскольку они обеспечивают уменьшение проницаемости сосудистых стенок. Также они запускают выработку других веществ, которые характеризуются противовоспалительными свойствами.
Важно: глюкокортикостероиды – это препараты широкого спектра воздействия, применение которых допускается только по строгим медицинским показаниям. Самостоятельное использование чревато многочисленными осложнениями.
Показания к использованию

Препараты глюкокортикостероиды назначаются для терапии патологий надпочечников. Их целесообразно принимать на фоне острой или хронической формы почечной недостаточности, при гиперплазии коркового слоя врожденного характера. При этих заболеваниях естественная выработка гормонов нарушается, поэтому требуется использование лекарственных препаратов для восстановления гормонального баланса.
- Лечение болезней аутоиммунной природы (например, при ревматизме, саркаидозе). Их назначение базируется на способности ускорять или подавлять определенные иммунные процессы. ГКС прописывают для терапии ревматоидного артрита.
- Терапия патологий мочевыделительной системы, в том числе и воспалительной природы (назначение обусловлено противовоспалительным свойством).
- ГКС при аллергической реакции используются в качестве лекарственных препаратов, которые воздействуют на продуцирование активных компонентов, усиливающих реакции физиологической непереносимости раздражителей – аллергенов.
- Гормонозаместительная терапия рекомендуется при болезнях дыхательной системы (на фоне бронхиальной астмы, аллергического ринита, пневмонии). Отметим, что гормональные медикаменты отличаются механизмом и скоростью воздействия. Одни лекарства работают относительно быстро, другие – медленно. Препараты с медленным воздействием нельзя применять для снятия острой клиники.
- В стоматологической практике ГКС назначаются при пульпите, пародонтите и др. заболеваниях.
- Терапия дерматологических заболеваний. Как правило, прописывают крем или мазь на основе гормональных веществ. Они помогают снять воспалительные процессы в дерме, избавляют от негативной клиники – высыпания, гиперемия кожного покрова, язвенные поражения и пр.
- Лечение патологий ЖКТ (заболевание Крона).
- ГКС назначаются при травмах, что базируется на противовоспалительном и противошоковом действиях.
- В комплексном лечении на фоне отека головного мозга.
На основе соединений, которые относятся к группе глюкокортикостероидных гормонов, создано много медикаментозных препаратов. Они бывают разных лекарственных форм – лосьоны, бальзамы, кремы, мази, гели, спреи, таблетки для внутреннего применения.
Названия препаратов глюкокортикостероидов: Кортизон, Триамцинолон, Гидрокортизон, Преднизолон, Беклометазон, Дексаметазон и др. Гормонозаместительная терапия имеет свои особенности, только медицинский специалист назначает лекарства, имеющие в составе гормональные вещества.
Вероятные побочные действия глюкокортикостероидов

Глюкокортикостероидные препараты используются вследствие своей эффективности в лечении многих заболеваний. Они помогают восстановить гормональный баланс в организме, что избавляет от ряда патологий. Но гормональное лечение не всегда безопасно, поскольку часто приводит к возникновению отрицательных явлений. Именно поэтому препараты имеют строгие показания.
К наиболее распространенным негативным явлениям относят:
- Ухудшение состояния кожного покрова, волос, возникновение растяжек, угревой сыпи, фурункулов;
- Интенсивный рост волос у женщин на нетипичных участках тела (например, на груди, на лице и пр.);
- Ухудшение состояния кровеносных сосудов (снижается прочность, эластичность и упругость);
- Пагубное влияние на центральную нервную систему. Оно проявляется нарушением сна, эмоциональной лабильностью, беспричинной раздражительностью, неврозом, апатией, депрессией и пр. патологическими состояниями;
- Нарушения зрительного восприятия.
К сведению: глюкокортикостероиды могут спровоцировать развитие сахарного диабета (нарушение усвояемости сахара в крови), пептической язвы, артериальной гипертонии (хронически высокое АД), иммунодефицита, ожирения и пр.
В медицинской практике выявляются случаи, когда ГКС приводили к бурному инфекционному процессу в организме. Это обусловлено тем, что на фоне присутствия патогенных микроорганизмов препараты приводят к снижению иммунитета, как результат, бактерии начинают активно размножаться, поскольку иммунная система не может с ними справиться.
Пагубные явления развиваются не только при продолжительном использовании либо вследствие передозировки, но и в тех случаях, когда пациент принимает лекарства по инструкции. Также их развитие происходит на фоне отмены медикамента (синдром отмены), ведь при получении гормональных веществ извне надпочечники не продуцируют их самостоятельно.
По завершению гормональной терапии часто наблюдаются такие симптомы:
- Мышечные боли.
- Ухудшение аппетита.
- Вялость, апатия.
- Увеличение температуры тела.
- Обострение хронических болезней, имеющихся в анамнезе.
К наиболее опасному последствию применения глюкокортикостероидов относят возникновение острой надпочечниковой недостаточности. Она характеризуется резким понижением кровяного давления, нарушением пищеварительного процесса, болевым синдромом в животе, состоянием заторможенности, судорогами.
Глюкокортикостероиды имеют синдром отмены, поэтому самостоятельно прекращать их использование не менее опасно, чем заниматься самолечением. Завершать терапию надо под наблюдением доктора. Дозу снижают постепенно, что позволяет уменьшить выраженность побочных эффектов.
Противопоказания к лечению ГКС

Глюкокортикостероидные препараты назначаются не всегда, поскольку имеют обширный список противопоказаний. Нельзя использовать лекарства при беременности, грудном кормлении – это может привести к нарушению внутриутробного развития и др. осложнениям. К противопоказаниям относят следующие заболевания:
- Злокачественная гипертоническая болезнь (высокое АД, которое тяжело поддается воздействию лекарств, снижающих давление);
- Нарушения циркуляции крови любого генеза;
- Сифилис, туберкулез;
- Сахарный диабет;
- Эндокардит;
- Нефрит и пр.
Нельзя использовать гормональные медикаменты для терапии инфекций, если отсутствует дополнительная защита организма от возникновения др. инфекционных патологий. Например, пациент использует мазь местного применения с гормонами, что приводит к понижению локального иммунитета, как результат, развивается грибковая инфекция.
Глюкокортикостероиды позволяют добиться нужного эффекта там, где другие лекарственные средства оказываются бессильными. Дозировка, кратность применения и длительность лечебного курса всегда определяются индивидуально. Медицинский специалист обязан рассказать больному обо всех нюансах использования и синдроме отмены.
Глюкокортикоиды – это вид гормонов, производимых в результате работы коры надпочечников. Одним из гормонов является кортизон, который в ходе работы печени превращается в другой гормон – гидрокортизон (кортизол). Кортизол – наиболее известный и важный для человеческого организма гормон. Лекарственные средства на основе этих гормонов стали применяться с 40-х годов прошлого века.
Виды синтетических гормоновНа сегодняшний день кроме естественных глюкокортикоидов, существует ряд препаратов, основных на синтетических гормонах, которые подразделяются на два вида:
- фторированные (дексаметазон, бетаметазон и др.);
- нефторированные (преднизон, преднизолон).
Для них характерна более высокая эффективность при потреблении меньшей дозы. Кроме этого, фторированные глюкокортикоиды имеют наименьший показатель появления побочных эффектов.
Применение препаратов-глюкокортикоидов
Препараты с содержанием глюкокортикоидов, применяются при довольно большом количестве серьезных заболеваний, т.к. обладают различными воздействиями на организм.
Частыми показателями для назначения лекарств этой группы служат:
- ревматоидный артрит;
- лейкозы;
- мононуклеоз;
- кожные заболевания (дерматиты, экземы);
- анемия;
- пневмония;
- аллергические заболевания;
- панкреатит;
- гепатит.
Механизм оказания воздействия не до конца изучен, но эффект от применения глюкокортикоидов может носить противовоспалительный, иммунорегулирующий, противоаллергический, противошоковый характер. Препараты выпускаются в различных видах:
- спреи;
- таблетки;
- лосьоны;
- мази;
- жидкости для инъекций и ингаляций.
Список препаратов-глюкокортикоидов
Перечень подобных средств довольно обширен. Наиболее известные и эффективные это:
- Кортизон – участвует в заместительной терапии;
- Преднизолон – в 4 раза более эффективен, чем Гидрокортизон;
- Преднизон – не рекомендуется при проблемах с печенью;
- Метилпреднизолон – подходит для лечения пациентов с ожирением, психическими отклонениями, язвой;
- Триамцинолон – обладает более прологированным действием, чем преднизолон, с ярко выраженными побочными эффектами со стороны мышц и кожных покровов;
- Дексаметазон – эффективный препарат для краткосрочного применения;
- Бетаметазон – ближайший по эффективности препарат к дексаметозону.
Побочные эффекты глюкокортикоидов
Обладая рядом положительных лечебных свойств, глюкокортикоиды имеют и не менее внушительные побочные эффекты. Именно поэтому их часто назначают краткими курсами или применяют в особо сложных случаях. Препараты группы глюкокортикоидов могут вызывать следующие нежелательные реакции.
Что такое глюкокортикоиды, препараты, список заболеваний при которых их назначают, — такие вопросы интересуют многих пациентов. Глюкокортикоиды — это один из видов гормонов, которые производятся в организме вследствие деятельности надпочечников. Кортизон — это гормон, который благодаря работе печени превращается в другой гормон — кортизол.
В современной медицине существуют аналоги этих гормонов, они обладают противовоспалительным и противоаллергическим действием.
Применять эти лекарственные препараты начали в далеких 40-х годах. Еще тогда они стали пользоваться популярностью и завоевали доверие и признание наших докторов.
В медицине наиболее распространенные и чаще всего применяемые препараты — это Преднизолон и Гидрокортизон, но помимо них существует целый ряд иных аналогов.
Глюкокортикоидные препараты применяют наружно, то есть в виде мазей, кремов, нанося их на пораженные участки. Они прекрасно справляются с любыми видами воспалений. Помощь препарата зависит от тяжести заболевания, на какой участок тела его наносят. Мазь и крем на основе глюкокортикоидов прекрасно помогают при детском дерматите. Прежде чем купить препарат, посоветуйтесь с врачом, он поможет определить силу его действия и выпишет ту дозу, которая поможет непосредственно при вашем заболевании. Лечение зачастую начинается с сильного препарата, плавно переходя на более слабый.
Применяют глюкокортикоиды не более 2 раз в день. Если употреблять чаще, улучшение результата не наступит. При лечении лица или кожных складок препараты сильнее, чем гидрокортизон, не используют. К данному средству возможно привыкание, при его смене чувствительность восстанавливается.
Действие. Эти препараты помогают привести в порядок множество клеток в организме человека. Подавляется энергичность фермента, поэтому лекарство имеет противовоспалительное действие. Оказывает помощь при недомоганиях суставов. Лекарство выступает защитой против аллергии, снижает число базофилов, которые активируются при появлении аллергической реакции.
Противошоковый эффект этих лекарств основан на нормализации давления. Воздействует на все виды обмена. Помимо всего, глюкокортикоиды часто применяют в педиатрической практике.
Заболевания, при которых надо применять глюкокортикоиды
 Каждый из этих лекарственных препаратов имеет свое характерное применение. Несмотря на целый ряд положительных действий, имеется множество побочных эффектов. Применять их следует с большой осторожностью. Согласовывать применение с лечащим врачом. Заболевания:
Каждый из этих лекарственных препаратов имеет свое характерное применение. Несмотря на целый ряд положительных действий, имеется множество побочных эффектов. Применять их следует с большой осторожностью. Согласовывать применение с лечащим врачом. Заболевания:
- Надпочечниковая недостаточность.
- Ревматические заболевания.
- Аллергия.
- Астма.
- Воспаление кожи.
- Травмирование спины.
- Анемия.
- Гепатит.
Если у больного астма, часто используются ингаляционные глюкокортикоиды. Запрещается применение препаратов, когда начинаются приступы. В этом случае стоит подождать. Результат появляется по истечении 7 дней, а полное выздоровление — через 7-8 недель. Как воздействует препарат, полностью неизвестно, но помощь, которую он оказывает, ощутили на себе сотни тысяч людей. Препарат имеет различную форму выпуска:
- Спрей.
- Таблетки.
- Мази, крема.
- Жидкий раствор для уколов.
 Существует множество видов глюкокортикоидных медикаментов. Это самые распространенные и эффективные лекарства:
Существует множество видов глюкокортикоидных медикаментов. Это самые распространенные и эффективные лекарства:
- Кортизон.
- Преднизолон.
- Преднизон.
- Дексаметазон.
- Бетаметазон.
Список побочных эффектов
Глюкокортикоиды обладают массой положительных свойств, при этом имея серьезные побочные эффекты. Их употребляют короткими курсами, почти всегда в осложненных случаях. Нежелательные последствия, которые могут быть вызваны данным препаратом:
1. Остеопороз.
2. Хрупкость костей.
3. Кровоизлияния.
4. Психические срывы.
5. Диабет.
6. Слабое сексуальное развитие.
7. Желудочное кровотечение.
Методы контроля побочных эффектов глюкокортикоидов
 Нужно обследоваться и узнать, как ваш организм переносит глюкокортикоиды. Произвести тщательный осмотр с проверкой веса тела, габитуса, выяснить общее состояние кожных покровов и слизистых оболочек. Лабораторные анализы обязательны: надо сдать кровь на сахар и на свертываемость крови, анализ мочи и исследовать иммунное состояние. Проконсультироваться у всех специалистов.
Нужно обследоваться и узнать, как ваш организм переносит глюкокортикоиды. Произвести тщательный осмотр с проверкой веса тела, габитуса, выяснить общее состояние кожных покровов и слизистых оболочек. Лабораторные анализы обязательны: надо сдать кровь на сахар и на свертываемость крови, анализ мочи и исследовать иммунное состояние. Проконсультироваться у всех специалистов.
После того, как прекращается глюкокортикоидная терапия, а побочные эффекты не исчезают, больного продолжает наблюдать лечащий доктор.
Побочные явления при использовании ингаляционных глюкокортикоидов
При ингаляциях почти у половины пациентов появляется хрипота в голосе. Объясняется это явление локальной миопатией мышц горла. После того, как препарат отменяется, хрипы пропадают, голос возвращается. Лекарства, которые имеют вид порошка, намного реже ухудшают функции голоса.
Частые побочные явления ингаляционных глюкокортикоидов — это кашель и раздражение слизистой. Если применять аэрозоль, возникновение кашля неизбежно.
В обязательном порядке необходим постоянный осмотр горла, чтобы в случае необходимости можно было быстро выявить орофарингеальный кандидоз.
Побочные эффекты вызывают инъекции в месте введения препарата (мышечной и жировой тканях).
Резкая отмена препарата может вызвать обострение. Лечение должно заканчиваться постепенно. В легких случаях резкая отмена глюкокортикоидов может вызвать высокую температуру и общее недомогание. В тяжелых — начинается рвота, появляются судороги.
Для лечения почечных заболеваний используют разные группы препаратов. Одними из них являются глюкокортикостероиды. Лекарства оказывают разностороннее действие на организм. Их часто применяют как средства неотложной помощи при осложнениях и обострениях болезней.
Глюкокортикостероиды (ГКС) - обобщенное название гормонов, вырабатываемых корковым слоем надпочечников. В эту группу входят глюкокортикоиды (кортизон, гидрокортизон) и минералокортикоиды (альдостерон). Сегодня активно применяются синтетические ГКС для лечения. Но до сих пор их безопасность и эффективность для организма еще изучается, многие аспекты использования достаточно спорные.
Классификация и форма выпуска

Глюкокортикостероиды продуцируются корой надпочечников под влиянием ЦНС и гипофиза. Регулирует синтез гормонов - гипоталамус. При недостатке ГКС в крови уровня гидрокортизона и стрессовых ситуациях (травмирование, инфекция) он синтезирует кортиколиберин, который является стимулятором выброса АКГ из гипофиза. Под действием этого гормона в коре надпочечников продуцируются глюкокоргтикостероиды.
ГКС оказывают противовоспалительное действие, регулируют углеводный, липидный, белковый обмен, контролируют функцию почек, реакцию организма на стрессовые ситуации. В медицинской практике применяют природные гормоны и их синтетические аналоги.
Как медикаментозные средства ГКС стали применять в середине прошлого века. Синтетические гормоны имеют те же свойства, что и природные. Они подавляют воспалительный процесс, но на возбудителей инфекции не влияют. Как только ГКС перестают действовать, инфекция может возобновиться.
Глюкокортикостероиды с одной стороны производят мощный терапевтический эффект, позволяют в короткие сроки достигнуть положительного результата. С другой стороны, их применение чревато многочисленными побочными реакциями со стороны разных систем и органов.
Гормоны вызывают стресс, что ведет к ослаблению иммунной системы, поскольку она нормально обеспечивается в спокойном состоянии. Кроме того, синтетические ГКС подавляют работу природных, что может привести к нарушению функциональности надпочечников. Поэтому прием кортикостероидов должен быть строго регламентирован врачом и назначать их нужно только в случае неэффективности других препаратов.
Выпускают глюкокортикостероиды в форме:
- таблеток;
- растворов для инъекций;
- аэрозолей;
- мазей, кремов.
Показания и противопоказания
Действие ГКС очень разнообразное:
- противовоспалительное;
- противоаллергическое;
- иммуномодулирующее.

Препараты применяют для купирования воспалительного процесса при многих болезнях:
- ревматизм;
- болезни крови;
- системная красная волчанка;
- бронхиальная астма;
- пневмония;
- дерматиты;
- неврологические заболевания;
- аллергия и многие другие.
Кортикостероиды могут применяться при таких почечных патологиях:
- опухоль почки;
- врожденная дисфункция коры надпочечников;
- волчаночный ;
- нефротический синдром.
Противопоказания:
- индивидуальная непереносимость;
- ветрянка;
- вакцинация живой вакциной;
- тяжелые инфекции.
Очень осторожно назначают гормоны при наличии следующих заболеваниях:
- сахарный диабет;
- гипертония;
- язва желудка;
- сердечная недостаточность;
- тромбоз;
- глаукома и катаракта;
- туберкулез;
- психические расстройства.
Минералокориткоиды нельзя принимать при печеночной и , гипертонии, диабете и дефиците калия в плазме крови.
На заметку! ГКС могут вызывать множество побочных эффектов в разных сферах организма. Слабоактивные и умеренно активные гормоны при краткосрочном применении, как правило, редко вызывают выраженные осложнения. Чтобы снизить риск развития нежелательных последствий нужно вовремя реагировать на любые изменения в организме и корректировать дозировку препаратов.
Применение при почечных заболеваниях

Конкретных рекомендаций касательно применения ГКС нет. Они не являются средствами специфической терапии. Исключение - надпочечниковая недостаточность, при которой глюкокортикоиды выполняют функцию заместительной терапии. Перед назначением любого гормонального средства при заболеваниях мочевыделительной системы врач должен взвесить все «за» и «против».
Каждому пациенту дозировка подбирается эмпирически для достижения нужного эффекта. Время от времени ее пересматривают, исходя от изменения симптоматики и развития побочных эффектов. 1 доза ГКС безопасна для здоровья. И 1-недельный курс приема без наличия противопоказаний практически не вредит организму. Наоборот, при подозрении на тяжелую надпочечную недостаточность одноразовое внутримышечное введение ГКС может спасти жизнь больного.
Нужно учитывать, что резкое прекращение приема гормональных средств может вызвать ятрогенную надпочечниковую недостаточность. Если предполагается длительный прием ГКС при почечных заболеваниях, подбирают минимальную дозу, достаточную для достижения положительной динамики. Но длительные курсы назначают, как правило, если заболевание непосредственно угрожает жизни больного.
Терапия почечных заболеваний кортикостероидами может быть:
- Интенсивной - применяют при угрожающих жизни состояниях, вводят внутривенно.
- Лимитирующей - при длительных хронических заболеваниях, предпочтение отдается таблеткам, которые нужно принимать длительное время. Применяют схему прерывистого приема.
- Альтернирующей - применяют ГКС короткодействующие и со средней продолжительности действия, утром однократно, раз в 2 суток.
- Интермиттирующей - принимают курсами по 3-4 дня, потом делают паузы на 4 дня.
- Пульс-терапия - разовое введение ГКС в вену не меньше 1 г в качестве неотложной помощи.
Лечение почечных болезней гормональными препаратами должно сопровождаться приемом витамина Д и кальция для предупреждения остеопороза. Чтобы снизить действие ГКС на желудок, рекомендуется употреблять Алмагель, Фосфалюгель.
По поводу применения глюкокортикостероидов при болезнях почек много разногласий среди специалистов. легкой формы обычно поддается терапии ГКС, лекарства относятся к средствам первого ряда при заболевании. Первую неделю больным дают Преднизолон в дозировке 1-2 мг/кг. На протяжении 6-8 недель количество принимаемого препарата постепенно снижают. Некоторые врачи рекомендуют принимать лекарство через день.
Часто после отмены глюкокортикостероидов случаются рецидивы. Таких пациентов считают резистентными к ГКС, и проводят лечение другими иммунодепрессантами (Азатиоприн). Волчаночный нефрит тоже поддается лечению гормональными средствами. При мембранозной назначают гормоны (Преднизолон 120 мг) в течение 2-2,5 месяцев через день, с постепенным снижением дозы последующие 1-2 месяца.
Посмотрите перечень и характеристику недорогих при почечных патологиях.
Инструкция по применению препарата Нолицин при цистите описана странице.
По адресу прочтите о том, что показывает УЗИ мочевого пузыря у мужчин и как подготовиться к исследованию.
Правила отмены препаратов
Если прием гормонов длительный, то отменять их нужно постепенно. Лекарства угнетают работу коры надпочечников, если резко прервать прием, то это грозит больному надпочечниковой недостаточностью.
Четко установленной схемы снижения дозировки ГКС нет. Все зависит от продолжительности курса терапии и активности препарата. Если терапия непродолжительная, прием ГКС можно уменьшать на 2,5 мл каждые 3-4 дня (на примере Преднизолона). Если лечение более длительное, то снижение дозировки должно быть медленнее - 2,5 мг каждые 7-20 дней.
Аккуратно нужно снижать дозу меньше 10 мг - по 1,25 мг через 3-7 дней. Если ГКС изначально назначался в высокой дозировке, то снижение можно проводить интенсивнее (в 3 дня 5-10 мг). Если будет достигнута доза 30% от начальной, в последующем каждые 2-3 недели снижать на 1,25 мг. Таким образом можно добиться поддерживающего количества препарата на достаточно длительное время.
Список глюкокортикостероидов
ГКС делятся на несколько групп по длительности их действия.
Короткого действия:

- Кортизон;
- Гидрокортизон;
- Мазипредон;
- Солу-Кортеф;
- Флутиказон;
- Циклесонид.
Средней продолжительности:
- Преднизолон;
- Преднизол;
- Ацепонат;
- Медопред.
Длительного:
- Дексаметазон (Дексамед, Мегадексан);
- Бетаметазон (Целестон);
- Триамцинолон (Кеналог, Берликорт, Триакорт).
Стоимость глюкокортикостероидов может быть разной в зависимости от производителя, формы выпуска и ценовой политики аптечной сети.
Средняя стоимость самых распространенных препаратов:
- Преднизолон -100 штук таблеток 5 мг 103 рубля, 3 ампулы по 1 мл (30 мг) 48 рублей;
- Дексаметазон - раствор 1мл 25 ампул 130-180 рублей, таблетки 0,5 мг 10 штук 45 рублей;
- Гидрокортизон - ампулы 2 мл 2,5% 10 штук 148 рублей;
- Метипред - таблетки 4 мг 30 штук 175-190 рублей;
- Дипроспан - 1 ампула 1 мл 217 рублей.
Глюкокортикостероиды - гормоны, синтезируемые надпочечниками. Они распространены по всем тканям в нашем организме, и выполняют ряд функций. При некоторых заболеваниях, в том числе и почечных, используют синтетические и природные ГКС для борьбы с воспалением и другими проблемами. Но терапия глюкокортикостероидами имеет две стороны. Их применение может повлечь за собой много неприятных последствий. Поэтому оно должно строго регламентироваться врачом.
Видео — обзор и отзыв об особенностях применения глюкокортикостероидов и о том, как избежать побочных эффектов от применения препаратов: